Przetestuj wpływ wysokich temperatur na organizm ludzki. Zaburzenia zdrowia i śmierć na skutek różnego rodzaju czynników zewnętrznych: wykład Przyczyny śmierci mężczyzny w pozycji boksera
Zaburzenia zdrowia i śmierć na skutek różnego rodzaju wpływów zewnętrznych: wykład
opis bibliograficzny:
Zaburzenia zdrowia i śmierć z powodu różnego rodzaju wpływów zewnętrznych: wykład / Kan V.B., Belikov I.E. — 2002.
Kod HTML:
/ Kan V.B., Belikov I.E. — 2002.
kod do wbudowania forum:
Zaburzenia zdrowia i śmierć z powodu różnego rodzaju wpływów zewnętrznych: wykład / Kan V.B., Belikov I.E. — 2002.
wiki:
/ Kan V.B., Belikov I.E. — 2002.
Wykład III. ZABURZENIA ZDROWIA I ŚMIERĆ Z RÓŻNYCH RODZAJÓW WPŁYWÓW ZEWNĘTRZNYCH
- § 1. Rodzaje asfiksji.
- § 2. Śmierć z powodu ekstremalnych temperatur.
- § 3. Pokonanie przez prąd techniczny i atmosferyczny.
Literatura:
- 1. Botezatu G.A., Mutoi G.L. Zamartwica. Kiszyniów, 1983.
- 2. Gritsaenko P.P., Vermel I.G. Medycyna sądowa. Jekaterynburg, 2001.
- 3. Nazarow G.N., Nikolenko L.P. Badanie kryminalistyczne urazów elektrycznych. M., 1992.
- 4. Popow V.L., Gurochkin Yu.D. Medycyna sądowa. M., 1999.
§ 1. Rodzaje asfiksji
Uduszenie spowodowane kompresją
Wiszące. Wiszenie to ucisk szyi pętlą, która jest zaciskana pod wpływem ciężaru całego ciała lub jego części. Wiszenie jest jednym z rodzajów uduszenia mechanicznego. Materiał i cechy konstrukcyjne pętelki mają ogromny wpływ na mechanizmy umierania i tworzenia śladów podczas wieszania. W zależności od materiału są różne twardy(drut itp.), półsztywny(lina itp.) i miękki(płótno itp.) pętle. W zależności od zdolności pętli do zaciśnięcia istnieją: ruchome pętle, niskoprzesuwne I bez ruchu. W zależności od liczby obrotów materiału pętle na szyi dzielą się na: pętle pojedyncze, podwójne, potrójne i wielokrotne.
Lokalizacja węzła pętli może być inna: przód, bok i tył. Tylną lokalizację węzła uważa się za typową.
Pętla na szyi powieszonego nie jest ułożona poziomo, ale ukośnie w górę w kierunku węzła.
Pętla- najcenniejszy przedmiot kryminalistyczny. Materiał, z którego jest wykonany, sposób zawiązania węzła, umiejscowienie węzła na szyi (przód, bok, tył) to cenne informacje przy różnicowaniu rodzaju śmierci przez powieszenie, czyli tzw. podczas rozwiązywania problemu doszło do samobójstwa lub morderstwa pozorowanego samobójstwem. Dlatego podczas oględzin miejsca zdarzenia należy dołożyć wszelkich starań, aby zachować pętlę w niezmienionym stanie.
Surowo zabrania się rozwiązywania węzłów na pętli; Podczas zdejmowania pętli z szyi ofiary należy starać się zachować ją w stanie nienaruszonym, lepiej odciąć materiał pętli poza węzłem, a następnie przymocować końce cięcia.
W wyniku licznych praktycznych obserwacji lekarze medycyny sądowej doszli do wniosku, że podczas wieszania istnieje kilka możliwych mechanizmów wpływu na człowieka szkodliwego czynnika - pętli. W zależności od sztywności materiału, ruchliwości pętli, położenia węzła, ciężaru i postawy ofiary, nagłego przesunięcia podpórki spod stóp ofiary i innych okoliczności, różnych mechanizmów śmierci może zwyciężyć. Częściej niż inne, przy umiarkowanie sztywnej pętli linowej z ruchomym węzłem umieszczonym z tyłu, następuje: pod wpływem nacisku pętli korzeń języka zostaje odepchnięty do tyłu i zamyka światło krtani; ustaje dostęp powietrza do dróg oddechowych i rozwija się niedotlenienie. Mechanizm rozwoju asfiksji prowadzącej do śmierci może być nieco inny, w szczególności przy silnym ucisku na wiązkę nerwowo-naczyniową po lewej lub prawej stronie szyi może dojść do zaburzenia krążenia krwi w głowie, w wyniku czego następuje śmierć .
Za pomocą miękka pętla Działa głównie mechanizm ściskania naczyń drenażowych szyi, czyli żył. W rezultacie zastój krwi w głowie i śmierć z powodu niedotlenienia mózgu.
Kiedy w trakcie akcji podpora nagle wysuwa się spod stóp ofiary i występuje duży ciężar ciała półsztywny Lub sztywna pętla możliwe jest znaczne uszkodzenie kręgosłupa i rdzenia kręgowego w odcinku szyjnym. Wstrząs powstały przy takim urazie może spowodować śmierć. Kiedy śmierć następuje szybko w wyniku wstrząsu lub ucisku pęczka nerwowo-naczyniowego, podczas badania zwłok nie stwierdza się wyraźnych oznak uduszenia.
Kryminalistyczna diagnoza śmierci w wyniku powieszenia nie jest szczególnie trudna w przypadku wyraźnego obrazu niedotlenienia. Podczas badania zwłok wyróżnia się trzy grupy znaków. Pierwszą grupę stanowią oznaki szybkiej śmierci spowodowanej uduszeniem mechanicznym, stwierdzane podczas oględzin zwłok w miejscu ich znalezienia. Należą do nich: wcześnie pojawiające się (do końca pierwszej godziny po śmierci), rozproszone, intensywne ciemne plamy na zwłokach; sinica skóry twarzy i szyi (może ustąpić po usunięciu pętli); wskazać krwotoki w błonach łącznych oczu; mimowolne oddawanie moczu i defekacja u mężczyzn i kobiet, wytrysk u mężczyzn. Druga grupa to oznaki szybkiej śmierci wykrywane podczas sekcji zwłok: ciemna płynna krew w układzie sercowo-naczyniowym; przepełnienie krwi w prawej połowie serca; zastoje żylne narządów wewnętrznych; krwotoki pod zewnętrznymi błonami serca i płuc. Badanie histologiczne cząstek narządów i tkanek ujawnia mikroznaki odpowiadające makromanifestacjom. Trzecią grupę objawów stanowią znaki charakterystyczne dla określonego rodzaju uduszenia mechanicznego w przypadku powieszenia. Są to przede wszystkim oznaki lokalnego działania pętli. Nazywa się uszkodzenie śladowe powstałe w wyniku uderzenia materiału pętelkowego na skórę szyi rowek duszący. Rowek powstaje w wyniku nacisku materiału pętelkowego na skórę i znajdującą się pod nią tkankę. W miejscu kontaktu materiału pętelkowego ze skórą naskórek ulega złuszczaniu. Po usunięciu pętli obszary uszkodzonego naskórka szybko wysychają i stają się gęstsze. Badając i opisując rowek duszący, bierze się pod uwagę jego następujące parametry: szerokość; głębokość; lokalizacja bruzdy; obecność lub brak krwotoków w obszarze bruzdy; struktura rowka (podwójna, pojedyncza itp.); pokazanie reliefu materiału pętelki itp. Przy pewnym mechanizmie działania pętelki na tkankę szyi, oprócz wskazanych, mogą wystąpić inne uszkodzenia. W szczególności dochodzi do złamań chrząstki krtani i rogów kości gnykowej, pęknięć i rozdarć wewnętrznej wyściółki tętnic szyjnych.
W praktyce organów spraw wewnętrznych często zdarza się, że funkcjonariusze policji po powieszeniu trafiają na miejsce zdarzenia możliwie najszybciej. W takich sytuacjach należy pamiętać, że osobę znajdującą się w pętli przez krótki czas można uratować, podejmując w odpowiednim czasie działania reanimacyjne. W przypadku braku poważnych uszkodzeń kręgosłupa, tętnic szyjnych i innych ważnych obszarów ciała, osobę można uratować, jeśli zostanie ona usunięta z pętli nie później niż po 5–6 minutach.
Najczęściej w praktyce organów ścigania przypadki powieszenia to samobójstwa, ale zdarzają się też morderstwa, czasami morderstwa są maskowane jako samobójstwa, ale zdarzają się też wypadki - nieumyślne wciągnięcie osoby w pętlę. Aby odróżnić rodzaj śmierci od powieszenia, lekarz medycyny sądowej może wiele zrobić tylko wtedy, gdy dana osoba jest już martwa w pętli. Podczas usuwania osoby z pętli dość wyraźnie wykrywane są znaki, które mogą wskazywać, że dana osoba została złapana w pętlę za życia, a ich brak będzie świadczyć o tym, że zwłoki zostały zawieszone pośmiertnie. Lekarz medycyny sądowej nie może rozróżnić faktu samopowieszenia osoby żywej od powieszenia osoby żywej przez inne osoby. W tym przypadku mogą wykryć jedynie ślady charakterystyczne dla walki i samoobrony, jeśli do tego doszło.
Fakt samopowieszenia lub powieszenia przez inne osoby można obiektywnie różnicować jedynie na podstawie badań kryminalistycznych śladów w miejscu znalezienia zwłok. W szczególności w tym celu należy: zbadać węzły na linie; określić rodzaj materiału użytego do wykonania pętli; zidentyfikować i ocenić charakter śladów na podporze; obecność śladów dłoni na przedmiotach w miejscu wiązania liny; wykryj mikrowłókien materiału, z którego wykonana jest pętla na rękach ofiary i przeprowadź inne badania.
Oczywiście ogromne znaczenie będą miały fakty potwierdzające istnienie motywów samobójstwa lub morderstwa, a także cechy osobowości ofiary.
W przypadku powieszenia bez skutku śmiertelnego zespół obrażeń powstałych w wyniku działania pętli lekarze medycyny sądowej oceniają jako obrażenia zagrażające życiu.
Usuwanie pętli. Podczas duszenia zaciągnięcie pętli nie następuje pod wpływem ciężaru ciała ofiary, ale pod wpływem innych czynników: siły rąk innej osoby lub innego mechanizmu. Bardzo rzadko uduszenie pętlą jest samobójstwem, przeprowadza się je za pomocą jakiegoś urządzenia do zaciągania pętli. Najczęściej uduszenie pętlą jest morderstwem. Z reguły po uduszeniu pętla znajduje się poziomo na szyi, jest zamknięta lub prawie zamknięta.
Rowek duszący ma odpowiedni charakter. Ogólne objawy uduszenia mechanicznego są całkowicie podobne do objawów powieszenia. Należy zauważyć, że podczas uduszenia ogromne znaczenie ma stosunek siły ofiary do przestępcy oraz zaskoczenie ataku. Przy aktywnym oporze ofiary proces rozwoju asfiksji może trwać dłużej niż w przypadku zawieszenia na pętli. Należy to wziąć pod uwagę przy retrospektywnej analizie procesu uduszenia osoby pętlą w toku dochodzenia w odpowiednich sprawach.
Prostowanie ręczne. W przypadku duszenia ręcznego charakter czynnika mechanicznego jest nieco inny niż w przypadku wieszania lub duszenia pętlą. Dłonie osoby działającej na szyję ofiary nie przylegają do niej równomiernie na całej powierzchni, ale głównie w miejscach przyczepu końcowych paliczków palców i niektórych innych obszarów dłoni. Dlatego ślady uszkodzeń nie są reprezentowane przez ciągły rowek uduszenia, ale w postaci odrębnych obszarów oddziaływania, na przykład śladów nacisku palca. W miejscach przyłożenia palców występują otarcia w kształcie półksiężyca od paznokci oraz owalne siniaki od paliczków paznokciowych. Na podstawie względnego położenia tych siniaków można ocenić dominujące działanie prawej lub lewej ręki.
Obszar pogranicznych kompetencji lekarzy medycyny sądowej i kryminologów obejmuje zagadnienia identyfikacji osoby, która spowodowała obrażenia w wyniku uduszenia ręką. Na podstawie lokalizacji odcisków palców i siły nacisku, w połączeniu z innymi informacjami, można przypuszczalnie ocenić osobę, która dopuściła się uduszenia. Badając tego typu przypadki, kryminolodzy i kryminolodzy od wielu lat starają się wykryć odciski palców w miejscu przyłożenia palców zabójcy. Badania wielu naukowców wykazały, że odciski palców tworzą się na skórze ofiary w momencie uduszenia, jednak czas ich istnienia jako struktury umożliwiającej identyfikację osobistą jest ograniczony. Stosowanie jakichkolwiek metod mających na celu identyfikację wzoru brodawkowatego nie pozwala na odnalezienie śladów odpowiednich do identyfikacji osobistej po 30 minutach od popełnienia przestępstwa. W ciągu pierwszych pół godziny po uduszeniu ofiary można podjąć próbę zidentyfikowania śladów nadających się do identyfikacji metodą „srebrnej płyty”, magnetycznym proszkiem linii papilarnych lub metodą cyjanoakrylanową. Lekarz medycyny sądowej pomoże kryminologowi określić miejsca, w których powinien spróbować zidentyfikować odciski dłoni.
Podczas sekcji zwłok osób uduszonych ręką stwierdza się uszkodzenia tkanek miękkich szyi w postaci siniaków; Charakterystyczne złamania chrząstek krtani i chrząstki tarczowatej oraz kości gnykowej. Ogólnie rzecz biorąc, istnieją objawy szybkiej śmierci z powodu uduszenia mechanicznego, podobne do tych opisanych powyżej w części dotyczącej powieszenia.
Uduszenie kompresyjne. Kiedy klatka piersiowa i okolice brzucha są ściśnięte, powstają przeszkody dla ruchów oddechowych. Ruchy oddechowe albo w ogóle nie są wykonywane, a następnie następuje szybkie niedotlenienie i śmierć, albo są wykonywane, ale w bardzo małej objętości, a następnie objawy niedotlenienia rozwijają się stopniowo.
Podczas badania miejsca zdarzenia odkrywa się czynniki, które w rzeczywistości spowodowały kompresję i jej konsekwencję - uduszenie.
Podczas badania zwłok już na miejscu zdarzenia odkryto zewnętrzne oznaki charakterystyczne dla śmierci z powodu ostrego niedotlenienia. Na ciele ofiary wykryto uszkodzenie spowodowane czynnikiem traumatycznym.
Sekcja zwłok ujawnia również oznaki ostrego niedotlenienia.
Działanie czynnika ściskającego może spowodować poważne uszkodzenia: rozległe krwiaki, złamania kości, pęknięcia i zmiażdżenia narządów wewnętrznych itp.
W niektórych przypadkach tzw konkurencja przyczyn zgonów. Jednocześnie rozwija się niedotlenienie i traumatyczny wpływ na narządy i tkanki, a śmierć następuje w wyniku połączonego działania tych czynników.
Kompleks danych uzyskanych podczas oględzin zwłok w kostnicy oraz podczas oględzin miejsca zdarzenia pozwala lekarzowi medycyny sądowej wiarygodnie ustalić przyczynę zgonu i mechanizm działania czynnika traumatycznego.
Asfiksja obturacyjna i aspiracyjna
Jeśli ciała obce i substancje dostaną się do dróg oddechowych, drogi oddechowe mogą zostać przez nie zablokowane, a naruszenie cyrkulacji powietrza powoduje rozwój asfiksji.
Występuje asfiksja obturacyjna i aspiracyjna. DO zatykający zalicza się asfiksję spowodowaną zamknięciem górnych dróg oddechowych, jamy ustnej i nosa ciałami stałymi; wielu autorów uwzględnia także asfiksję spowodowaną przedostaniem się dużych ciał stałych do krtani i tchawicy. DO dążenie asfiksja obejmuje opcje blokowania dróg oddechowych na poziomie oskrzeli i pęcherzyków płucnych masami sypkimi, płynnymi lub półpłynnymi. Aby zbadać fakt śmierci, nie jest tak istotne, jaką klasyfikację zastosował specjalista. Prawnicy powinni jedynie zdawać sobie sprawę z możliwych różnic w klasyfikacji tego typu asfiksji.
Uduszenie spowodowane zamknięciem dróg oddechowych. Zamknięcie dróg oddechowych na wejściu, tj. zamknięcie otworów ust i nosa może nastąpić w wyniku działania niektórych stosunkowo miękkich przedmiotów: na przykład poduszki, ludzkich rąk i innych. Ponadto tego rodzaju uduszenie może wystąpić, gdy miękkie przedmioty - kneblety - zostaną wepchnięte głęboko w jamę ustną.
Podczas badania zwłok na miejscu zdarzenia i w kostnicy, z obrazem uduszenia wyrażonym w takim czy innym stopniu, ujawniają się wszystkie oznaki charakterystyczne dla szybkiej śmierci z powodu uduszenia mechanicznego. Jeśli przedmiot, który spowodował uduszenie, zostanie zachowany przy zewnętrznych otworach oddechowych lub przy wejściu do układu oddechowego, ułatwione jest badanie faktu jego działania. Bardzo pouczające jest badanie porównawcze śladów wzajemnego odbicia ciała na tym przedmiocie i przedmiotu na ciele ofiary. W przypadku braku przedmiotu – narzędzia asfiksji należy podjąć próbę wykrycia i określenia charakteru mikrocząstek w okolicy otworów oddechowych w celu ustalenia cech przedmiotu służącego do zamykania otworów oddechowych ust i nosa.
Gdy wewnętrzne drogi oddechowe są zamknięte przez ciała obce, ciała te z reguły można łatwo wykryć po otwarciu klatki piersiowej zwłok.
Śmierć w wyniku zadławienia dróg oddechowych jest najczęściej skutkiem wypadku. Ciała obce dostają się do dróg oddechowych z jamy ustnej. Może się to przytrafić całkowicie zdrowym i normalnym ludziom, ale częściej takie wypadki przytrafiają się osobom chorym lub dzieciom. Wraz ze zwykłym rozwojem mechanizmu uduszenia pojawiają się wszystkie charakterystyczne oznaki szybkiej śmierci z powodu niedotlenienia.
U małych dzieci asfiksja może rozwinąć się nawet w przypadku wdychania pojedynczych małych przedmiotów do tchawicy. Przedmioty te powodują podrażnienie błony śluzowej i odruchowy skurcz strun głosowych. Będąc pod więzadłami, przedmiot powoduje ich zamknięcie na długi czas, w wyniku czego rozwija się niedotlenienie. Bez pomocy wynik jest zwykle śmiertelny.
Najskuteczniejszym środkiem medycznym służącym do zamykania dróg oddechowych jest trachiostomia– rozwarstwienie przedniej ściany tchawicy powyżej mostka. Powstały otwór umożliwia przywrócenie oddychania, a jeśli ta manipulacja zostanie wykonana prawidłowo, ryzyko poważnych obrażeń osoby zostanie wyeliminowane.
W praktyce organów spraw wewnętrznych często zdarzają się takie przypadki dążenie wymioty przez masy. Do takich wypadków najczęściej dochodzi z udziałem osób pod wpływem alkoholu, ale mogą one być konsekwencją urazowego uszkodzenia mózgu, a czasami zdarzają się także w przypadku zwracania moczu u dzieci we wczesnym dzieciństwie.
Diagnostyka kryminalistyczna takiego mechanizmu śmierci nie jest szczególnie trudna. Stwierdzenie wymiocin w oskrzelach małych i pęcherzykach płucnych w trakcie ich makro- i mikrobadania w połączeniu z ogólnymi objawami zgonu w postaci asfiksji stanowi wystarczającą podstawę do ustalenia przyczyny zgonu.
Należy jednak pamiętać, że masy wymiocinowe mogą przedostawać się do tchawicy i dużych oskrzeli w okresie agonalnym, a nawet pośmiertnym, symulując aspirację. Doświadczony lekarz medycyny sądowej może z łatwością stwierdzić prawdziwą asfiksję aspiracyjną.
W praktyce medycyny sądowej zdarzają się przypadki, gdy aspiracja prowadzi do śmierci cielsko Substancje takie jak cement, zboże, piasek i tym podobne. Oględziny miejsca zdarzenia i zwłok pozwalają na ustalenie przyczyny śmierci. Podczas sekcji zwłok w kostnicy w drzewie oskrzelowym płuc znajdują się luźne substancje, na tyle głęboko, na ile pozwala na to wielkość tych cząstek. Najmniejsze cząsteczki towarzyszące większym znajdują się zwykle w pęcherzykach płucnych. Oznaki śmierci z powodu uduszenia uzupełniają obraz, na podstawie którego dokonuje się ostatecznej diagnozy kryminalistycznej.
Utonięcie w wodzie. Na początek warto wyjaśnić znaczenie terminu „utonięcie w wodzie”: w medycynie sądowej przez utonięcie rozumie się całkowite zanurzenie ciała w wodzie. Zwykle nazywa się przypadki śmierci ludzi w wyniku przedostania się płynu do dróg oddechowych bez zanurzenia ciała w tej cieczy aspiracja płynu.
Kiedy w wodzie zostaną znalezione zwłoki, możesz spotkać się z faktem, że śmierć danej osoby nie nastąpiła w wyniku utonięcia, ale z innych powodów. Na przykład osoby z ciężką chorobą układu krążenia mogą umrzeć z powodu niewydolności układu krążenia. Do ostrego zatrzymania krążenia może dojść także wtedy, gdy osoba mocno przegrzana na słońcu zostanie nagle zanurzona w zimnej wodzie (nurkowanie). Osoby wskakujące do wody z wysokości mogą zostać zranione przez przeszkodę znajdującą się w wodzie blisko powierzchni. Uderzenie głową w taką przeszkodę powoduje złamania odcinka szyjnego kręgosłupa z uszkodzeniem rdzenia kręgowego. W wyniku tego urazu może nastąpić śmierć i nie będzie żadnych oznak utonięcia. Jeśli obrażenia nie są śmiertelne, nieprzytomna osoba może utonąć w wodzie. Dlatego podczas badania zwłok wydobytych z wody lekarze medycyny sądowej dokładnie badają kręgosłup szyjny.
Utonięcie w słonej wodzie (na przykład w wodzie morskiej) ma swoją własną charakterystykę: w słonej wodzie morskiej stężenie soli jest większe niż we krwi. Dlatego, zgodnie z prawami chemii fizycznej, cząsteczki wody nie przedostają się do krwi z wody morskiej, ale wręcz przeciwnie, przechodzą z krwi do światła płuc do wody morskiej. Zwiększa się lepkość krwi. Badania na obecność planktonu podczas tonięcia w wodzie morskiej dają wynik negatywny, chociaż plankton występuje w dużych ilościach w czystej wodzie morskiej. Podczas badania zwłok wydobytych z wody morskiej odkrywa się oznaki asfiksji aspiracyjnej, naturalnie wraz z rozwojem odpowiedniego mechanizmu umierania. Jeśli w morzu znaleziono zwłoki, ale mogły się tam dostać po tym, jak osoba utonęła w rzece, lekarze medycyny sądowej mogą odpowiedzieć na pytanie śledztwa: „Gdzie doszło do utonięcia - w rzece czy w morzu?”
Do utonięcia może dojść także w inne płyny. W takim przypadku, w zależności od warunków utonięcia, można wykryć pewne oznaki.
Utonięcie jest najczęściej nieszczęśliwym wypadkiem, ale może być także samobójstwem, a nawet morderstwem. Jak wspomniano powyżej, lekarze medycyny sądowej w większości przypadków mogą dość jasno rozstrzygnąć pytanie: czy dana osoba wpadła do wody żywa, czy martwa. Natomiast zapewnienie skutecznej pomocy śledztwu w rozstrzygnięciu kwestii sposobu zgonu, tj. W większości przypadków nie są w stanie ustalić, co się wydarzyło – morderstwo, samobójstwo czy wypadek. Mogą wykryć jedynie pośrednie dowody walki i samoobrony – uszkodzenia ciała ofiary. Czasami splot szeregu okoliczności ustalonych przez lekarzy medycyny sądowej oraz śledztwo przeprowadzone podczas oględzin miejsca znalezienia zwłok może wiarygodnie wskazywać na morderstwo. Na przykład, z wody wyciągano zwłoki ze związanymi nogami i ramionami oraz rękami założonymi za plecami, a lekarz medycyny sądowej stwierdził, że śmierć nastąpiła na skutek utonięcia w wodzie. Ta kombinacja wyników bardziej sugeruje zabójstwo przez utonięcie niż samobójstwo lub wypadek.
Wrzucanie ciał ofiar do wody jest jedną z powszechnych metod pozbywania się zwłok w przypadku morderstwa. W takich sytuacjach do wody wpadają ciała już zmarłych osób, co zostanie ustalone podczas badań kryminalistycznych. Jednocześnie lekarze medycyny sądowej w większości przypadków mogą z różnym stopniem pewności ustalić prawdziwą przyczynę śmierci danej osoby.
Na podstawie stanu tkanek zwłok można w przybliżeniu określić, jak długo zwłoki przebywały w wodzie. Na rękach zwłok zanurzonych w wodzie następuje szybki obrzęk i marszczenie naskórka (w przenośni ten stan naskórka nazywany jest „rękami praczki”). Następnie rozpoczyna się oddzielanie naskórka od leżącej pod nim warstwy skórnej, w wyniku czego zostaje on prawie całkowicie złuszczony z leżącej pod spodem warstwy skóry – skóry właściwej i można go usunąć z dłoni w formie rękawicy. Zjawisko to nazywane jest „rękawicą śmierci”. Obecność odzieży na dłoniach i stopach opóźnia rozwój maceracja(obrzęk i zmarszczki naskórka, zbielenie skóry na paliczkach palców). Rozwój maceracji w dużej mierze zależy od temperatury wody, w której znajdują się zwłoki.
Pracując ze zwłokami wydobytymi z wody, na podstawie tych orientacyjnych danych, pracownicy organów spraw wewnętrznych, pod nieobecność lekarza medycyny sądowej, mogą samodzielnie, już na miejscu znalezienia zwłok, wstępnie oszacować, jak długo zwłoki przebywały. byłem w wodzie.
Oprócz maceracji zwłoki poddawane są wodzie zgniły zmiana. Naturalnie, im wyższa temperatura wody, tym intensywniejszy jest rozkład. W praktyce konieczne było obserwowanie zwłok ze śladami wyraźnych zmian gnilnych, które rozwinęły się w ciągu 12–20 godzin przebywania zwłok w ciepłej wodzie.
Po dwutygodniowym pobycie zwłok w wodzie rozpoczyna się wypadanie włosów, po pewnym czasie może dojść do ich całkowitej utraty. Gazy gnilne gromadzące się w tkankach i jamach zwłok mogą unieść je na powierzchnię wody. Zdarzały się przypadki, gdy zwłoki wypływały na powierzchnię, nawet gdy był do nich przywiązany ładunek o masie do 25 kg.
Zwłoki mogą zostać uszkodzone w wodzie, gdy uderzą w twarde przedmioty (na przykład, gdy niosą je szybki prąd) lub w pojazdach wodnych. Jeśli są zwierzęta mięsożerne, mogą być przez nie zjedzone w takim czy innym stopniu.
§ 2. Śmierć z powodu ekstremalnych temperatur
Uszkodzenia spowodowane ciepłem
Uszkodzenie osoby na skutek podwyższonej temperatury może być konsekwencją przegrzania organizmu jako całości lub wyniku lokalnego narażenia na czynnik termiczny.
W praktyce medycyny sądowej zdarzają się przypadki przegrzania ogólnego, które powstają na skutek przebywania człowieka w środowisku powietrznym o podwyższonej temperaturze lub narażenia ciała ludzkiego, a przede wszystkim głowy, na działanie promieni cieplnych (słonecznych).
Do miejscowych oparzeń dochodzi na skutek kontaktu skóry lub błon śluzowych dróg oddechowych z czynnikami (stałymi, płynnymi, parą wodną lub gazami) ogrzanymi do temperatury powyżej +50–80°C.
Przegrzanie organizmu. Prawidłowe funkcjonowanie organizmu człowieka możliwe jest jedynie przy stałej temperaturze wewnętrznej ciała wynoszącej około +37°C. Za jej utrzymanie odpowiadają mechanizmy termoregulacyjne. Ich działanie neutralizuje wahania temperatury otoczenia i zmiany temperatury wewnątrz organizmu człowieka. Jeśli występują znaczne odchylenia temperatury i innych wskaźników środowiska zewnętrznego, zdolność organizmu do utrzymania temperatury wewnętrznej na wymaganym poziomie nie jest wystarczająca - następuje przegrzanie organizmu. Jeśli warunki życia danej osoby nie zmienią się na lepsze, wówczas przegrzanie osiąga wartość, przy której ciało umiera. W większości przypadków wewnętrzna temperatura ciała, przy której następuje śmierć, mieści się w przedziale od +42° do +44° C.
Wzrost temperatury powietrza otaczającego człowieka prowadzi do zwiększonego przekazywania ciepła poprzez pocenie się. Wilgoć opuszcza organizm i należy ją uzupełnić. Jeśli zapasy wilgoci nie zostaną uzupełnione lub jej odparowanie jest utrudnione w warunkach dużej wilgotności otoczenia lub osoba jest narażona na działanie wysokich temperatur przez długi czas, wówczas mechanizmy termoregulacji nie są w stanie wytrzymać.
Niektóre czynniki wewnętrzne również przyczyniają się do przegrzania człowieka lub osłabiają jego odporność na przegrzanie. Na przykład słaby układ sercowo-naczyniowy zmniejsza odporność na stres termiczny; zwiększone wytwarzanie ciepła w organizmie człowieka (na przykład przy chorobie tarczycy) również nie przyczynia się do odporności na podwyższone temperatury otoczenia. Mechanizmy termoregulacji u dzieci poniżej pierwszego roku życia są bardzo słabe. Większość osób starszych ma również niższą tolerancję na podwyższoną temperaturę w porównaniu do osób młodszych.
Objawy ciężkiego udaru cieplnego rozwijają się stopniowo. Początkowo następuje krótki okres depresji ośrodkowego układu nerwowego. Potem następuje okres podniecenia, któremu towarzyszą objawy lęku, ból głowy, kołatanie serca, duszność i inne zmiany. Trzeci okres to wyczerpanie, charakteryzuje się wystąpieniem adynamii, osłupienia, spowolnienia oddechu, obniżonego ciśnienia krwi i innych podobnych objawów.
Podczas udaru cieplnego najbardziej ucierpiała funkcja krążenia. Z powodu upośledzonego przepływu krwi w narządach wewnętrznych rozwija się niedotlenienie i zakłócony jest metabolizm. Rezerwy mięśnia sercowego wyczerpują się i rozwija się niewydolność sercowo-naczyniowa, która wraz z niewydolnością oddechową prowadzi do śmierci.
Przegrzanie i śmierć człowieka może nastąpić w wyniku działania promieni cieplnych nie na całe ciało jako całość, ale tylko na głowę. W tym przypadku dominujące objawy zaburzeń będą konsekwencją uszkodzenia ośrodkowego układu nerwowego. W praktyce zdarzają się przypadki tzw słoneczny ciosy. Początkowe objawy objawiają się bólem głowy, letargiem i zaczerwienieniem twarzy. Pojawiają się wtedy oznaki zaburzeń układu oddechowego i krążenia, najpierw jedynie w postaci przyspieszenia, a następnie w postaci zaburzeń rytmu. Później rozwija się stan półmroku, może wystąpić dezorientacja, halucynacje i drgawki. Śmierć następuje w wyniku ustania oddychania i krążenia.
Podczas kryminalistycznych badań zwłok osób, które zmarły z powodu gorąca lub udaru słonecznego, nie stwierdzono żadnych konkretnych objawów. Istnieje kilka ogólnych objawów charakterystycznych dla śmierci z powodu objawów niewydolności serca i układu oddechowego (obrzęk i przekrwienie mózgu, drobne krwotoki w tkance mózgowej i niektórych narządach wewnętrznych, przekrwienie narządów wewnętrznych itp.). Dlatego eksperci medycyny sądowej, aby wyciągnąć wniosek o śmierci w wyniku narażenia na ciepło, muszą wykluczyć inne możliwe czynniki wewnętrzne i zewnętrzne, które mogłyby doprowadzić do śmierci danej osoby. W diagnostyce śmierci na skutek przegrzania lub udaru słonecznego ogromne znaczenie ma informacja o tym, w jaki sposób dana osoba zmarła oraz o warunkach, w jakich znajdowała się osoba bezpośrednio przed śmiercią.
Uszkodzenia spowodowane miejscowym narażeniem na podwyższoną temperaturę. Nazywa się lokalne uszkodzenia spowodowane czynnikami termicznymi oparzenia. Są one powodowane przez podgrzane substancje stałe, ciekłe lub gazowe. Stopień ogrzewania i ilość aktywnego środka termicznego mogą być różne.
Określone parametry czynnika termicznego i czas jego oddziaływania na organizm ludzki w dużej mierze determinują takie cechy oparzeń jak stopień I kwadrat. Stopień i obszar oparzeń określa ich szkodliwy wpływ na osobę. Ponadto nasilenie uszkodzeń spowodowanych czynnikiem termicznym wzrasta, jeśli do efektu termicznego zostanie dodany czynnik chemiczny, co obserwuje się, gdy skóra wchodzi w kontakt z gorącymi chemikaliami.
Opracowano kilka klasyfikacji oparzeń. Na przykład w praktyce medycyny sądowej zwyczajowo stosuje się następujące środki.
Oparzenie pierwszego stopnia. Do tego stopnia zalicza się oparzenia, w których na skórze obserwuje się objawy stanu zapalnego – zaczerwienienie i obrzęk. W skórze nie zachodzą nieodwracalne zmiany. Po 5–7 dniach oznaki uszkodzeń praktycznie znikają, nie pozostawiając śladów.
Oparzenie drugiego stopnia. Oparzenia drugiego stopnia charakteryzują się pojawieniem się na skórze pęcherzy wypełnionych płynem zapalnym. Wokół pęcherzy obserwuje się stan zapalny skóry.
W 3-4 dniu po urazie pęcherze zmniejszają się. Po 10–12 dniach pęcherze znikają, a na ich miejscu wyraźnie pojawiają się oznaki tworzenia się nowej warstwy rogowej (górnej) skóry. Przy oparzeniach II stopnia listek zarodkowy skóry nie ulega nieodwracalnym zmianom, dlatego po takich oparzeniach nie pozostają żadne blizny.
Oparzenie trzeciego stopnia. Do oparzeń trzeciego stopnia zalicza się urazy termiczne, które charakteryzują się martwicą (martwicą) skóry niemal na całej jej głębokości. Nekroza może być sucha lub mokra. W przypadku suchej martwicy skóra jest gęsta, brązowa lub czarna, a granica uszkodzenia jest wyraźnie widoczna. W przypadku mokrej martwicy skóra jest obrzęknięta, żółtawa, wilgotna w dotyku, a czasem pokryta pęcherzami. Oparzenia III stopnia pozostawiają blizny, które są wyraźnie widoczne na tle nieuszkodzonej skóry.
Oparzenie czwartego stopnia. W przypadku oparzeń czwartego stopnia nieodwracalne zmiany dotyczą nie tylko skóry, ale także tkanek znajdujących się pod skórą. Głębokość uszkodzeń może być różna. Przy silnym i długotrwałym narażeniu termicznym nawet kości mogą zostać uszkodzone. W wyniku działania otwartego płomienia uszkodzenie oparzeń może mieć postać zwęglenia.
Oblicza się, że powierzchnia przedniej powierzchni ciała wynosi 18% powierzchni całego ciała, powierzchnia tylnej powierzchni ciała jest taka sama, powierzchnia głowy wynosi 9%, powierzchnia kończyny górnej wynosi 9%, kończyny dolnej 18%, a szyi 1%.
Oparzenie może prowadzić do śmierci na różne sposoby. Natychmiast po oparzeniu lub wkrótce potem może nastąpić śmierć szok palący.
W przypadku poparzeń niezakończonych śmiercią lekarze medycyny sądowej określają ciężkość takich obrażeń na podstawie stopnia i obszaru oparzeń. Przykładowo oparzenia III stopnia na 20% powierzchni ciała uznawane są za zagrażające życiu i zaliczane do poważnych obrażeń ciała.
Oczywiście przede wszystkim organy ścigania są zainteresowane pytaniem: „Czy osoba żywa czy zmarła była narażona na działanie czynnika termicznego?” i powiązane z nim pytanie: „Co spowodowało śmierć?”
Dożywotni wpływ czynników spalania na osobę jest określany przez kryminalistykę na podstawie szeregu znaków. Najbardziej charakterystyczne z nich to: obecność wysokiego stężenia karboksyhemoglobiny we krwi; obecność sadzy w drogach oddechowych, szczególnie w małych oskrzelach; oparzenia górnych dróg oddechowych; niespalone i niezadymione obszary zmarszczek wokół oczu, powstałe w wyniku mrużenia oczu przez żywą osobę; i kilka innych znaków. W związku z tym brak tych znaków będzie podstawą do wniosku, że ciało zostało objęte pożarem pośmiertnie.
Podczas badania zwłok w kostnicy z reguły pod całkowicie spaloną powierzchnią ciała znajdują się dobrze zachowane narządy wewnętrzne. Na ich podstawie można rozstrzygnąć kwestię przyczyny śmierci, jeśli okaże się, że dana osoba nie zmarła w wyniku działania czynników spalania.
Jeśli oparzenie ciała nie jest wyraźne, a jedynie odnotowane są oparzenia, na podstawie ich cech lekarze medycyny sądowej mogą ustalić, czy oparzenia te powstały przy życiu, czy pośmiertnie.
Poddane działaniu znacznej temperatury białka mięśniowe tracą wilgoć i kurczą się, dlatego kurczą się mięśnie kończyn i ciał zwłok znalezionych w pożarach. Ciało przyjmuje tzw. pozę „boksera”, w której ręce i nogi są w połowie zgięte (mięśnie zginacze są silniejsze). Pozycja boksera występuje w każdym przypadku, niezależnie od tego, czy żywa, czy martwa osoba znajduje się w strefie znacznie podwyższonej temperatury, czy też w ogniu.
Czasami narażenie na wysoką temperaturę lub płomień może spowodować pośmiertne uszkodzenia zwłok, takie jak rozdarcia skóry, krwotoki pod oponą twardą i inne. Lekarz medycyny sądowej może stosunkowo łatwo określić pośmiertny charakter takich obrażeń.
W praktyce organów ścigania zdarzają się przypadki palenia zwłok lub ich części w celu zatajenia przestępstwa. W zależności od warunków spalania w popiele mogą znajdować się większe lub mniejsze fragmenty tkanki ludzkiej, głównie tkanki kostnej. Nowoczesne metody badawcze pozwalają w większości przypadków ustalić, czy fragmenty kości należą do danej osoby, a także, w zależności od ich wielkości, rozstrzygnąć inne kwestie będące przedmiotem badania.
Uszkodzenia spowodowane niskimi temperaturami
Organizm ludzki z przyczyn naturalnych jest dość odporny na działanie niskich temperatur otoczenia. Jednakże przy długotrwałym narażeniu na niskie temperatury mogą wystąpić ogólne i miejscowe zmiany patologiczne.
Śmiertelna hipotermia w powietrzu może wystąpić już przy temperaturach poniżej +10°C, jednak przy temperaturach dodatnich proces ten jest długotrwały (kilka godzin). Jeśli dana osoba znajduje się w gęstym, chłodnym środowisku (najczęściej w praktyce jest to woda), wówczas śmiertelna hipotermia może rozwinąć się znacznie szybciej (dosłownie w ciągu dziesięciu minut), ponieważ szybkość wymiany ciepła w gęstym środowisku jest wyższa niż w powietrzu. W zimnej wodzie człowiek umiera jeszcze przed rozwinięciem się głębiny hipotermia(ochłodzenie) w wyniku zapaści naczyniowej, zimny szok lub tonie w stanie nieprzytomności.
Czas trwania odporności organizmu ludzkiego na działanie czynnika zimnego wynika z obecności dobrych mechanizmów ochronnych. Pod wpływem zimna uruchamiają się następujące reakcje obronne: pokarm jest trawiony intensywniej; poziom cukru we krwi jest przetwarzany w większych ilościach niż zwykle; Wykorzystywane są rezerwy glikogenu w wątrobie, mięśniach i niektórych innych narządach i tkankach.
Jeśli czynnik zimna nadal działa, mechanizmy obronne człowieka ulegają wyczerpaniu, a odporność organizmu spada. Następuje obniżenie temperatury ciała, co hamuje procesy biochemiczne.
Zmniejsza się wykorzystanie tlenu w tkankach, a krew staje się nim przesycona. Brak wystarczającego stężenia dwutlenku węgla we krwi prowadzi do zahamowania czynności ośrodka oddechowego. Ostatecznie dochodzi do głębokich zaburzeń oddychania i krążenia krwi, które prowadzą do ustania najpierw oddychania, a następnie krążenia krwi, co jest bezpośrednią przyczyną śmierci. Śmierć następuje, gdy temperatura wewnętrzna ciała spada do +22–24°C.
Oględziny miejsca znalezienia zwłok mają ogromne znaczenie dla ustalenia przyczyny zgonu w przypadku śmiertelnej hipotermii.
Po badaniu ustalane są oznaki wskazujące na zamrożenie osoby, są to: postawa zmarłego, z reguły osoba zwija się, nawet w stanie nieprzytomnym; pod wpływem ciepła ludzkiego ciała na śnieg powstaje rozmrażanie, następnie obszary rozmrażania zamarzają, tworząc skorupy lodu (ubrania mogą zamarznąć w takich obszarach); sople znajdują się w otworach ust i nosa; plamy zwłok mają różowawy odcień; W zależności od konkretnej sytuacji mogą występować inne objawy.
Podczas sekcji zwłok w kostnicy lekarze medycyny sądowej stwierdzają obrzęk pia mater, przekrwienie narządów wewnętrznych, obecność jasnej krwi w naczyniach i jamach serca, przepełnienie pęcherza moczem i na błonie śluzowej w żołądku w około 80% przypadków wykrywane są krwotoki, wzywane na cześć lekarza, który je odkrył – zauważa Wiszniewski. Według naukowców medycyny sądowej powstają one w wyniku naruszenia funkcji regulacyjnej autonomicznego układu nerwowego, która następuje pod wpływem czynnika zimnego. Ten znak jest dość specyficzny dla śmierci spowodowanej hipotermią. Metody biochemiczne wykrywają wyczerpanie się rezerw glikogenu, jednego ze składników odżywczych, w wątrobie, mięśniach i niektórych innych narządach.
Długotrwałe narażenie zwłok na ujemne temperatury prowadzi do głębokiego zamarznięcia. Całkowite zamrożenie mózgu, jako substancji półpłynnej, powoduje jego ekspansję. Ekspansja często powoduje Pękanie czaszki Takie obrażenia pośmiertne można błędnie uznać za obrażenia przyżyciowe.
Badając krew zwłok osób, które zmarły w wyniku wychłodzenia w stanie ciężkiego zatrucia alkoholowego, można oznaczyć ilość alkoholu etylowego, która nie odpowiada ilości spożytej, ale jest znacznie mniejsza. Dzieje się tak na skutek zwiększonego przetwarzania alkoholu przez organizm w celu utrzymania temperatury ciała. Aby określić stopień zatrucia osoby bezpośrednio przed zamrożeniem, badanie moczu na obecność alkoholu zapewnia bardziej wiarygodne wskaźniki.
W niskich temperaturach nieodwracalne zmiany w mózgu zachodzą nie 5–6 minut po śmierci, ale nieco później, 10–20 minut, a czasem i później. Dzięki temu osobę zastaną w stanie hipotermii można przywrócić do życia dzięki zastosowaniu odpowiednich działań resuscytacyjnych. Należy o tym pamiętać po przybyciu na miejsce zdarzenia i podjąć działania mające na celu udzielenie pomocy.
Lokalne działanie czynnika zimnego prowadzi do powstania odmrożenie. Atrakcja cztery stopnie odmrożenia. Na Pierwszy obserwuje się obrzęk skóry i fioletowe zabarwienie, gojenie następuje w dniach 5-8, a w przyszłości zwiększona wrażliwość tego obszaru skóry na działanie zimnych pozostałości. Na drugi stopień odmrożenia, tworzą się krwawe pęcherze z obrzękiem i przekrwieniem wokół, gojenie następuje w 15–25 dniu bez tworzenia się blizn, zwiększona wrażliwość na działanie zimna w miejscu odmrożenia utrzymuje się przez długi czas. Na trzeci stopnia, obserwuje się martwicę (śmierć) skóry z rozwojem granicznego stanu zapalnego, odmrożona tkanka z czasem zostaje odrzucona, a w miejscach uszkodzenia pozostają zmiany bliznowate. Z odmrożeniem czwarty stopnia rozwija się głęboka martwica obejmująca tkankę kostną, następnie uszkodzona tkanka zostaje odrzucona, następuje amputacja martwych części ciała.
Niegroźne urazy spowodowane zimnem bardzo często prowadzą do trwałej niepełnosprawności.
§ 3. Pokonanie przez prąd techniczny i atmosferyczny
Lekarze medycyny sądowej częściej spotykają się z obrażeniami od prądu elektrycznego w życiu codziennym i w pracy, znacznie rzadziej z obrażeniami od prądu atmosferycznego.
Uszkodzenia elektryczne
Możliwość uszkodzenia człowieka jest odwrotnie proporcjonalna do oporu powierzchni ciała stykającej się z obecnym nośnikiem. Sucha i gruba skóra dłoni zapewnia znaczny opór przepływowi prądu, dlatego też do urazów w tym miejscu wymagany jest wysoki poziom napięcia i prądu.
Dzieci, osoby starsze, chore i osłabione są mniej odporne na prąd elektryczny.
W przypadku prądu elektrycznego o wysokim napięciu uszkodzenie osoby może nastąpić bez bezpośredniego kontaktu z przewodnikiem - w pewnej odległości od niego, szczególnie przy wilgotnej pogodzie, gdy powietrze ma wysoką przewodność elektryczną. Uraz jest możliwy w odległości do 30 cm lub nawet większej, jeśli osoba znajduje się w pobliżu linii przesyłowej wysokiego napięcia.
Jeżeli przewód przewodzący prąd linii przesyłowej wysokiego napięcia zetknie się z ziemią, osoba poruszająca się po ziemi w odległości do dziesięciu kroków od tego przewodu może doznać uszkodzeń spowodowanych tzw. napięciem krokowym. Prąd przepływa z jednej nogi na drugą, w wyniku skurczu nogi osoba może upaść, a następnie ścieżka prądu elektrycznego może przejść przez obszar serca lub głowy, co doprowadzi do śmierci.
Prąd elektryczny oddziałuje na organizm ludzki jako całość w sposób wstrząsowy, prowadząc do zaburzeń układu oddechowego i krążenia. Prąd przepływający przez tkanki ciała działa silnie boleśnie na receptory, nerwy, powoduje bolesne skurcze mięśni i skurcz naczyń. Podsumowując, te bolesne skutki powodują ból, szok. Z reguły przy znacznym natężeniu prądu elektrycznego śmierć następuje niemal natychmiast w wyniku zatrzymania oddechu i serca. Możliwe są jednak również opcje dłuższej śmierci osoby po porażeniu prądem.
Ale najważniejsze jest zbadanie miejsc bieżących wejść i wyjść. Te miejsca to tzw znaczniki elektryczne. Szczególnie istotne dla ustalenia przyczyny i okoliczności śmierci są uszkodzenia zlokalizowane na wejściu prądu elektrycznego do organizmu. W tym momencie energia elektryczna jest częściowo przekształcana w energię cieplną, mechaniczną i fizykochemiczną. Dlatego też mogą wystąpić różnego rodzaju uszkodzenia: zagęszczenia skóry, rozdarcia, zadrapania, krwotoki, drobnopunktowe tatuaże, oparzenia. W obszarze znaku elektrycznego można wykryć metal, z którego wykonany jest przewodnik przewodzący prąd. Czasami kształt znacznika elektrycznego dopasowuje się do kształtu powierzchni styku przewodnika. Badania histologiczne śladów elektrycznych ujawniają dość specyficzne cechy strukturalne skóry w tych miejscach. Elektroznaki w miejscach, gdzie wypływa prąd elektryczny, są tylko częściowo podobne do opisanych powyżej. Fakt wykrycia znaczników elektrycznych wejściowych i wyjściowych wraz z innymi informacjami daje wystarczającą podstawę do ustalenia przyczyny zgonu.
Uszkodzenia spowodowane elektrycznością atmosferyczną
W praktyce medycyny sądowej przypadki obrażeń spowodowanych wyładowaniami atmosferycznymi (piorunami) są stosunkowo rzadkie. Piorun to wyładowanie elektryczne, którego napięcie sięga milionów woltów, a natężenie prądu sięga setek tysięcy amperów. Szkodliwe czynniki powodowane przez piorun to: ogromny prąd elektryczny; ekspozycja na światło i dźwięk; fala uderzeniowa; oraz energię mechaniczną i cieplną powstałą w wyniku konwersji energii elektrycznej. Działanie pioruna jest podobne do działania prądu elektrycznego o bardzo wysokim napięciu i dużej mocy. Czas działania jest ograniczony do ułamków sekundy.
Aby rozwiązać problem śmierci od pioruna, ważna jest inspekcja miejsca zdarzenia. Energia elektryczności atmosferycznej pozostawia ślady zniszczenia nie tylko na osobie będącej ofiarą wypadku, ale także na otaczających ją przedmiotach. Może to obejmować uszkodzenie drzew, słupów i innych obiektów wznoszących się znacznie nad ziemią w pobliżu miejsca, w którym znaleziono osobę. Bezpośrednio na ciele ofiary widoczne są oparzenia, nadpalone włosy, a także wzór w postaci rozszerzonych naczynek skórnych, tzw. „figury błyskawic”. Wzory błyskawic na zwłokach mogą zniknąć po 1,5–2 godzinach. Na odzieży widoczne są ślady przypaleń i stopione części metalowe.
W kostnicy wewnętrzne oględziny zwłok ujawniają obraz szybkiego początku śmierci, przypominający porażenie prądem w domu lub w pracy.
Uraz spowodowany elektrycznością atmosferyczną nie zawsze skutkuje śmiercią; uraz może skutkować problemami zdrowotnymi tego czy innego stopnia.
WYKŁAD nr 11 Kryminalistyczne badanie lekarskie uszkodzeń powstałych w wyniku narażenia na wysokie i niskie temperatury
Uszkodzenie tkanki spowodowane lokalnym działaniem wysokiej temperatury nazywa się oparzeniem termicznym lub termicznym. Czynnikami termicznymi mogą być płomienie, gorące ciała stałe, ciecze, para i gazy (w tym powietrze). Oparzenia wywołane gorącymi płynami i parą nazywane są również oparzeniami. Wyróżnia się cztery stopnie oparzeń.
Stopień I – rumień skóry, charakteryzujący się zaczerwienieniem i lekkim obrzękiem skóry. Występuje podczas krótkotrwałego narażenia na temperaturę około 70°C.
Etap II – zapalenie surowicze i powstawanie pęcherzy zawierających klarowny lub lekko mętny płyn. Pęcherzyki mogą nie pojawić się od razu, ale po kilku godzinach, gdy płyn wypłynie z naczyń, unosząc powierzchniową warstwę skóry. W miejscu pęknięcia lub rozdarcia bańki widoczna jest wilgotna różowoczerwona skórka.
III stopień - martwica koagulacyjna powierzchownych warstw skóry właściwej z częściowym uszkodzeniem listka zarodkowego (Sha) lub martwica skóry właściwej na pełną głębokość wraz ze śmiercią gruczołów łojowych i potowych (Shb). Martwy obszar skóry jest gęsty, popielatoszary lub ciemnobrązowy, w zależności od charakteru czynnika termicznego.
Stopień IV – zwęglenie tkanek, w tym kości. Skóra wygląda na suchą, twardą, a jej powierzchniowe warstwy są czarne.
Im wyższa temperatura i dłuższy czas ekspozycji, tym głębsze uszkodzenia i poważniejsze oparzenie. Ciężkość oparzenia zależy nie tylko od jego stopnia, ale także od powierzchni ciała, którą zajmuje. Na przykład u dorosłych śmiertelne są:
1) oparzenia drugiego stopnia obejmujące 1/2 powierzchni ciała;
2) oparzenia trzeciego stopnia obejmujące 1/3 powierzchni ciała.
Im większy obszar objęty oparzeniem i im głębszy stopień oparzenia, tym silniejsze zmiany miejscowe na części oparzonej powierzchni wpływają na kondycję całego organizmu. Ogólna reakcja może wahać się od drobnej choroby do ciężkiego upośledzenia funkcji organizmu (choroba oparzeniowa) i śmierci. Przebieg choroby oparzeniowej można podzielić na cztery okresy.
Okres I – szok oparzeniowy (w ciągu pierwszych 2 dni). W niektórych przypadkach do wstrząsu dochodzi przy oparzeniach II–III stopnia, zajmujących nawet mniej niż 10% powierzchni ciała, np. w okolicy narządów płciowych.
II okres – toksemia oparzeniowa (od 3 do 10 dni). Obserwuje się zjawiska zatrucia organizmu, związane z rozwojem infekcji na powierzchni oparzenia i przedostawaniem się do krwi produktów rozpadu spalonych tkanek.
III okres – infekcja oparzeniowa. Około dziesięciu dni po oparzeniu, w wyniku wzmożonego rozwoju infekcji i zatrucia organizmu, pojawiają się powikłania infekcyjne - zapalenie płuc, ropne zapalenie nerek, ropne ogniska zapalne w innych narządach i tkankach.
Okres IV – zmęczenie oparzeniowe. Miesiąc po oparzeniu lub później może nastąpić ogólne wyczerpanie rany na skutek długotrwałego wchłaniania produktów rozkładu z ropiejących powierzchni rany.
Bezpośrednią przyczyną śmierci w pierwszych godzinach i dniach jest wstrząs oparzeniowy, w 4-10 dniu - zatrucie ze współistniejącym zapaleniem płuc, po 10 dniach i później - ropne powikłania nerek, płuc i innych narządów, a także ogólne zatrucie krwi (sepsa).
Oznaki poparzeń życiowych:
1) nieuszkodzona skóra w fałdach twarzy przy zamkniętych oczach;
2) brak sadzy na wewnętrznej powierzchni powiek;
3) osadzanie się sadzy na błonie śluzowej dróg oddechowych podczas wdychania dymu;
4) oparzenia błony śluzowej jamy ustnej, gardła, krtani, tchawicy;
5) zakrzepy krwi tętniczej w uszkodzonych obszarach;
6) naczyniowy zator tłuszczowy;
7) obecność minimalnych ilości węgla w naczyniach krwionośnych narządów wewnętrznych;
8) obecność karboksyhemoglobiny we krwi, głównie w jamie serca, w wątrobie, czyli w narządach głęboko położonych;
9) płyny pęcherzy zawierają dużą ilość białka i leukocytów.
Objawy oparzeń pośmiertnych:
1) obecność karboksyhemoglobiny we krwi tylko naczyń powierzchownych;
2) pęknięcia skóry, imitujące rany i pęknięcia;
3) zwęglenie dużej powierzchni ciała;
4) narządy i tkanki ulegają zagęszczeniu;
5) „pozycja boksera” - ręce i nogi są zgięte i przyciągnięte do ciała, klatka piersiowa wystaje do przodu, a głowa odchylona do tyłu - z powodu skurczu i skrócenia mięśni;
6) po oparzeniu głowy pośmiertne nagromadzenie krwi tworzy się pomiędzy oponą twardą a kośćmi czaszki.
2. Wpływ wysokiej temperatury. Akcja ogólnaPrzegrzanie i udar cieplny
Długotrwały pobyt osoby w warunkach wysokiej temperatury otoczenia prowadzi do ogólnego przegrzania organizmu, którego ostrym objawem jest udar cieplny. Często występuje podczas pracy w warunkach wysokiej temperatury powietrza w pomieszczeniach, a także podczas długich marszów i przejść, szczególnie w gęstych kolumnach.
Temperatura powietrza, która może prowadzić do przegrzania, nie jest bezwzględna i zmienia się w zależności od czasu ekspozycji, wilgotności i prędkości powietrza. Organizm ludzki jest w stanie przeprowadzić termoregulację, jeśli temperatura otoczenia nie przekracza 45°C. Pod wpływem niekorzystnych czynników środowiskowych, w niższej temperaturze, zdolność ta zostaje utracona i organizm ulega przegrzaniu. Przegrzanie może być również spowodowane pracą mięśni i obcisłym ubraniem.
Ofiary skarżą się na ogólne osłabienie, ból głowy, suchość w ustach i pragnienie. Długotrwałe przegrzanie gwałtownie zaburza pracę najważniejszych narządów i układów organizmu, powodując udar cieplny. W tym przypadku temperatura ciała wzrasta do 40–41° i więcej. Aktywność centralnego układu nerwowego jest zaburzona, albo jest przygnębiona, albo podekscytowana. Występują zaburzenia mowy, delirium, zaciemniona świadomość, a czasami drgawki. Zakłócenie układu sercowo-naczyniowego prowadzi do zwiększonej częstości akcji serca i spadku ciśnienia krwi, skóra staje się czerwona, w niektórych przypadkach obserwuje się niebieskie usta i krwawienia z nosa. Często występują wymioty i biegunka. Następnie, przy długotrwałym przegrzaniu, pojawia się blada i sucha skóra, która staje się zimna w dotyku, temperatura ciała spada poniżej normy, gwałtownie spada aktywność serca i układu oddechowego i następuje śmierć.
Rozpoznania śmierci w wyniku udaru cieplnego nie można postawić wyłącznie na podstawie obrazu morfologicznego. Biegły potrzebuje także informacji o rozwoju objawów choroby poprzedzającej zgon, o okolicznościach zdarzenia oraz o czynnikach środowiska fizycznego.
Porażenie słoneczne
Udar słoneczny różni się od udaru cieplnego tym, że nie pojawia się w wyniku wysokiej temperatury otoczenia i przegrzania całej powierzchni ciała, ale w wyniku narażenia na bezpośrednie działanie promieni słonecznych na nieosłoniętą głowę i szyję, co powoduje miejscowe przegrzanie, które oddziałuje na centralny układ nerwowy. W związku z tym udar słoneczny może wystąpić bez wcześniejszego ogólnego przegrzania organizmu i wykrytego naruszenia termoregulacji. Objawy kliniczne udaru słonecznego i udaru cieplnego są identyczne. W bezchmurną, upalną pogodę może wystąpić mieszany negatywny wpływ światła słonecznego i wysokiej temperatury otoczenia na organizm. Udar słoneczny w bardzo rzadkich, ciężkich przypadkach może prowadzić do śmierci, natomiast badanie patologiczne wykazuje te same zmiany, co przy udarze cieplnym.
3. Wpływ niskiej temperatury. Akcja lokalnaLokalne działanie niskiej temperatury na dowolną część ciała powoduje uszkodzenie tkanek - odmrożenia. Zwykle dotknięte są obszary słabiej ukrwione - palce, uszy, czubek nosa. Odmrożenie spowodowane jest słabym krążeniem związanym z długotrwałym bezruchem ciała, ciasnym obuwiem, ubraniem i wilgocią. Pod wpływem zimna skóra najpierw czerwienieje, pojawia się uczucie mrowienia i lekki ból. Następnie skóra staje się biała, jej wrażliwość stopniowo zanika. Ciągłe działanie zimna prowadzi do obniżenia temperatury tkanek, wpływając na coraz głębsze warstwy. Odżywienie tkanek zostaje zakłócone, a gdy ich temperatura spadnie do +10–12°C, obumierają. Nasilenie zmiany wzrasta bez wywoływania jakichkolwiek subiektywnych odczuć.
Objawy odmrożenia pojawiają się dopiero kilka godzin po ustaniu przeziębienia. Dlatego głębokość zmiany, czyli stopień odmrożenia, można określić dopiero po rozgrzaniu.
Istnieją 4 stopnie odmrożenia.
Stopień I – charakteryzujący się zaburzeniami naczyniowymi. Na skórze pojawia się lekkie zasinienie i obrzęk, które znikają w ciągu kilku dni, czasem w ich miejsce pojawia się złuszczanie.
II stopień – zapalny. Skóra staje się fioletowo-niebieska, obrzęk obejmuje także tkankę podskórną i rozprzestrzenia się na sąsiednie, niezamrożone obszary. W pierwszym, rzadziej w drugim, na skórze tworzą się zwiotczałe pęcherze wypełnione przezroczystym płynem, które łatwo pękają. Dotknięte obszary są bolesne. W normalnym przebiegu po 10–12 dniach skóra w miejscu pęcherzy goi się. Miejscowa zwiększona wrażliwość na zimne pozostałości.
Stopień III – martwica skóry, tkanki podskórnej i mięśni na różnej głębokości. Martwicę skóry wykrywa się pierwszego dnia, w głębszych tkankach później. Skóra staje się niebiesko-fioletowa, czasem ciemnofioletowa, z pęcherzami zawierającymi ciemnobrązowy krwawy płyn. Powstaje znaczny obrzęk. W miejscu martwej tkanki tworzy się strup, wokół którego rozwija się stan zapalny. Strup, w zależności od jego wielkości, zostaje odrzucony w dniach 7-10. Gojenie trwa 1–2 miesiące. W miejscu martwych obszarów powstają blizny.
IV stopień – martwica tkanek miękkich i leżących pod nimi kości, rozwija się sucha zgorzel, tkanka czarna; długotrwały kurs z odrzuceniem dotkniętych obszarów. W przypadku odmrożeń III i IV stopnia dużych części ciała często występują powikłania infekcyjne o charakterze lokalnym (rozległe głębokie ropienie) i ogólnym (ogólne zatrucie krwi), które mogą prowadzić do śmierci.
W zimnych porach roku może wystąpić odmrożenie kontaktowe w wyniku kontaktu z ostro schłodzonymi metalowymi przedmiotami. Odmrożenia takie wyglądem przypominają oparzenia i odzwierciedlają kształt i wielkość powierzchni styku z chłodzonym przedmiotem.
Do odmrożeń dochodzi nie tylko na mrozie, ale także podczas długotrwałego narażenia na działanie temperatur około 5–8°C powyżej zera przy wilgotnej pogodzie. Odmrożenia są czasami sztucznie powodowane, aby spowodować obrażenia.
4. Wpływ niskiej temperatury. Akcja ogólnaWychłodzenie organizmu następuje na skutek długotrwałego oddziaływania obniżonej temperatury otoczenia na całą powierzchnię ciała. Może to prowadzić do śmierci.
Niekorzystny wpływ niskiej temperatury wzrasta wraz ze wzrostem wilgotności powietrza i wiatrem. Wyczerpanie organizmu, stany głodu, zatrucia, sen, szok, utrata krwi, choroby i urazy, a także nieruchoma pozycja ciała przyczyniają się do ogólnego ochłodzenia. Rozwija się częściej u małych dzieci i osób starszych. Indywidualne cechy również mają znaczenie.
Organizm początkowo reaguje na niskie temperatury reakcjami obronnymi, starając się utrzymać temperaturę ciała. Przenikanie ciepła zmniejsza się tak bardzo, jak to możliwe: naczynia powierzchowne kurczą się, skóra staje się blada. Zwiększa się wytwarzanie ciepła: z powodu odruchowego skurczu mięśni osoba zaczyna drżeć, a metabolizm tkanek wzrasta. Ciągłe narażenie na zimno powoduje wyczerpanie się zdolności kompensacyjnych organizmu i obniżenie temperatury ciała, co prowadzi do zakłócenia prawidłowego funkcjonowania najważniejszych narządów i układów, przede wszystkim centralnego układu nerwowego. Naczynia krwionośne skóry rozszerzają się, a skóra staje się niebieskawa. Drżenie mięśni ustanie. Oddech i puls gwałtownie zwalniają, ciśnienie krwi spada. Głód tlenu w tkankach następuje z powodu zmniejszenia ich zdolności do wchłaniania tlenu we krwi. Układ nerwowy znajduje się w stanie depresji, co prowadzi do niemal całkowitej utraty wrażliwości. Przy temperaturze ciała około 31°C osoba traci przytomność. Czasami występują skurcze i mimowolne oddawanie moczu. Kiedy temperatura ciała spada do +25–23°C, zwykle następuje śmierć.
W niesprzyjających warunkach przy długotrwałym narażeniu na temperaturę otoczenia +5-10°C może nastąpić ogólne ochłodzenie organizmu zakończone śmiercią. Śmierć zwykle następuje powoli, w ciągu kilku godzin od rozpoczęcia schładzania.
W przypadku śmierci z powodu wychłodzenia na odsłoniętych obszarach ciała pojawiają się czasem oznaki odmrożeń. W zależności od nasilenia, skóra tych obszarów może w trakcie badania wydawać się niezmieniona lub być nieco opuchnięta, niebieskawa, z małymi pęcherzami. W wyniku analizy histologicznej stwierdza się oznaki odmrożeń II stopnia, co potwierdza przyżyciowe narażenie na niską temperaturę. Postawa tych, którzy zmarli z wychłodzenia, w niektórych przypadkach przypomina osobę skurczoną z zimna, ale może być inna.
Zamrażanie zwłok
W wyniku ogólnego wychłodzenia ciała człowiek umiera częściej w warunkach, gdy temperatura powietrza spada poniżej 0°C. Dlatego też, gdy działanie zimna utrzymuje się po śmierci, zwłoki całkowicie lub częściowo (z powierzchni) zamarzają – zamarzają, stają się twarde, a drobne części ciała (palce, nos, uszy) stają się kruche.
Kiedy mózg zawierający dużą ilość wody ulega zlodowaceniu, jego objętość wzrasta, co często prowadzi do naruszenia integralności kości czaszki, rozbieżności szwów lub pojawienia się pęknięć (zwykle w obszarze dna tylnego dołu czaszki). U zwłok, które przez długi czas były narażone na działanie zimna (mrozy lub temperatury nieco powyżej 0°C), zawsze występuje różowawe zabarwienie plam, skóry, a czasami niektórych obszarów narządów wewnętrznych, szczególnie płuc. . Różowo-czerwony kolor plam i krwi zwłok nie jest oznaką śmierci spowodowanej wychłodzeniem. Wartość diagnostyczną nie mają także tzw. „gęsiej skórki”, gdyż pojawiają się one z różnych powodów zarówno w trakcie życia, jak i w okresie agonii oraz w najbliższej przyszłości po śmierci.
Okoliczności śmierci w wyniku ogólnego ochłodzenia
Śmierć z powodu ogólnego wychłodzenia organizmu jest stosunkowo rzadka. Występuje z reguły u osób nietrzeźwych lub wyczerpanych. Kiedy stężenie alkoholu etylowego we krwi wynosi do 3 ppm, mówi się o wpływie alkoholu na wystąpienie śmierci. Wykrycie we krwi alkoholu etylowego w stężeniu większym niż 3 ppm stanowi podstawę do wnioskowania o możliwej konkurencji przyczyn zgonu (ogólna hipotermia i ostre zatrucie alkoholowe).
Jako metodę zabijania, czasami stosuje się chłodzenie noworodków i małych dzieci, pozostawiając je bezbronnymi w opuszczonym miejscu.
Oznaki śmierci spowodowanej ochłodzeniem nie są specyficzne, ponieważ każdy z nich indywidualnie może wystąpić w innych bolesnych stanach. Dlatego ustalenie przyczyny zgonu w wyniku wychłodzenia organizmu jest możliwe tylko wtedy, gdy występuje zespół objawów, a w niektórych przypadkach wniosek o przyczynie zgonu musi opierać się na analizie okoliczności śmierci i wykluczeniu z innych możliwych przyczyn (trauma, choroba, zatrucie). W zimnie zwłoki można przechowywać przez czas nieokreślony, co utrudnia ustalenie, jak dawno nastąpiła śmierć.
Do obrażeń pośmiertnych zwłok dochodzi w wyniku uderzenia ciała, ciągniętego przez prąd po nierównym dnie, w wyniku działania transportu przyczepionego do części obszaru wodnego miednicy zwłok po prawej stronie, przedmiotu służącego do
bladość skóry Fot.
Ryż. 51. Drobna pianka bąbelkowa przy otworach ust i nosa.
Utonięcie.
Vov, czerwonawo-różowawy kolor zwłok, „gęsia skórka”, zmarszczki na skórze moszny i okolicy sutków. Pod wpływem wody skóra staje się
odwraca się |
maceracja - |
||||
obrzęk, |
rozwolnienie |
||||
stopniowy |
oderwanie |
||||
naskórek. |
|||||
maceracja |
|||||
przede wszystkim od |
|||||
czas przebywania zwłok |
|||||
temperatura |
|||||
wody, a także na skład |
|||||
ubrania i buty oraz od
czynniki. Matze- |
|||
noworodki |
|||
jeśli jest na nim opcja -per |
|||
wodór |
(podobny do sera) |
||
przecieki |
|||
leniwszy niż |
|||
regiony. Następnie obserwuje się zbielenie i delikatne fałdowanie naskórka dłoniowego.
I powierzchnie podeszwowe końcowych paliczków palców. Wyraźnie wyrażonymi oznakami maceracji są: ostre zbielenie naskórka całej dłoni i stopy; duże składane i perłowobiałe zabarwienie dłoni i podeszew (ryc. 52), następnie wszystkich dłoni i stóp, przedramion i goleni, a później całego ciała.
Późne oznaki maceracji obserwuje się w postaci obrzęku naskórka całej dłoni i stopy oraz pojawienia się pęcherzy wypełnionych płynem. Na dłoniach naskórek jest całkowicie oddzielony
I nogi wraz z płytkami paznokcia (ryc. 53), a następnie -
I z całego ciała (tab. 4).
Ryż. 52. Ciężka maceracja skóry dłoni, pośmiertne uszkodzenie naskórka przez zwierzęta wodne.
Po wyjęciu zwłok z wody rozwój maceracji na kończynach może trwać przez kolejne 2–48 godzin, w zależności od rodzaju mokrej odzieży [Didkovskaya S.P., 1958].
*"""" TABELA 4
Czas pojawienia się i rozwoju maceracji na rękach i nogach zwłok w zależności od temperatury wody
(według S.P.Didkowskiej, 1958)
[Temperatura |
Czas pojawienia się pierwszego |
Wyrażony czas pojawienia się - |
||
Woda, „S®” |
oznaki maceracji |
wyraźne oznaki maceracji, |
||
u dorosłych, godz |
u noworodka |
u dorosłych |
||
dni, dni |
||||
2 . . . 4 8 |
||||
10 1 4 . |
||||
16 20 |
||||

Pod wpływem wody włosy tracą kontakt ze skórą. Latem po około 2 tygodniach rozpoczyna się wypadanie włosów, a pod koniec miesiąca może nastąpić całkowite „łysienie”.
Po 8-12 dniach przebywania w wodzie na zwłokach rozwijają się glony. Do 18-20 dnia pokrywają całe zwłoki, ubierając je jak w futro. W 28-30 dniu, po zakończeniu cyklu rozwojowego, glony znikają, a po tygodniu powtarza się proces zarastania zwłok glonami.
Ryc. 53. Oddzielenie naskórka dłoni („rękawice śmierci”).
Zwłoki wypływają na powierzchnię wody dzięki gazom powstającym podczas rozkładu. W ciepłej wodzie dzieje się to zwykle 2-3 dnia. W zimnej wodzie procesy rozkładu gwałtownie spowalniają. Zwłoki mogą pozostawać pod wodą przez kilka tygodni
przez wiele miesięcy tkanki miękkie i narządy wewnętrzne ulegają w tych przypadkach zmydlaniu. Pierwsze oznaki tłustego wosku pojawiają się zwykle po 2-3 miesiącach.
W ciepłe dni zwłoki wydobyte z wody znajdującej się w powietrzu bardzo szybko ulegają rozkładowi. Dlatego też do czasu przeprowadzenia wszystkich czynności przygotowawczych do oględzin nie zaleca się wyjmowania zwłok z wody.
16.2. CECHY KONTROLI MIEJSCA ZDARZENIA I ZWROTÓW
W dużych zbiornikach wodnych i rzekach zwłoki poruszają się w wodzie - prądem. Częściej bada się zwłoki, które zostały już wyjęte z wody. Wydobycie zwłok z wody należy przeprowadzić w sposób nie powodujący ich uszkodzenia. W protokole badacz musi
żony omawiają sposób usunięcia zwłok, zwracają uwagę na temperaturę wody.
Gdy odnaleziono zwłoki w |
małe zbiorniki wodne, |
||||||
pojemniki |
Napełniony cieczą, zaznaczyć charakter zbiornika, |
||||||
wymiary kontenera (na przykład długość, szerokość i wysokość kontenera |
|||||||
mierzy się to, czym jest wypełniony |
płyny, to |
||||||
temperatura. Opisz położenie zwłok, które części ciała są zanurzone, |
|||||||
Czy |
płyn lub |
w pełni |
|||||
zanurzony i na jakiej głębokości. Jeśli woda została spuszczona z wanny |
|||||||
lub zwłoki zostaną wyjęte z pojemnika, wtedy te |
wymagane dane |
||||||
Dostawać |
badawczy |
sposób. Należy wskazać które |
|||||
Częściami ciała zwłoki dotykają przedmiotów, niezależnie od tego, czy unoszą się swobodnie, czy też są przez coś trzymane.
Przy oględzinach odzieży przy zwłokach wyjętych z wody należy zwrócić uwagę na przydatność odzieży do pory roku, opisać stopień zawilgocenia, kolor materiału (który zmienia się pod wpływem długotrwałego kontaktu z wodą), obecność osadów piasku, muł, muszle, przylegający do niego mieszkańcy zbiornika itp. Zaleca się oględziny ciała i fałdów odzieży na obecność pcheł i wszy [Bokarius N. S., 1930]. Pchły umierają
w wodzie po 24-27 h, wszy po 12-48 h. Wykryte pchły mogą ożyć w ciągu 20 minut po przebywaniu w wodzie
V w ciągu kilku godzin, 1 godzinę później Całodobowy pobyt w wodzie. Zawartość kieszeni jest dokładnie sprawdzana. Jeżeli na zwłokach znajdują się pętle związane z węzłami (wiązaniem kończyn, przypinaniem ciężarków do zwłok itp.), to opisuje się je bez usuwania ich ze zwłok i bez rozwiązywania węzłów. Jeżeli do zwłok przywiązany jest duży ładunek, należy wskazać materiał i jego wymiary, aby można było w przybliżeniu określić wagę ładunku.
Podczas oględzin zwłok szczególną uwagę zwraca się na oznaki przebywania w wodzie: kolor plam zwłok, bladość skóry, obecność gęsiej skórki, zmarszczki na skórze w okolicy sutków i moszny, maceracja. Opisując macerację skóry, zwraca się uwagę na jej lokalizację i nasilenie: zbielenie lub rozluźnienie naskórka, fałdowanie (małe lub duże), perłowobiały kolor, pęcherze, oddzielenie lub brak naskórka, paznokcie. Sprawdź, czy naskórek łatwo się złuszcza i stopień wytrzymałości włosów, wyciągając włosy w różnych obszarach głowy. Opisz miejsca, w których nie ma włosów. Charakterystyczny objaw wypadania włosów* w wodzie z
Łysienie naturalne to obecność punktowych zagłębień w skórze w postaci dziur w miejscach wypadania mieszków włosowych.
Jeżeli glony są obecne, należy wskazać stopień ich rozmieszczenia na powierzchni ciała, rodzaj, długość, grubość, barwę, konsystencję i siłę połączenia ze skórą.
Spośród oznak utonięcia podczas badania zwłok w ciągu pierwszych 2-3 dni można rozpoznać jedynie drobną piankę bąbelkową wokół otworów ust i nosa. Po wyschnięciu pianki tworzy się cienki film o drobnych oczkach.
Uszkodzenia zwłok opisane są w zwykły sposób.
16.3. Zajęcie dowodów fizycznych
Z odzieży i skóry, wskazane jest usunięcie mieszkańców zbiornika,
V w niektórych przypadkach - glony, jak to tylko możliwe- doznali obrażeń podczas transportu zwłok. Umieszcza się je w probówkach, słoikach i zamyka. Jeżeli na ubraniu i na ciele znajdują się ślady, które nie odpowiadają miejscu znalezienia zwłok, badacz je usuwa. Jeżeli zwłoki nie zostaną znalezione w wodzie, należy pobrać próbkę płynu do czystego pojemnika.
Z Ponieważ prawie nigdy nie wiadomo dokładnie, w którym miejscu zbiornika, na jakiej głębokości nastąpiło utonięcie, nie należy tego robić. Nie należy także brać wody, jeśli od momentu utonięcia do oględzin zwłok minęło dużo czasu. Jeśli to konieczne, do badań kontrolnych planktonu, podczas sekcji zwłok w kostnicy pobiera się płuco.
16.4. GŁÓWNE ZAGADNIENIA ROZWIĄZANE PRZEZ BADANIA SĄDOWE
PODCZAS BADANIA SZWUR ODZYSKANYCH Z WODY
1. Czy śmierć nastąpiła w wyniku utonięcia, czy z innej przyczyny?
2. W jakim środowisku doszło do utonięcia?
3. Jak długo zwłoki znajdowały się w wodzie?
4. Jeżeli na zwłokach znajdują się obrażenia, jaki jest ich charakter i umiejscowienie? Jaki jest mechanizm powstawania uszkodzeń, czy wystąpiły one w ciągu życia?
Wewnętrznie czy po śmierci?
17. ŚMIERĆ Z WYSOKIEJ TEMPERATURY
17.1. PODSTAWOWE KONCEPCJE
Uszkodzenia spowodowane wysoką temperaturą mogą wynikać z jej ogólnego działania (przegrzanie) lub lokalnego (oparzenia).
Ogólny efekt powoduje szok termiczny. Stan przypominający udar cieplny pojawia się po długotrwałym narażeniu głowy na działanie promieni słonecznych (udar słoneczny). Można to połączyć z ogólnym przegrzaniem organizmu i poparzeniami.
Miejscowe działanie wysokiej temperatury (płomień, gorące ciecze, gazy, pary, gorące przedmioty, część promieniowania) powoduje oparzenia. W zależności od głębokości uszkodzenia skóry i leżących pod nią tkanek oparzenia dzieli się na cztery stopnie.
/stopnia charakteryzuje się szybko mijającym zaczerwienieniem
znikają, czasami obserwuje się łuszczenie.
// stopniowi towarzyszy rozwój surowiczego zapalenia skóry z powstawaniem pęcherzy z przezroczystym wysiękiem na tle przekrwienia. Na zwłokach pękają bąbelki, wysychają,
brązowawe obszary o gęstości pergaminu rozwijają się z siecią rozszerzonych naczyń, przypominających otarcia.
/// stopień oparzenia występuje przy martwicy naskórka i częściowej (oparzenia 3 stopnia) lub całkowitej (oparzenia 3 stopnia) martwicy skóry właściwej. Na zwłokach powierzchnia oparzenia to suchy brązowawy (efekt płomienia) lub wilgotny szarawy (efekt gorącej cieczy) strup z obecnością na powierzchni krwotocznych grubościennych pęcherzy.
Oparzeniom IV stopnia towarzyszy martwica nie tylko skóry, ale także leżących pod nią tkanek. Rozległe, głębokie zwęglenie charakteryzuje długotrwałe pośmiertne skutki płomienia.
Podczas badania zwłok w miejscu ich odnalezienia nie zawsze można określić głębokość uszkodzeń skóry i znajdujących się pod nią tkanek. Ostatecznie problem ten zostaje rozwiązany po badaniu histologicznym.
nieostrożne obchodzenie się z gorącymi płynami lub substancjami łatwopalnymi. Często występują u dzieci pozostawionych bez opieki. U dorosłych najczęstszą przyczyną oparzeń jest palenie w łóżku w stanie nietrzeźwości. Samobójstwo przez samospalenie, polegające na oblaniu się łatwopalnym płynem i podpaleniu, zdarza się niezwykle rzadko. Znane są przypadki celowego palenia zwłok, zwykle w celu ukrycia przestępstwa.
17.2. CECHY KONTROLI MIEJSCA ZDARZENIA I ZWROTÓW
17.2.1. Ogólny wpływ wysokiej temperatury na organizm
osoba. Miejscem śmierci w wyniku udaru cieplnego są zwykle kominki, kotłownie, wanny itp. Przegrzanie rozwija się szczególnie szybko przy zwiększonej aktywności mięśni, wysokiej wilgotności i braku wentylacji.

w pomieszczeniu, obecność chorób podstawowych. Ciasna, obcisła, ciepła odzież przyczynia się do udaru cieplnego.
Podczas oględzin na miejscu zdarzenia nie można stwierdzić żadnych charakterystycznych zmian na zwłokach osób, które zmarły w wyniku przegrzania. W protokole oględzin należy szczegółowo opisać sytuację, w której znaleziono zwłoki, ze szczególnym uwzględnieniem występowania warunków sprzyjających przegrzaniu.
17.2.2. Odkrycie zwłok w pożarze (przy pożarze).
Uczestnicy inspekcji muszą pamiętać o środkach bezpieczeństwa podczas inspekcji pożaru. Istnieje zagrożenie życia
kładą ceglane rury, ściany i sufity spalonych budynków, które mogą nagle się zawalić.
Może wystąpić porażenie prądem, ponieważ odsłonięte przewody i konstrukcje metalowe mogą znajdować się pod napięciem.
Zwykle w oględzinach miejsca pożaru uczestniczy specjalista z zakresu sprzętu przeciwpożarowego, który ustala źródło i źródło zapłonu (urządzenia grzewcze, oświetleniowe i elektryczne, urządzenia zapłonowe itp.). Płyny łatwopalne można rozpoznać po zapachu, natomiast w zimnych porach roku zapach nafty i benzyny jest znacznie silniejszy,
jeśli przedmioty zawierające ślady tych cieczy zostaną wniesione do ciepłego pomieszczenia [Levi A. A., 1982]. W protokole biegły musi odnotować, jakie środki gaśnicze zostały użyte i w jakiej części miejsca zdarzenia (budynku).
Podczas oględzin pieców inspektor rejestruje ich temperaturę, odnotowuje, czy drzwiczki są zamknięte, co znajduje się w palenisku i popielniku, czy jest palenisko, czy szyber pieca jest zamknięty, a także stan komina.
Podczas inspekcji pożarów szczątki zwłok można znaleźć w różnych miejscach w wyniku oderwania części ciała podczas gaszenia konstrukcji.
Podczas badania zwłok znalezionych w pożarze odnotowuje się ich położenie w stosunku do otaczających obiektów (w jakiej odległości od nich, jeśli zostały zmiażdżone, to jaką i jaką częścią ciała). Należy odnotować obecność zwęgleń, osadów sadzy, pęcznienia i pękania powłok malarskich na tych obiektach. Należy o tym pamiętać wydobycie zwłok spod zgniatające go przedmioty oraz wszelkie manipulacje z nim należy wykonywać ostrożnie, aby nie spowodować dodatkowych uszkodzeń.
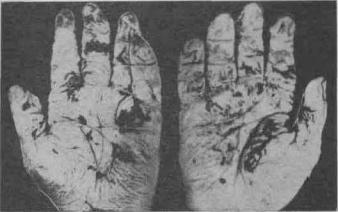
Zwłoki często przyjmują charakterystyczną pośmiertną pozę „boksera” – klatka piersiowa wysunięta do przodu, głowa odchylona do tyłu, kończyny górne ugięte, umiejscowione na wysokości twarzy lub górnej części klatki piersiowej, kończyny dolne lekko ugięte w stawach biodrowych i kolanowych (ryc. 54).
Opisując odzież, odnotowuje się jej całkowity brak lub częściowe zachowanie (w zależności od obszarów ciała), w jakiej formie została zachowana. Rejestrowana jest obecność specyficznego zapachu odzieży (benzyna, nafta, inne substancje), plam krwi, a także obecność uszkodzeń niezwiązanych z działaniem płomienia. Przy znacznym nasileniu niedoborów
Kiedy tkanka tłuszczowa skóry się topi, impregnuje ona odzież tłuszczem, który czasami jest błędnie traktowany jako impregnacja substancją łatwopalną [Knoblokh E., 1959].
Ryż. 54. Pozycja boksera. Wysoki stopień pośmiertnego spalenia zwłok w ogniu.
W niektórych przypadkach dochodzi do tzw. spalania knotów odzieży [Stanislavsky L.V. i in., 1975]. Jednocześnie stopniowe „wytapianie” tłuszczu z podskórnej tkanki tłuszczowej wraz z impregnacją odzieży sprzyja dalszemu spalaniu wraz z postępującym rozprzestrzenianiem się tego procesu, a głębokość uszkodzenia tkanek znacznie przekracza wartość opałową spalonych materiałów tekstylnych.
Podczas badania spalonych zwłok zwykle nie można wykryć zmian u zwłok. W zakonserwowanych obszarach skóry często określa się różowo-czerwony kolor plam zwłok, co zwykle wskazuje na przyżyciowe narażenie na ogień i śmierć w wyniku ostrego zatrucia tlenkiem węgla. Spalanie prowadzi do osobliwości
konserwacja zwłok. W tym przypadku nie obserwuje się gnicia, a jeśli się rozwinie, postępuje znacznie wolniej niż w normalnych warunkach.
Badając twarz, zwraca się uwagę na jej sadzę i brak sadzy w wyprostowanych fałdach w okolicy oczu, w fałdach nosowo-wargowych, co również wskazuje na przyżyciowe działanie płomienia. Obecność sadzy stwierdza się w otworach nosa i ust, na błonie śluzowej jamy ustnej, na języku i zębach. Należy opisać kolor szkliwa zębów i jego pękanie. Jeśli na głowie zwłok zachowały się włosy, opisuje się ich cechy, obecność opalenia i kolor. W temperaturze około 200°C włosy stają się rude [Raisky M.I., 1953].
Zidentyfikowane oparzenia podlegają dokładnemu opisowi. Anulować
Obserwuje się zaczerwienienie skóry, obecność i charakter pęcherzy, strefy martwicy itp. Rejestruje się lokalizację i ocenia całkowitą powierzchnię oparzeń. Na miejscu zdarzenia można to w przybliżeniu określić na podstawie „zasady dziewiątek” (głowa i szyja osoby dorosłej, kończyna górna, udo, podudzie i stopa -
9% powierzchni ciała; przednia i tylna powierzchnia ciała - po 1 8%, czyli „dwie dziewiątki”; krocze - 1%). Powierzchnię małych oparzeń szybko oblicza się za pomocą dłoni badającego (dłoń otwarta z powierzchniami dłoniowymi zamkniętych palców stanowi około 1,1% powierzchni ciała osoby dorosłej).
Obecność rozległych oparzeń skóry przy zachowaniu integralności odzieży i włosów wskazuje na działanie gorących gazów lub oparów. W przypadku oparzeń płomieniem na skórze ujawniają się ślady sadzy i przypalonych włosów. W tym przypadku uszkodzenie skóry wydaje się rozprzestrzeniać w górę wzdłuż „języków” płomienia. Na podstawie lokalizacji sadzy i oparzeń można czasami ocenić położenie ciała w chwili zdarzenia.
Przykładowy opis oparzeń: „Skóra twarzy pokryta jest na znacznej powierzchni sadzą (z wyjątkiem fałd powiek, w głębi zmarszczek, w trójkącie nosowo-wargowym). W obszarach wolnych od sadzy skóra jest sucha, żółtawa i lekko łuszcząca się. W okolicy czołowej, z tyłu nosa, dalej
na policzkach i brodzie liczne zlewające się brązowoczerwone zmiany o regularnym okrągłym kształcie i pergaminowej gęstości. Miejscami na ich dnie widoczne są przezroczyste naczynia krwionośne. Wzdłuż obwodu zmian znajdują się szarawe plamy naskórka. Włosy na skórze głowy na granicy wzrostu w okolicy czołowej i skroniowej, a także brwi i rzęsy są przypalone.”
Opisując obrażenia znalezione na zwłokach należy pamiętać o możliwości ich odmiennego pochodzenia. Mogą wystąpić pośmiertnie podczas spalania zwłok (pęknięcia skóry, tkanek miękkich i kości), w wyniku zawalenia się płonących ścian, stropów lub podczas rozbiórki paleniska przez strażaków. Spalenie zwłok może być tak znaczne, że odsłonięte zostaną kości, otwarte stawy i duże ubytki
(czaszka, klatka piersiowa, brzuch), może nastąpić pośmiertna amputacja rąk i stóp.
Biegły z zakresu medycyny sądowej musi zawsze myśleć o torturach polegających na spaleniu zwłok w celu ukrycia morderstwa
i spróbuj wykryć uszkodzenia przyżyciowe niezwiązane z działaniem płomienia. W praktyce śledczej i kryminalistycznej zdarzają się przypadki wykrywania rowków uduszenia, ran ciętych, kłutych i postrzałowych na spalonych zwłokach. W przypadkach, gdy śmierć następuje w wyniku założenia pętli na szyję, skóra w obszarze bruzdy uduszenia może być dobrze zachowana, ponieważ pętla w pewnym stopniu chroni ją przed działaniem płomienia.
W przypadku morderstwa, a następnie podpalenia, już podczas wstępnego oględzin wśród oparzeń można wykryć uszkodzenia prowadzące do śmierci. W takich przypadkach na powierzchni zwłok stykającej się z ziemią nie ma oparzeń, a paski sadzy na ciele są umiejscowione poprzecznie.
Kiedy zwłoki są zwęglone na miejscu zdarzenia, zawsze pojawia się pytanie o identyfikację zmarłego. Szczególne trudności pojawiają się, gdy ilu ludzi ginie w pożarze. Metody identyfikacji omówiono w rozdziale 24. Należy pamiętać, że pod wpływem płomienia, w wyniku odwodnienia tkanek, chrząstka międzykręgowa zapada się i nieznacznie zmniejsza wielkość trzonu kręgowego, co prowadzi do znacznego zmniejszenia długości ciała .
Po zwęgleniu wielkość głowy osoby dorosłej jest zbliżona do głowy dziecka. To samo obserwuje się w przypadku innych narządów [Raisky M.I., 1953]. Nawet niewielkie resztki odzieży mogą mieć znaczenie dla identyfikacji.
17.2.3. Karalne spalenie zwłok. Palenie zwłok przeprowadza się w celu zatarcia śladów zbrodni. Jednocześnie na miejscu zdarzenia śledczy i lekarz medycyny sądowej szczególnie dokładnie badają węzeł grzewczy (piec rosyjski, piec, piec kotłowy, palenisko).
Zmierzyć temperaturę, wymiary paleniska, paleniska, popielnika; zwrócić uwagę na stan i wielkość rusztu oraz zagłębienia pod nim, obecność i kolor sadzy (sadza tłusta) na ściankach kominka. Badacz ustala sprawność trakcji, rodzaj stosowanego paliwa, przybliżoną ilość powstającego popiołu i jego umiejscowienie w palenisku, jego charakter (drewno, torf, węgiel) i rodzaj (miału, z kawałkami węgla, fragmentami kości). i inne zanieczyszczenia). Określa się, kiedy i w jakim celu centrala ciepłownicza była ostatnio używana.
Wskazane jest usunięcie rusztów, gdyż w ich szczelinach mogą znajdować się kawałki zwęglonych kości i inne przedmioty badań eksperckich [Strelets N.N., 1973].
W popiele na miejscu zdarzenia można znaleźć plomby wykonane z cementu fosforanowego i amalgamatu srebra (w postaci trwałych biało-szarych fragmentów o charakterystycznym kształcie i wielkości), które wypadły z zębów podczas ich zwęglenia. Wypełnienia wykonane z innych materiałów łatwo się topią i niszczą pod wpływem płomienia. Stopione złoto koron dentystycznych występuje w popiele w postaci małych szarawych kulek [Shupik Yu. P., 1971].
Przykład opisu paleniska grzewczego: „Wymiary paleniska rosyjskiego pieca wynoszą 60 x 40 x 30 cm. Na dnie pieca znajduje się warstwa popiołu i węgla drzewnego z wieloma fragmentami spalonych kości rurowych o różnych kształtach i rozmiarach od 2x1X0,5 cm do 5x4x3 cm, kolor szaro-jesionowy. Fragmenty kości kruszą się pod wpływem lekkiego nacisku. Grubość warstwy popiołu, węgli i kości wynosi od 2 do 5 cm, wśród popiołu znaleziono także przepalone przedmioty metalowe: klamrę od pasa o wymiarach 5x3x0,3 cm, klucz
z zamku francuskiego. Dach i ściany paleniska są równomiernie pokryte warstwą czarnej, tłustej, rozmazanej sadzy. Piec i zawartość paleniska są zimne, w popielniku znajduje się duża ilość popiołu, drobne węgielki oraz fragmenty kości o wymiarach do 1,5x0,5x0,3 cm.”
17.2.4. Działanie gorących cieczy i oparów. Miejscem znalezienia zwłok są zazwyczaj obiekty przemysłowe z instalacjami wytwarzającymi parę (autoklawy, kotłownie, studnie ciepłowni). Efekt gorącej cieczy (oparzenie) może wystąpić także w życiu codziennym (na przykład podczas mycia w wannie). Przy opisie odzieży zwraca się uwagę na stopień jej zawilgocenia, integralność, obecność śladów cieczy i jej zanieczyszczeń, co pozwala ocenić charakter substancji czynnej. Podczas oględzin zwłok stwierdza się oparzenia I-II stopnia, rzadziej III stopnia, mające postać smug o krawędziach w kształcie języka. W wyniku spływania gorącej cieczy w dół główne zmiany morfologiczne zlokalizowane są poniżej miejsca pierwszego uderzenia cieczy. Czasami dochodzi do zlania się pęcherzy oparzeniowych i oddzielenia się naskórka warstwami na dużych obszarach ciała.
W miejscu oparzeń od gorącej cieczy (pary) nie powstaje sadza, uszkodzenia włosów i paznokci, nigdy nie dochodzi do oparzeń IV stopnia.
Pod wpływem substancji żrących (kwasów, zasad) na organizmie zachodzą zmiany przypominające oparzenia termiczne. Zwykle nie zajmują dużej powierzchni, są umiejscowione w miejscach wolnych od odzieży (twarz, dłonie) i pozbawione pęcherzy. Martwe obszary skóry mają charakterystyczny kształt smug i specyficzny kolor (na przykład biały lub szary pod wpływem kwasu siarkowego, żółto-zielony pod wpływem kwasu azotowego).
17.3. Zajęcie dowodów fizycznych
Zwykle badacz usuwa z miejsca pożaru obiekty ze śladami łatwopalnych cieczy, urządzenia ochrony elektrycznej (bezpieczniki), próbki przewodów, dokumenty, możliwe narzędzia obrażeń itp.
W przypadku braku możliwości przeprowadzenia badań sądowo-lekarskich zwłok w ciągu pierwszych 2 dni, na miejscu zdarzenia należy pobrać krew na obecność karboksyhemoglobiny, aby zapobiec obniżeniu jej stężenia na skutek rozkład białek krwi
[Dobry MA, 1976].
W przypadku podejrzenia przestępczego spalenia zwłok należy usunąć popiół z paleniska. Specjalista medyczny z zakresu medycyny sądowej, pomaga śledczemu w pobraniu co najmniej czterech oddzielnych próbek popiołu o masie około 50 g z różnych miejsc paleniska i otworu wentylacyjnego pieca, z paleniska oraz po zbadaniu tych próbek i wybraniu poszczególnych znalezisk ( kawałki kości, części metalowe itp.) - przy usuwaniu całego pozostałego popiołu do badań („Zasady”, rozdział 3.11).
Jeżeli w popiele zostaną znalezione fragmenty zwęglonych tkanin lub papierów odzieżowych, należy je usunąć, ostrożnie umieścić pomiędzy szkiełkami i zabandażować.
Popiół pobierany jest z dołu pod rusztem warstwami, zaznaczając na opakowaniu głębokość, z której pobrano próbkę.
Jeśli w palenisku grzewczym znajdzie się tylko kurz, jest on również pobierany z czterech miejsc, a następnie zbierana jest reszta.
Jeśli paliwo w palenisku nadal się pali, należy je ostrożnie usunąć, pozostawić do ostygnięcia, a następnie pobrać próbki.
Wszystkie próbki umieszcza się w oddzielnych szczelnych workach, wskazując miejsce, z którego zostały pobrane, np.: „prawy przedni róg paleniska”. Bezpośrednimi materiałami opakowaniowymi mogą być torby bawełniane, kalka, pudełka. Wcześniejsze wykorzystanie tych przedmiotów do przechowywania części metalowych wyklucza ich wykorzystanie do pakowania. Próbki pobiera się za pomocą drewnianej lub plastikowej szpatułki (łyżki). Próbki przenosi się za pomocą waty, miękkiej szmatki, papieru, aby uniknąć dodatkowych uszkodzeń podczas transportu.
Małe kawałki zwęglonych kości, które łatwo się kruszą, można umieścić w probówkach wypełnionych watą (gaziką).
Jeśli kominek jest pokryty ziemią, oprócz popiołu weź
stosowany podczas spalania zwłok [Strelets N.N., 1973].
17.4. GŁÓWNE ZAGADNIENIA ROZWIĄZANE PRZEZ BADANIA Z LEKARZA SĄDOWEGO W
ŚMIERĆ Z WYSOKIEJ TEMPERATURY
1. Czy przyczyną śmierci były oparzenia termiczne, czy też było to spowodowane inną przyczyną?
2. Co było przyczyną oparzeń (płomień, gorące gazy, gorąca ciecz)?
3. Czy zmarły za życia brał udział w pożarze, czy też oparzenia powstały pośmiertnie?
4. Czy na zwłokach znaleziono jakieś uszkodzenia niezwiązane z działaniem wysokiej temperatury?
5. Jaka jest liczba spalonych osób?
6. Czy spalone szczątki kości należą do człowieka czy zwierzęcia (którego)?
18. ŚMIERĆ Z NISKIEJ TEMPERATURY
niska temperatura otoczenia dla człowieka w połączeniu z napędami o dużej wilgotności i prędkości powietrza
prowadzi do zaburzenia termoregulacji i stopniowego spadku temperatury ciała.
Niewystarczająca odzież, zmęczenie, choroba, przepracowanie, zatrucie alkoholem i inne czynniki przyczyniają się do ochłodzenia.
Wraz ze spadkiem temperatury ciała funkcje życiowe stopniowo zanikają, a w temperaturze + 2 5. . . Śmierć następuje zwykle w temperaturze 22°C. Proces chłodzenia na lądzie może trwać wiele godzin (do jednego dnia); kiedy człowiek dostanie się do zimnej wody, wychłodzenie zwykle kończy się śmiercią
1-2 godziny Jeśli dana osoba nagle dostanie się do zimnej wody, śmierć może szybko nastąpić w wyniku szoku zimnego lub zapaści naczyniowej. Należy o tym pamiętać śmierć przez ochłodzenie
niyam. Diagnoza staje się zwykle możliwa po ogrzaniu dotkniętych części ciała. W zależności od głębokości odmrożenia są cztery stopnie.
Wystąpienie wychłodzenia i zamarznięcia Śmierć z powodu wychłodzenia w zdecydowanej większości przypadków dotyczy wypadków w domu. Samobójstwa w ten sposób są niezwykle rzadkie, wykorzystują je osoby chore psychicznie,
niska temperatura.
18.2. CECHY KONTROLI MIEJSCA ZDARZENIA I ZWROTÓW
Miejscem zdarzenia jest zazwyczaj otwarta przestrzeń. Rzadziej zwłoki osób zabitych w wyniku ochłodzenia odnajduje się w nieogrzewanych pomieszczeniach mieszkalnych, w piwnicach, na strychach,
V stodoły. Nagranie przez badacza jest obowiązkowe
V protokół badania temperatury, wilgotności, prędkości powietrza (oraz późniejsze żądanie tej informacji od służby pogodowej na dzień poprzedzający przewidywaną datę śmierci). Pojemniki często znajdują się obok zwłok z napojów alkoholowych, różnych leków. Wszystko to musi zostać szczegółowo odzwierciedlone w protokole.
Opisano położenie zwłok wśród otaczających obiektów oraz jego postawę. W przypadku śmierci spowodowanej wychłodzeniem często obserwuje się „postawę zmarzniętego człowieka” (głowa wydaje się być wciągnięta
V ramiona, broda przyciągnięta do klatki piersiowej, kończyny ugięte
V stawów i przyciśnięty do klatki piersiowej i brzucha). Ta poza wskazuje na dożywotnią obecność danej osoby w warunkach niskich
jaka temperatura otoczenia (ryc. 55). Jednocześnie osoby w stanie ciężkiego upojenia alkoholowego umierają z powodu wychłodzenia w różnych pozycjach (ryc. 56, 57) – w takich, w jakich znajdowały się w chwili utraty przytomności [Ten-
towarzysz V.P., 1977].
Opisując odzież, oprócz danych ogólnych, należy zwrócić uwagę na stopień zużycia, przydatność pory roku i rozmiar ciała, czy jest zapinana na guziki, czy rozpięta, brak niezbędnych części toaletowych (nakrycie głowy, buty) oraz uszkodzenia odzieży. Należy pamiętać, że obecność ciepłego nakrycia głowy na zwłokach w połączeniu z otwartą szyją podczas zamrażania prowadzi zwykle do powstania pośmiertnych obrażeń czaszki [Lysy V.I., 1979]. W przypadku samobójstw osób chorych psychicznie często obok nagich zwłok znajduje się starannie złożone ubrania.
Stan zamarznięcia (oblodzenia) zwłok na miejscu zdarzenia utrudnia jego zbadanie. W przypadkach, gdy odzież przy zwłokach może zostać podniesiona, należy zbadać widoczne obszary ciała, zwracając uwagę na różowawy kolor skóry i plamy ze zwłok. To zabarwienie jest związane z nadmiarem tlenu we krwi osób, które zmarły z powodu wychłodzenia. Evgeniev-Tish E. M.

Jeśli na zwłokach zostaną znalezione zgniłe zielonkawe plamy |
|||||||||||||||||||||
plamki (zwykle w obszarze żywego oka), a następnie w przypadku braku |
|||||||||||||||||||||
w tym okresie na danym obszarze następuje odwilż |
|||||||||||||||||||||
rozsądnego osądu, że nastąpiła śmierć danej osoby |
|||||||||||||||||||||
Ryż. 55. Śmierć narciarza |
ciepły pokój, zwłoki tam leżały, dopóki nie pojawiły się znaki |
||||||||||||||||||||
dostarczony |
wykrycie |
||||||||||||||||||||
chłodzenie. |
[Sapozhnikov Yu.S., 1970]. |
||||||||||||||||||||
Manipulacje zamarzniętymi zwłokami muszą być bardzo |
|||||||||||||||||||||
należy zachować ostrożność, aby uniknąć uszkodzenia delikatnych elementów |
|||||||||||||||||||||
zamarznięte części ciała (uszy, nos, palce). Na |
|||||||||||||||||||||
może to skutkować utratą cennej cechy przyżyciowej |
|||||||||||||||||||||
chłodna osoba. |
chłodzenie – małe sople lodu przy otworach nosa, ust, |
||||||||||||||||||||
zamarznięte łzy na rzęsach (znak M.I. Raisky’ego), |
|||||||||||||||||||||
zniknąć |
poruszający, |
||||||||||||||||||||
transportując go do kostnicy. |
|||||||||||||||||||||
Na otwartych częściach ciała, w tym na twarzy, często tak jest |
|||||||||||||||||||||
widoczne są ślady odmrożeń I-II stopnia, co jest dowodem |
|||||||||||||||||||||
56. Śmierć |
wskazuje czas trwania niskiej temperatury oraz - |
||||||||||||||||||||
dogadywać się |
stan |
chłodząca witalność. |
|||||||||||||||||||
zatrucie alkoholem. |
Podpisać |
proces |
chłodzenie |
ciało |
Jest |
||||||||||||||||
"Gęsia skórka". Zwykle jest dobrze wyrażony na ramionach i |
|||||||||||||||||||||
biodra, rzadziej - na brzuchu, plecy w postaci małych pryszczy |
|||||||||||||||||||||
Ryż. 57. Śmierć z o- |
z prostopadłymi włoskami pośrodku tła |
||||||||||||||||||||
dogadywać się. |
blada skóra. Aby zidentyfikować ten znak, warto go użyć |
||||||||||||||||||||
bogactwo w |
unikać |
zadzwoń po szkło powiększające. |
mężczyźni często |
jest odkryty |
|||||||||||||||||
badanie genitaliów |
|||||||||||||||||||||
Pupareva - skrócona |
pomarszczony |
moszna, pod- |
|||||||||||||||||||
definicja |
jądra przyciągnięte do ujścia kanałów pachwinowych (do połowy |
||||||||||||||||||||
ofensywa |
wciągając je do kanałów). Ten znak zostaje ujawniony |
||||||||||||||||||||
Stopień ekspresji |
szczególnie wyraźnie w przypadku niewystarczająco ciepłej odzieży w salonie |
||||||||||||||||||||
półtrupi |
zesztywnienie pośmiertne |
tutaj i w kroczu. Jasnoczerwony kolor żołędzi |
|||||||||||||||||||
zamrażanie |
penisa i obrzęk wraz ze zmarszczkami |
||||||||||||||||||||
definiować |
ciało seksualne |
jest również |
objaw życia |
||||||||||||||||||
wydaje się |
znaczący wpływ zimna [Tenth V.P., 1977]. |
||||||||||||||||||||
możliwy. |
Częste znalezisko przy zwłokach osób, które zmarły w wyniku wychłodzenia, |
||||||||||||||||||||
stan |
zlodowacenie |
są różne szkody. Prezentowane są przez |
|||||||||||||||||||
zwłoki można przechowywać w nieskończoność, więc oceń |
dynamika i zasinienie na twarzy, grzbietowej powierzchni |
||||||||||||||||||||
W takim przypadku należy zachować szczególną ostrożność przy ustalaniu, jak dawno temu dana osoba zmarła. |
okolice ramion, stawów łokciowych i kolanowych. Szkoda |
||||||||||||||||||||
Obrażenia te powstają w wyniku uderzeń, kiedy ofiara upada, kiedy |
|||||||||||||||||||||
jego pełzający ruch. |
|||||||||||||||||||||
Mogą wystąpić powierzchowne otarcia twarzy i dłoni |
|||||||||||||||||||||
kiedy osoba pociera te obszary w celu walki |
|||||||||||||||||||||
z odmrożeniem. Próbując ogrzać się w pobliżu ognisk, mogą |
|||||||||||||||||||||
mogą wystąpić oparzenia o różnym stopniu. |
|||||||||||||||||||||
W niektórych przypadkach wykrywa się samookaleczenie zębami |
|||||||||||||||||||||
palce, a stopień obrażeń jest różny - od |
|||||||||||||||||||||
powierzchowne otarcia |
i gryźć rany paliczków paznokci |
||||||||||||||||||||
oddzielenie płytek paznokciowych i części paliczków [Ruban G. E., Kruglyakov V. V., 1984]. W tym przypadku kawałki skóry i tkanki podskórnej znajdują się na ubraniu zwłok, wargach, przedsionku i jamie ustnej, między zębami, w przełyku i żołądku. Po zbadaniu zwłoki są one ostrożnie przenoszone (przenoszone)
z jego umiejscowienia oraz sprawdzany jest stan powierzchni, na której znajdowały się zwłoki. W tym przypadku można wykryć „łożysko” śniegu topniejącego pod wpływem ciepła ciała, pokrytego cienką skorupą lodu. Obecność takiego „łóżka” świadczy o wychłodzeniu przyżyciowym lub (rzadziej) o tym, że zwłoki trafiały w to miejsce, gdy ciało jeszcze nie wystygło.
18.3. Zajęcie dowodów fizycznych
W przypadku śmierci wskutek wychłodzenia usunięcie materiału dowodowego z miejsca zdarzenia nie ma istotnych cech. Podczas oględzin okolicy często udaje się zidentyfikować i skonfiskować brakujące przy zwłokach elementy garderoby (czapkę, szalik, rękawiczki itp.). Czasem zdarza się, że śledczy przejmuje pojemniki z napojami alkoholowymi, paczki leków znalezione przy zwłokach i notatki samobójcze.
Ślady krwi na śniegu usuwa się przy najmniejszej ilości śniegu i umieszcza w talerzu na gazie złożonej z 5-6 warstw. Po stopieniu śniegu gazę suszy się w temperaturze pokojowej (patrz sekcja 3).
18.4. GŁÓWNE ZAGADNIENIA ROZWIĄZANE PRZEZ BADANIA SĄDOWE
W PRZYPADKU ŚMIERCI Z NISKIEJ TEMPERATURY
1. Przyczyną śmierci była niska temperatura
2. Co mogło przyczynić się do wystąpienia wychłodzenia (zatrucie alkoholowe, choroba, uraz)?
3. Jak szybko nastąpiła śmierć z powodu wychłodzenia?
4. Jak dawno temu nastąpiła śmierć ofiary?
5. Czy obrażenia znalezione na zwłokach są następstwem działania zimna, czy też powstały z innych przyczyn? Czy nie były one skutkiem zamarznięcia zwłok?
6. Czy w zwłokach znaleziono alkohol etylowy, jakiemu stopniowi upojenia odpowiada stwierdzone stężenie?
19. POrażenie prądem elektrycznym
19.1. PODSTAWOWE KONCEPCJE
Porażenia prądem elektrycznym w większości przypadków występują w domu lub w pracy z powodu niewłaściwego obchodzenia się z urządzeniami elektrycznymi, naruszenia zasad
bezpieczeństwo, zaniedbanie, nieuwaga I są to zazwyczaj wypadki. Musimy jednak pamiętać, że śmierć z powodu prądu elektrycznego może być skutkiem samobójstwa (ryc. 58), a czasami morderstwa.
Wpływ prądu elektrycznego na organizm zależy od wielu czynników, wśród których wyróżnia się właściwości fizyczne prądu (napięcie, wielkość, rodzaj prądu), cechy ciała ofiary (ważna jest odporność skóry), warunki i środowisko, w którym prąd działał (czas działania, liczba i lokalizacja liczby kontaktów, sposobu podłączenia do sieci itp.).
Za niebezpieczny dla życia ludzkiego uważa się prąd o napięciu większym niż 50 V i sile większej niż 0,08-0,1 A. Należy jednak wziąć pod uwagę, że prąd o wysokim napięciu nie może spowodować szkody dla zdrowia, jeśli jego siła jest bardzo niski.
Ogromne znaczenie ma odporność organizmu na prąd, a przede wszystkim stan skóry. Odporność skóry jest różna w różnych częściach ciała, a jej stan odgrywa znaczącą rolę.
cja. Gęsta, sucha i zrogowaciała skóra dłoni i podeszew stawia większy opór niż delikatna, cienka skóra twarzy i szyi. Nawilżanie skóry radykalnie zmniejsza jej odporność.
Siła porażenia prądem elektrycznym zależy w dużej mierze od ścieżki prądu przepływającej przez ciało (pętla prądowa). Najbardziej niebezpieczny jest przepływ prądu przez serce i mózg. Ten przepływ prądu odbywa się w następujących pętlach: głowa – nogi, lewa ręka – prawa ręka, lewa ręka – nogi. Przy jednobiegunowym podłączeniu do sieci prąd przepływa przez korpus tylko wtedy, gdy jest uziemiony.
Zmiany w organizmie człowieka podczas urazu elektrycznego spowodowane są termicznym, mechanicznym i elektrolitycznym działaniem prądu elektrycznego. W wyniku efektu termicznego powstają ślady porażenia prądem elektrycznym, oparzenia ciała (aż do zwęglenia), zapalenie się odzieży, a nawet pożar, a także może nastąpić stopienie metalowych przedmiotów. Pod wpływem prądu o wysokim napięciu czasami pojawiają się tzw. „figury błyskawic” – przypominające drzewa rozgałęziające się czerwone paski na skórze, powstałe w wyniku rozszerzenia naczyń skórnych. Błyskawice są częstsze, gdy uderzają w nie elektryczność techniczna, ale atmosferyczna. Mechaniczne działanie prądu elektrycznego może spowodować rozerwanie odzieży, uszkodzenie skóry w postaci otarć, a także możliwość zranienia ofiary wyrzucanej od źródła prądu. W takich przypadkach w wyniku upadku i uderzenia w różne przedmioty mogą wystąpić uszkodzenia mechaniczne: otarcia, siniaki, rany, zwichnięcia, złamania, naderwania mięśni, zwłaszcza gdy rzutowi towarzyszył upadek z wysokości.
Oparzenia płomieniowe to obrażenia spowodowane wysoką temperaturą.
Oględziny miejsca zdarzenia (pożaru)
Miejscem zdarzenia może być teren otwarty (pole, las, plac budowy) oraz różne pomieszczenia (gospodarstwa domowe, mieszkania, warsztaty). Uczestnicy kontroli muszą zachować środki ostrożności, ponieważ części budynków mogą nagle się zawalić i spowodować obrażenia, nie dotykać odsłoniętych przewodów elektrycznych i metalowych przedmiotów, które czasami znajdują się pod napięciem, różnych produktów wykonanych z materiałów syntetycznych, tworzyw sztucznych itp.
Oględziny lepiej przeprowadzić z miejsca opalania, stopniowo przesuwając się w stronę zwłok. Jeżeli zwłoki nie zostaną przeniesione w inne miejsce przed przybyciem grupy operacyjnej, oględziny zaleca się rozpocząć od zwłok.O miejscu pożaru decyduje większa głębokość i jaśniejsza barwa spalonego materiału oraz rozprzestrzenianie się o ogniu decyduje powierzchnia spalonego materiału, ciemniejsza barwa, pękanie i pęcznienie farby, nawarstwiająca się sadza, topiący się metal i plastik. Przed rozpoczęciem przeglądu należy zwrócić uwagę na zapach paliw i smarów, gazu, spalonej izolacji, chemikaliów i dokonać odpowiedniego wpisu w protokole.
Podczas przeglądu pieców należy w momencie przeglądu wskazać, czy piec się pali, zwrócić uwagę na awarie (pęknięcia, brak izolacji termicznej między nim a konstrukcjami drewnianymi itp.), zarejestrować temperaturę (gorąco, ciepło, gorąco , zimno), zwróć uwagę na to, czy drzwiczki są zamknięte, czy w palenisku i popielniku znajduje się opał, czy na kominie, sprawdź, czy szyber pieca jest zamknięty i zwróć uwagę na stan komina.
W przypadku przestępczego spalenia zwłok dokonuje się oględzin i pomiarów paleniska i popielnika podając ich wymiary, dokładnie sprawdza się komorę pod piecem i usuwa popiół. Czasem można w nich znaleźć pozostałości zwęglonych kości, zębów, metalowych koron i innych ognioodpornych przedmiotów.
Sprawdzając kuchenkę gazową, rejestruje się położenie kranów i przedmiotów na palnikach.
W wyniku eksplozji zbiornika paliwa (piec primus, piec na naftę, kanister, beczka) fala uderzeniowa wyrzuca części zbiorników na znaczne odległości od miejsca wybuchu. Gorąca ciecz rozpryskuje się, tworząc na ścianach i różnych przedmiotach smugi, czasem ze śladami sadzy. Łatwopalna ciecz rozlała się na znaczną odległość.
W przypadku samospalenia ludzie oblewają się łatwopalną cieczą i podpalają. Czując ostry ból, zaczynają biec. Szybkie ruchy jeszcze bardziej podsycają płomienie. Odzież nasączona łatwopalną cieczą pali się, ulega zwęgleniu i spada na ziemię. Po śladach stóp, spalonych strzępach odzieży i wypływających z nich smugach łatwopalnej cieczy o specyficznym zapachu można prześledzić drogę uciekającej osoby objętej płomieniami
Na parterze lub piętrze, gdzie samobójca oblał się łatwopalną cieczą, należy szukać śladów płynu kapiącego z ubrania. Tutaj lub w pobliżu znajduje się z reguły cały pojemnik, w którym przynoszono naftę lub benzynę, pudełko zapałek i często wypełnione nimi lub ich pozostałościami spalone zapałki. W przypadku inscenizowanego samospalenia powyższe nie ma miejsca.
Płomień działający na tkaninę powoduje odparowanie wilgoci i koagulację białek.
Przy długotrwałym kontakcie ze skórą kurczy się, rozciąga i pęka, tworząc pęknięcia i rozdarcia o gładkich krawędziach i ostrych końcach, przypominające rany nacięte, których ściany łączą poprzecznie położone naczynia. Dno ran to tkanka podskórna.
Działając na mięśnie, ciepło odparowuje wilgoć, koaguluje białka, w wyniku czego stają się one gęstsze, kurczą się, skracają i następuje tzw. „sztywność termiczna” mięśni. Zwłoki przyjmują pozę „boksera”, „wojownika” lub „szermierza” z klatką piersiową wysuniętą do przodu, głową odchyloną do tyłu, kończynami górnymi zgiętymi w stawach łokciowych, umiejscowionymi na wysokości twarzy , ramiona, górna część klatki piersiowej, lekko ugięte w stawach biodrowych i kolanowych kończyn dolnych. Pozycja ta powstaje w wyniku pośmiertnego skurczu termicznego bardziej rozwiniętych mięśni zginaczy pod wpływem wysokiej temperatury.
Ułożenie zwłok człowieka w pozycji leżącej twarzą w dół i zakryciem rękami twarzy i oczu wskazuje na ochronę żywej osoby przed działaniem płomieni, jak zauważył ukraiński lekarz medycyny sądowej V.P. Zipkowskiego (1960).
Podczas spisywania elementów ubioru i manipulacji przy zwłokach należy obchodzić się ze zwłokami ze szczególną ostrożnością. Nieostrożne obchodzenie się z urządzeniem może prowadzić do uszkodzeń, co dodatkowo komplikuje badanie i ocenę wykrytych uszkodzeń. Opisując odzież, wskazują, w jakich obszarach była ona zakonserwowana całkowicie, a w jakich częściowo, jaki kolor nabrała pod wpływem płomienia, czy uległa zbryleniu czy kruszeniu, czy wydobywa się z niej zapach paliwa i smarów, osady i opisano uszkodzenia związane z działaniem płomienia. Pod wpływem działania płomienia u osób z wyraźną tkanką tłuszczową topi się ona, a odzież nasyca się tłuszczem, który czasami błędnie jest brany za impregnację substancją łatwopalną (E. Knobloch, 1959). Stopniowe „topienie” tłuszczu z tkanki podskórnej impregnuje odzież, wspomaga dalsze spalanie wraz z postępującym rozprzestrzenianiem się tego procesu, a głębokość uszkodzenia tkanek znacznie przekracza wartość opałową spalonych materiałów tekstylnych (L.V. Stanislavsky i in., 1975).
Lokalizacja uszkodzeń czasami pozwala nam odpowiedzieć na pytania dotyczące pozycji i działań ofiary w momencie zdarzenia. U leżącej ofiary charakterystyczny jest poziomy układ śladów poparzeń, sadzy i oparzeń na ciele.
U stojącej lub spacerującej osoby objętej płomieniami widoczne są wzdłużnie wznoszące się, zwężające się paski spalony i sadza na ubraniach, oparzenia i sadza na ciele, jakby odbijała płomienie. Włosy na skórze zostaną spalone nie tylko w miejscach oparzenia, ale także w odległości 10-12 cm od nich na nieopalonej skórze.
Większa głębokość i poziom uszkodzeń będzie zlokalizowana po stronie, po której znajduje się źródło wysokiej temperatury, co pozwala ocenić nie tylko położenie, ale także postawę osoby podczas zdarzenia.
Intensywne ciepło spowodowane utratą wody zmniejsza chrząstkę międzykręgową, kości i ciało. Stają się znacznie mniejsze niż za życia, co trzeba wziąć pod uwagę przy identyfikacji zwłok nieznanej osoby, znalezionych u źródła pożaru.
U częściowo spalonych zwłok plamy mają różowe odcienie o różnej intensywności, co wskazuje na dożywotnią obecność w ogniu i śmierć w wyniku zatrucia tlenkiem węgla. W przypadku pośmiertnego narażenia zwłok na ogień, kolor plam zwłok nie jest typowy dla śmierci związanej z działaniem płomienia. W zwęglonych zwłokach nie da się rozróżnić koloru plam.
Działanie płomienia i tlenku węgla prowadzi do swego rodzaju konserwacji zwłok, opóźniając rozkład, o czym należy pamiętać przy ustalaniu czasu i czasu trwania śmierci
Opisując powierzchnie oparzeniowe od działania płomienia, należy wskazać warstwę sadzy, kolor i odcienie powierzchni oparzeniowych, które pozwalają ocenić temperaturę płomienia oddziałującego na osobę.
Makroskopowy obraz oparzeń przyżyciowych na zwłokach nieco się zmienia I stopni, w zależności od miejsc zaczerwienienia u osób żywych, skóra staje się jaśniejsza niż skóra nieuszkodzona, a powierzchnia samych obszarów oparzeń zmniejsza się. W miejscach oparzeń II stopni, które według ukraińskiego lekarza medycyny sądowej M.I. Raisky’ego (1953), są głównymi wskaźnikami działania wysokiej temperatury, lokalizują się pęcherze lub pozostają płaty naskórka. W tych miejscach skóra jest gęsta jak pergamin z przezroczystymi, rozszerzonymi, czasami zakrzepowymi, czerwonymi lub ciemnoczerwonymi naczyniami. Oparzenia III stopnie pokryte są szarawą skorupą - strupem przechodzącym przez wszystkie warstwy skóry. Opisując powierzchnie oparzeniowe, należy podkreślić ich otoczenie czerwoną obwódką, wskazując przyżyciowe pochodzenie oparzeń.
Oparzenia przyżyciowe różnią się od oparzeń pośmiertnych półprzezroczystą siecią rozszerzonych i wypełnionych skoagulowanymi naczyniami krwionośnymi.
Oparzenia pośmiertne płomieniami to ciemnoczerwone, rozległe plamy o gęstości pergaminowej, trudne do przecięcia nożem, częściowo pokryte sadzą, przezroczyste naczynia nie są rozszerzone, zapadnięte, puste. W miejscach pokrytych gęstą i grubą odzieżą może ich nie być lub będą słabo wyrażone.
Pod wpływem wysokiej temperatury zgrubiała skóra miejscami rozciąga się, pęka, tworząc pęknięcia i rozdarcia przypominające rany pocięte i pęknięcia w skórze, które pod wpływem płomienia zwykle nie wnikają dalej niż tłuszcz podskórny. Rany takie mają gładkie krawędzie, ostre końce i płytkie dno zakończone w tkance podskórnej.
Działanie płomienia powoduje, że końcówki włosów puchną jak kolby, stają się karbowane, łamliwe, a w temperaturze około +200°C stają się czerwone.
Badając twarz, należy skupić się na oznakach intravitality, objawiających się brakiem sadzy w fałdach nosowo-wargowych i fałdach w okolicy oczu przy nienaruszonej skórze, integralności gałek ocznych i błonach łącznych oczu, co wskazuje odruchowe (ochronne) skurcze mięśni twarzy i mrużenie oczu w momencie działania płomienia.
Odnotowuje się obecność lub brak sadzy w otworach nosa i ust, na błonie śluzowej jamy ustnej, języka, zębów, opisuje się kolor szkliwa zębów i jego pękanie
Intensywna ekspozycja na wysoką temperaturę powoduje otwieranie się ubytków w wyniku zwęglenia i spalenia leżącej pod nimi tkanki.
Złamania kości w wyniku długotrwałego i intensywnego działania płomienia występują tylko wtedy, gdy są pozbawione tkanki miękkiej, ostro zwęglone i przerzedzone. Zwęgleniu często towarzyszy tzw. „amputacja pośmiertna”.
W oparciu o charakterystykę obrażeń spowodowanych płomieniami można rozstrzygnąć pytania dotyczące ich pochodzenia przyżyciowego lub pośmiertnego oraz narzędzia urazu. Charakterystycznymi oznakami przyżyciowego działania płomienia są ślady oparzeńI, II, III stopni . Zatem ułożenie całych naczyń krwionośnych w poprzek pęknięć i rozdarć skóry jest typowe dla działania płomienia i nie jest typowe dla uszkodzeń ostrymi narzędziami tnącymi.
Ze względu na wysuszający efekt wysokiej temperatury mięśnie w dolnej części rany rozluźniają się i wyglądają na rozcięte. Pęknięcia zlokalizowane są w obszarze zakrętów stawowych, ich głębokość jest jednolita i nieznaczna.
Gładka lub pokryta drobnymi, powierzchownymi pęknięciami skóry, wśród których występuje głęboki ubytek o zwęglonych, gęstych, głębokich czarnych krawędziach, wnikający do mięśni lub związany ze złamaniami leżącej pod spodem kości, daje podstawę do wnioskowania o pochodzeniu przyżyciowym.
Powierzchnia złamania otwartego złamania śródżyciowego kości rurkowej w odległości 1-2 cm od krawędzi jest brązowo-czarna, okostna w odległości 2-3 cm od niej jest sucha, żółta, mięśnie ją ograniczające i otaczające kość są zwęglone.
Na kościach rurkowych wzdłuż długości znajdują się pęknięcia powstałe w wyniku pośmiertnego działania płomienia.
Podczas badania spalonych zwłok stwierdza się wysięk krwi w nadtwardówce (krwiaki). Mogą mieć pochodzenie przyżyciowe lub pośmiertne.
Przy długotrwałym narażeniu na działanie płomienia na głowie, krew z naczyń kości czaszki i opony twardej wypływa, koaguluje i tworzy nagromadzenia w postaci suchych brązowych mas pomiędzy oponą twardą a kośćmi czaszki, odpowiadających miejscom najbardziej wystawiony na działanie płomienia. Jego ciągłe działanie w tych miejscach uszkadza integralność czaszki.
Krwiaki pośmiertne powstają w wyniku zmarszczenia i oddzielenia się opony twardej od wewnętrznej powierzchni czaszki, uwolnionej przez krew znajdującą się w kościach czaszki. Działając pośmiertnie na jedną stronę głowy, ciepło powoduje przepływ krwi na przeciwną stronę. Takie wylewy krwi przybierają kształt półksiężyca. Pomiędzy wiązkami a zewnętrzną powierzchnią opony twardej znajduje się przestrzeń wypełniona płynną krwią.
Mięśnie szkieletowe i narządy wewnętrzne ulegają zagęszczeniu i zmniejszeniu objętości, mózg i narządy miąższowe mogą się kruszyć, a po przecięciu wyglądają jak gotowane mięso.
Znalezieniu żywej osoby w pożarze towarzyszy wdychanie sadzy znajdującej się na błonie śluzowej jamy ustnej, gardła, krtani, tchawicy, oskrzeli i pęcherzyków płucnych. W drogach oddechowych miesza się ze śluzem.
Ważnym sygnałem życiowej obecności człowieka w ogniu są oparzenia błony śluzowej jamy ustnej, gardła, krtani i dróg oddechowych, powstałe w wyniku wdychania gorącego powietrza.
W momencie eksplozji i pożaru w zamkniętym pomieszczeniu może dojść do mechanicznego uszkodzenia błony śluzowej dróg oddechowych, pęknięcia tkanki płucnej z rozwojem rozedmy podskórnej, odmy opłucnowej i krwiaka opłucnowego.
Przyżyciowe działanie płomienia powoduje powstawanie luźnych skrzepów krwi w naczyniach. W celu potwierdzenia przyżyciowego lub pośmiertnego pochodzenia oparzeń stosuje się laboratoryjne metody diagnostyczne. Spośród nich najpowszechniej stosowanym jest kryminalistyczne badanie histologiczne, które pozwala ustalić oznaki powstania oparzeń przyżyciowych i pośmiertnych. Objawy przyżyciowego pochodzenia oparzeń to skrzepy krwi tętniczej w naczyniach uszkodzonych obszarów, regionalna lokalizacja i migracja leukocytów, wyraźne zmiany reaktywno-dystroficzne i martwicze w obwodowym układzie nerwowym w skórze i mięśniach.
Znakiem przyżyciowego działania płomienia jest wykrycie małych cząstek węgla w naczyniach krwionośnych narządów wewnętrznych, w komórkach Kupffera wątroby i cytoplazmie leukocytów (przy braku zwęglenia narządów wewnętrznych).
Ważnym wskaźnikiem przyżyciowego pochodzenia oparzeń termicznych jest zator tłuszczowy naczyń płucnych.
Skutecznym sposobem na wykrycie sadzy jest badanie stereomikroskopowe wycisków z błony śluzowej dróg oddechowych lub nawet badanie za pomocą konwencjonalnego mikroskopu. W celu przygotowania odbitek czyste szkiełka bezpośrednio po ich otwarciu dociska się do błony śluzowej krtani i tchawicy. W przypadku dożylnego narażenia na działanie płomienia, nawet przy małym powiększeniu na odciskach widać cząsteczki czarnej sadzy, wyraźnie widoczne wśród kropelek otaczającego śluzu. Fotografując w promieniach podczerwonych, widać sadzę nawet w gnilnie zmienionych zwłokach.
Wdychanie gorącego powietrza dość szybko powoduje zmiany dystroficzne i martwicze w komórkach nerwowych krtani, tchawicy i oskrzeli, które poprzedzają rozwój zjawisk zapalnych. Często skutkiem dożylnego działania gorących gazów są zaburzenia krążenia w drogach oddechowych i płucach, upośledzona funkcja drenażu oskrzeli, skurcz oskrzeli, zmiany dystroficzne w komórkach nabłonka powłokowego, warstwy podśluzówkowej i warstwy mięśniowej. Dożywotnią obecność w ogniu potwierdza wykrycie we krwi zwłok w wyniku kryminalistycznych badań toksykologicznych karboksyhemoglobiny w ilości powyżej 15-20%, dużej ilości białka i leukocytów.
Płyn z pęcherzy po oparzeniach pośmiertnych zawiera niewiele białka i nie zawiera leukocytów.
Intensywność koloru sadzy i ilość tlenku węgla we krwi można wykorzystać do oceny czasu trwania narażenia na dym.
W pożarze ludzie zwykle umierają nie z powodu poparzeń, ale duszą się dymem; są spalone, częściowo zwęglone, już trupy.
Oparzenia parowe czasami powodują oparzenia błon śluzowych jamy ustnej, gardła i dróg oddechowych, co również prowadzi do śmierci w wyniku szoku.
Śmierć ofiar może nastąpić u źródła pożaru lub w ciągu najbliższych godzin i dni. Przyczynami śmierci wśród uratowanych są: oparzenie, ból, wstrząs, uduszenie w wyniku ostrego obrzęku krtani spowodowanego wdychaniem gorącego lub zadymionego powietrza płomienia pożaru, niewydolność oddechowa na skutek ciężkiego uszkodzenia dróg oddechowych, zatrucie tlenkiem węgla i związki fluoru. Bolesny wstrząs może prowadzić do śmierci w ciągu do 4 dni po urazie. Jeśli dana osoba nie umrze natychmiast po urazie, rozwija się choroba oparzeniowa.
Burns I stopień 50% powierzchni ciała i II-IV stopnie przekraczające 10-15% jego powierzchni nie ograniczają się do miejscowego uszkodzenia tkanek, ale powodują wszechstronne, długotrwałe i poważne zaburzenia czynnościowe wszystkich narządów i układów organizmu, tzw. choroba oparzeniowa. W jego przebiegu klinicznym wyróżnia się kilka okresów:
okres - okres szoku oparzeniowego trwa pierwsze 2-4 dni. Charakteryzuje się najpierw podnieceniem, a następnie ogólną depresją i osłabieniem spalonego ciała. W fazie pobudzenia ofiary jęczą, doświadczają nieugaszonego pragnienia, są przytomne i całkowicie zorientowane na otoczenie. Nadmierne pobudzenie ośrodkowego układu nerwowego prowadzi do zwiększonej przepuszczalności naczyń i utraty osocza. W rezultacie rozwija się hipoproteinemia, zmienia się skład komórkowy i mineralny krwi, zmniejsza się objętość krążącej krwi i hemokoncentracja, pojawia się skąpomocz i powstające elementy krwi ulegają zniszczeniu. Rozwijające się zaburzenia mikrokrążenia prowadzą do wzrostu niedotlenienia wielu narządów, w tym serca, w wyniku czego pogarsza się kurczliwość mięśnia sercowego. Ciężkie oparzenia zawsze powodują ostrą niewydolność nerek. Nasilenie szoku oparzeniowego i późniejszego samozatrucia zależy od głębokości i obszaru martwicy skóry na całej grubości. Obszar głębokich oparzeń określa wynik zmiany. W przypadku powierzchownych, choć rozległych oparzeń, objawy takie jak zagęszczenie krwi, skąpomocz i uszkodzenie wątroby mogą nie występować.
Zmianom skórnym połączonym z oparzeniami dróg oddechowych i zatruciem produktami spalania (głównie tlenkiem węgla) towarzyszy rozwój ciężkiej lub skrajnie ciężkiej postaci wstrząsu oparzeniowego, który jest przyczyną śmierci. Ponadto bezpośrednią przyczyną śmierci może być ostra niewydolność układu krążenia lub zawał mięśnia sercowego u osób cierpiących na choroby układu krążenia. Jeśli obszar oparzeń jest niewielki, główną przyczyną śmierci jest choroba, a nie uraz termiczny, który jest uważany za uszkodzenie uboczne przyczyniające się do rozwoju ostrej niewydolności sercowo-naczyniowej.
II okres - okres zatrucia oparzeniowego. Zaczyna się o 3 i kończy o 10 dniach. W obszarach głębokich oparzeń białka mogą się rozpaść. Produkty ich rozkładu, a także toksyny bakteryjne i substancje toksyczne wchłaniają się z ran oparzeniowych i powodują zatrucie organizmu, któremu towarzyszy gorączka. Przyczyną śmierci jest zatrucie.
III okres - okres septykotoksyczności oparzeniowej rozpoczyna się zwykle 10 dnia. W tym czasie rany oparzeniowe ropieją i pojawia się bakteriemia.
Częstymi powikłaniami są zapalenie płuc (szczególnie szybko rozwijające się z oparzeniami twarzy i górnych dróg oddechowych), odmiedniczkowe zapalenie nerek, zapalenie wątroby, ropnie i zapalenie tkanki łącznej. Przebieg choroby oparzeniowej często powikłany jest sepsą i posocznicą z licznymi owrzodzeniami narządów wewnętrznych. Rozwój sepsy prowadzi do osobliwych zmian w ranie oparzeniowej - granulacje stopniowo zanikają i pojawiają się ogniska wtórnej martwicy. Zapalenie płuc staje się ropne, w płucach powstają liczne ropnie, których przedostanie się do jamy opłucnej prowadzi do rozwoju ropniaka. Czasami występują ostre wrzody żołądka i jelit, ostre zapalenie pęcherzyka żółciowego i zakrzepica tętnic krezkowych.
Przyczynami śmierci są zapalenie płuc, posocznica, krwawienie z wrzodów żołądkowo-jelitowych, zapalenie otrzewnej po perforacji wrzodów, powikłania zakrzepowo-zatorowe, ostra niewydolność nerek itp.
Okres IV - okres wyczerpania oparzeniowego może osiągnąć 1-1,5 roku. Charakteryzuje się występowaniem nie gojących się, wiotkich, ziarninujących ran oparzeniowych, czasami całkowitym zanikiem ziarniny, szybkim rozwojem głębokich odleżyn, postępującym wyniszczeniem i zanikiem narządów wewnętrznych.
Przyczyną późnej śmierci (po 50-60 dniach) jest zwykle postępujące wyczerpanie oparzeniowe, powikłania infekcyjne, zaostrzenie chorób przewlekłych układu sercowo-naczyniowego.
U osób narażonych na działanie płomieni ognia i które przeżyły, zmiany dystroficzne w mięśniu sercowym, nerkach i wątrobie bardzo wcześnie łączą się z zaburzeniami krążenia. Ważną rolę odgrywa wykrycie ostrej nerczycy barwnikowej (hemoglobinurycznej) przy braku innych przyczyn ją wywołujących. Praktyczne znaczenie ma brak zmian w tych narządach, co może wskazywać na pośmiertne pochodzenie oparzeń.
Okres V - okres rekonwalescencji (rekonwalescencji), rozpoczyna się po zagojeniu ran oparzeniowych lub ich skutecznym operacyjnym zamknięciu. Charakteryzuje się stopniowym przywracaniem wszystkich funkcji organizmu.
U osób, które przez długi czas zmagały się z chorobą oparzeniową, widoczne są różne następstwa doznanego urazu: zmiany w narządach wewnętrznych, różne deformacje bliznowate, przykurcze, blizny keloidowe, często prowadzące do oszpecenia, kalectwa itp.
Konsekwencją oparzeń są rozległe szpecące, zwężające się blizny ograniczające ruch, które z biegiem czasu stają się gęste, keloidowe i dodatkowo ograniczają ruch. Aby je usunąć, wymagane są różne operacje chirurgiczne i plastyczne. Dlatego nie ma pośpiechu z oceną ciężkości.
Oględziny ofiary przeprowadza się w celu ustalenia ciężkości obrażeń ciała, stopnia niepełnosprawności oraz trwałego zniekształcenia twarzy.
Przy ocenie ciężkości uszkodzenia, oprócz głębokości oparzenia, bierze się pod uwagę jego powierzchnię, wyrażoną zwykle jako procent całkowitej powierzchni ciała, obecność przykurczów i blizn keloidowych. Podczas badania ofiar, z praktycznego punktu widzenia, ważne jest, aby wiedzieć, co było przyczyną poparzenia, jakie szkody spowodowało, na jakim obszarze i powierzchni ciała, gdzie zlokalizowane są obrażenia, aby ocenić ich wpływ na zdrowie, zdolność do pracy i ciężkość. Odpowiedzi na te pytania może dostarczyć badanie lekarskie.
Badanie ofiar rozpoczyna się od zbadania odsłoniętych obszarów ciała, a następnie ukrytych obszarów odzieży. Szczególną uwagę należy zwrócić na zapach paliw i smarów oraz lotnych cieczy wydobywający się z odzieży, spadającej odzieży, obuwia, włosów na głowie, brwiach, nadgarstkach i przedramionach.
Osoba znajdująca się w strefie pożaru jest narażona na działanie różnych czynników, które mogą spowodować szkody. Problemy zdrowotne i śmierć mogą wystąpić z powodu:
1. Działanie wysokiej temperatury (płomień);
2. Trujący wpływ gazów powstałych podczas spalania (na przykład tlenek węgla);
3. Traumatyczne skutki spadających sufitów i ścian;
4. Działania wybuchających obiektów (butle z gazem, kanistry z benzyną itp.).
W związku z tym oznaki uszkodzeń powstałych w wyniku pożaru mają charakterystyczne cechy zależne od działania czynnika niszczącego.
W niektórych przypadkach podczas oględzin zwłok na miejscu pożaru konieczne jest ustalenie, czy śmierć faktycznie nastąpiła w czasie pożaru na skutek działania powstałych w jego trakcie czynników traumatycznych, czy też skutek tych czynników nastąpił pośmiertnie (np. wzniecono pożar, aby zatrzeć ślady morderstwa). Podczas badania zwłok znalezionych w pożarze należy zwrócić uwagę na obecność śladów długotrwałe narażenie na wysokie temperatury i płomienie, co wskazuje, że w chwili narażenia na działanie tych czynników dana osoba jeszcze żyła.
Są to następujące znaki lub ich kombinacja:
Ślady mrużenia (nienaruszone paski skóry wystające z kącików oczu);
Oparzenia skóry i dróg oddechowych;
Obecność sadzy w drogach oddechowych;
Jasnoczerwone plamy na zwłokach jako wskaźnik zatrucia tlenkiem węgla.
Podczas kolejnego badania sądowo-lekarskiego można zidentyfikować wiele oznak.
Zwłoki osób znalezione w pożarze często odnajduje się w tzw. „pozycja boksera”, w której kończyny górne i dolne są zgięte w stawach i doprowadzone do ciała. Rozwój tej pozycji wynika z faktu, że po śmierci następuje w warunkach wysokiej temperatury, tkanka mięśniowa, tracąca płyn, zdaje się kurczyć, a ponieważ U ludzi mięśnie zginaczy są bardziej rozwinięte niż prostowniki, co prowadzi do zgięcia kończyn. „Poza boksera” to znak pośmiertne narażenie na wysokie temperatury i płomienie.
Odpowiednio, jeżeli po zbadaniu zwłok znalezionych w pożarze nie zostaną stwierdzone wyżej wymienione oznaki przyżyciowego działania wysokich temperatur i płomieni, a zostanie stwierdzona oznaka ich pośmiertnego działania (w postaci „pozy boksera”), wstępnie można wyciągnąć wniosek, że w chwili rozpoczęcia działania wysokich temperatur i płomieni zmarły był już martwy.
Reasumując więc rozważane zagadnienie należy stwierdzić, że na skutek działania wysokiej temperatury (płomienia), trującego działania gazów powstających podczas spalania, traumatycznego efektu spadających stropów, ścian i działanie eksplodujących obiektów. Podczas badania zwłok znalezionych w wyniku pożaru należy zwrócić uwagę na obecność śladów narażenia przyżyciowego lub pośmiertnego na działanie wysokich temperatur i płomieni, co może pomóc w ustaleniu okoliczności śmierci, jej kategorii, rodzaju, rodzaju i przyczyny.
Pytanie 4: Uszkodzenia spowodowane energią promieniowania; uszkodzenie i śmierć w wyniku zmian ciśnienia barometrycznego.
Do skutków energii promienistej zalicza się wpływ promieniowania radioaktywnego i rentgenowskiego, a także pól elektromagnetycznych o wysokiej częstotliwości.
Uderzenie promieniowanie radioaktywne i rentgenowskie powodować oparzenia popromienne, które specjalista potrafi odróżnić od oparzeń termicznych. Oparzenia popromienne różnią się od oparzeń termicznych obecnością pęcherzy krwotocznych (wypełnionych krwawą zawartością płynu) bez reakcji zapalnej wokół nich. Ponadto zwraca się uwagę na obecność tak charakterystycznej cechy, jak martwica (śmierć) tkanek bez wyraźnych granic. Choroba popromienna rozwija się w wyniku ogólnego narażenia.
Zwiększenie lub zmniejszenie wartości normalnych ciśnienie barometryczne(około 760 mmHg) może powodować problemy zdrowotne lub śmierć. Wraz ze stopniowym wzrostem ciśnienia otoczenia otaczającego człowieka następuje wzrost rozpuszczalności gazów w tkankach człowieka (we krwi), co może prowadzić do zatrucia tlenem i azotem, objawiającego się nieodpowiednimi reakcjami behawioralnymi (podobnymi do działania leku zatrucie). Takie sytuacje zdarzają się podczas pracy w kesonach i wśród nurków. Późniejszy spadek ciśnienia prowadzi do uwolnienia gazów z krwi i zablokowania naczyń krwionośnych, co prowadzi do zakłócenia odżywiania narządów, a nawet do ich śmierci (choroba kesonowa).
Gwałtowny wzrost presji na środowisko może mieć charakter lokalny lub ogólny. Akcja lokalna– na przykład działanie strumienia gazu pod wysokim ciśnieniem – może spowodować siniaki lub rany. Zdarzają się przypadki, gdy strumień gazu z butli z gazem pod wysokim ciśnieniem, wdychany do ust, powoduje śmierć w wyniku pęknięcia płuc. Znany jest przypadek kobiety, która zmarła w wyniku zatoru spowodowanego niewłaściwym podłączeniem urządzenia do ekstrakcji próżniowej podczas aborcji.
Ogólny charakter wpływu gwałtownego wzrostu i spadku ciśnieniaśrodowisku następuje podczas eksplozji (fali uderzeniowej). Działanie ciśnienia barometrycznego prowadzi do obrażeń płuc, uszu, może dojść do ran, a nawet odciętych kończyn. Kiedy ciśnienie otoczenia spada i utrzymuje się na niskim poziomie, prowadzi to do powstania choroby górskiej lub choroby wysokościowej. Jego ogólna manifestacja jest związana z brakiem tlenu: pojawia się osłabienie, może wystąpić utrata przytomności, typowe jest krwawienie z nosa i kanałów usznych. Gwałtowny spadek ciśnienia otoczenia (rozszczelnienie wysoko latających pojazdów, warunki wybuchu próżni) prowadzi do uszkodzenia płuc (krwotok i pęknięcie), uszu (pęknięcie błony bębenkowej).
Podsumowując rozważane zagadnienie należy zatem zauważyć, że narażenie na promieniowanie radioaktywne i rentgenowskie powoduje oparzenia popromienne i/lub chorobę popromienną. Wzrost lub spadek normalnych wartości ciśnienia barometrycznego może być miejscowy (z powstawaniem siniaków, pęknięć narządów) lub ogólny (pęknięta błona bębenkowa, uszkodzenie płuc).
