S(–)amlodypina: nowe możliwości farmakoterapii nadciśnienia tętniczego. Interakcja z innymi lekami
Formuła brutto
C 20 H 25 ClN 2 O 5Grupa farmakologiczna substancji Lewamlodypina
Kod CAS
103129-82-4Typowy artykuł kliniczny i farmakologiczny 1
Akcja farmaceutyczna. BMKK, pochodna dihydropirydyny, izomer S(-) amlodypiny; ma wyraźniejsze działanie farmakologiczne niż R (+) amlodypina. Blokuje kanały Ca 2+, hamuje przezbłonowe przejście Ca 2+ do komórki (w większym stopniu do komórek mięśni gładkich naczyń niż do kardiomiocytów). Ma działanie przeciwdławicowe, a także długotrwałe, zależne od dawki działanie hipotensyjne. Pojedyncza dawka zapewnia klinicznie istotne obniżenie ciśnienia krwi w ciągu 2-4 godzin po podaniu, które utrzymuje się przez 24 godziny (w pozycji leżącej i stojącej).
Farmakokinetyka. Wchłanianie lewamlodypiny w przewodzie pokarmowym nie zmienia się wraz z przyjmowaniem pokarmu. Biodostępność - 65%; ma efekt „pierwszego przejścia” przez wątrobę. Cmax – 7,229-9,371 ng/ml, TCmax – 1,85-3,61 godziny TCss – 7 dni. Wiązanie z białkami - 93%. Objętość dystrybucji – 21 l/kg; Większość jest dystrybuowana w tkankach, mniejsza część jest rozprowadzana we krwi. Penetruje przez BBB. Metabolizm w 90% zachodzi w wątrobie (powolny, ale intensywny) z utworzeniem nieaktywnych metabolitów. Klirens całkowity wynosi 0,116 ml/s/kg (7 ml/min/kg, 0,42 l/h/kg). Po pierwszej dawce T1/2 wynosi 14,62-68,88 h, przy dawkach powtarzanych T1/2 wynosi 45 h. W przypadku niewydolności wątroby T1/2 wynosi 60 h (długotrwałe stosowanie zwiększa kumulację leku). U pacjentów powyżej 65. roku życia T1/2 wynosi 65 godzin (co nie ma znaczenia klinicznego). Jest wydalany przez nerki (60% w postaci metabolitów, 10% w postaci niezmienionej), jelita (20-25%), a także z mlekiem matki. Nie jest usuwany poprzez hemodializę.
Wskazania. Nadciśnienie tętnicze, stopień I (w monoterapii lub w skojarzeniu z innymi lekami przeciwnadciśnieniowymi).
Przeciwwskazania. Nadwrażliwość, dławica Prinzmetala, ciężkie niedociśnienie tętnicze, zapaść, wstrząs kardiogenny, wiek do 18 lat (nie ustalono skuteczności i bezpieczeństwa), ciąża, laktacja.
Ostrożnie. SSSU, CHF o etiologii innej niż niedokrwienna w fazie dekompensacji, umiarkowane niedociśnienie tętnicze, zwężenie aorty i mitralnej, HOCM, zawał mięśnia sercowego (i do 1 miesiąca po nim), cukrzyca, zaburzenia metabolizmu lipidów, niewydolność wątroby, podeszły wiek.
Dozowanie. Doustnie dawka początkowa wynosi 2,5 mg 1 raz dziennie, maksymalna dawka wynosi 5 mg 1 raz dziennie.
Efekt uboczny. Z układu sercowo-naczyniowego: kołatanie serca, duszność, znaczny spadek ciśnienia krwi, omdlenia, zapalenie naczyń, obrzęki kończyn dolnych, „uderzenia krwi” do skóry twarzy, rzadko - arytmia (bradykardia, częstoskurcz komorowy, migotanie przedsionków) ), ból w klatce piersiowej, niedociśnienie ortostatyczne, bardzo rzadko - rozwój lub nasilenie niewydolności serca, migrena.
Z układu nerwowego: zawroty głowy, ból głowy, zmęczenie, senność, labilność emocjonalna; rzadko - drgawki, utrata przytomności, przeczulica, nerwowość, parestezje, drżenie, zawroty głowy, osłabienie, złe samopoczucie, bezsenność, depresja, niezwykłe sny; bardzo rzadko - ataksja, apatia, pobudzenie, amnezja.
Z układu pokarmowego: nudności, wymioty, ból w nadbrzuszu; rzadko - zwiększona aktywność enzymów wątrobowych i żółtaczka (spowodowana cholestazą), zapalenie trzustki, suchość w ustach, wzdęcia, rozrost błony śluzowej dziąseł, zaparcia lub biegunka; bardzo rzadko - zapalenie żołądka, zwiększony apetyt.
Z układu moczowo-płciowego: rzadko - częstomocz, bolesne parcie na mocz, nokturia, zmniejszona siła działania; bardzo rzadko - bolesne oddawanie moczu, wielomocz.
Ze skóry: bardzo rzadko - kserodermia, łysienie, zapalenie skóry, plamica, przebarwienia skóry.
Reakcje alergiczne: rumieniowa wysypka plamisto-grudkowa, pokrzywka, swędzenie skóry, obrzęk naczynioruchowy.
Z układu mięśniowo-szkieletowego: rzadko - bóle stawów, artroza, bóle mięśni (przy długotrwałym stosowaniu); bardzo rzadko - miastenia.
Ze zmysłów: niewyraźne widzenie, zapalenie spojówek, podwójne widzenie, ból oka, zaburzenia akomodacji, kseroftalmia; szumy uszne, zaburzenia smaku, nieżyt nosa, węch węchowy.
Inne: rzadko - ginekomastia, hiperurykemia, przyrost/utrata masy ciała, trombocytopenia, leukopenia, hiperglikemia, ból pleców, duszność, krwawienia z nosa, nadmierna potliwość, pragnienie; bardzo rzadko - zimny lepki pot, kaszel.
Przedawkować. Objawy: wyraźny spadek ciśnienia krwi, tachykardia, nadmierne rozszerzenie naczyń obwodowych.
Leczenie: płukanie żołądka, pobranie węgla aktywnego, monitorowanie funkcji układu sercowo-naczyniowego, oddechowego i wydalniczego, bcc. Konieczne jest zapewnienie pacjentowi pozycji poziomej z uniesionymi kończynami; leki zwężające naczynia krwionośne (przy braku przeciwwskazań); IV glukonian wapnia (aby wyeliminować blokadę kanałów Ca 2+).
Interakcja. Inhibitory utleniania mikrosomalnego zwiększają stężenie leku w osoczu krwi, zwiększając ryzyko wystąpienia działań niepożądanych, natomiast induktory mikrosomalnych enzymów wątrobowych je zmniejszają.
Agoniści alfa-adrenergiczni, estrogeny (zatrzymanie Na +), sympatykomimetyki osłabiają działanie hipotensyjne.
Diuretyki tiazydowe i pętlowe, beta-blokery, werapamil, inhibitory ACE, azotany nasilają działanie przeciwdławicowe i hipotensyjne.
Amiodaron, chinidyna, alfa-blokery, neuroleptyki, BMCC mogą nasilać działanie hipotensyjne.
Li + leki - ryzyko zwiększonej neurotoksyczności (nudności, wymioty, biegunka, ataksja, drżenie, szum w uszach).
Leki Ca 2+ mogą zmniejszać działanie BMCC.
Prokainamid, chinidyna i inne leki powodujące wydłużenie odstępu QT nasilają ujemne działanie inotropowe i zwiększają ryzyko znacznego wydłużenia odstępu QT.
Specjalne instrukcje. W okresie leczenia należy kontrolować masę ciała, spożycie Na+ (odpowiednia dieta), dbać o higienę jamy ustnej i odwiedzać stomatologa (aby zapobiec bólom, krwawieniom i rozrostowi błony śluzowej dziąseł).
U pacjentów w podeszłym wieku T1/2 i klirens leku są wydłużone, dlatego podczas zwiększania dawki konieczne jest uważne monitorowanie.
Pomimo braku zespołu odstawienia w BMCC, przed przerwaniem leczenia zaleca się stopniowe zmniejszanie dawki.
W okresie leczenia należy zachować ostrożność podczas prowadzenia pojazdów i wykonywania potencjalnie niebezpiecznych czynności wymagających zwiększonej koncentracji i szybkości reakcji psychomotorycznych.
Państwowy rejestr leków. Publikacja urzędowa: w 2 tomach – M.: Rada Lekarska, 2009. – Tom 2, cz. 1 – 568 s.; Część 2 - 560 s.
Zgodnie ze współczesnymi zaleceniami leczenia nadciśnienia tętniczego (AH) długo działające dihydropirydyny CCB stanowią jedną z pięciu klas leków przeciwnadciśnieniowych, których skuteczność i bezpieczeństwo zostały potwierdzone w badaniach klinicznych ostatnich lat. Długo działające dihydropirydynowe CCB są wysoce skuteczne w zapobieganiu poważnym zdarzeniom sercowo-naczyniowym i udarom. Leki tej klasy są dobrze tolerowane i można je stosować bez większych ograniczeń w monoterapii lub w skojarzeniu z innymi lekami przeciwnadciśnieniowymi u pacjentów z łagodnym, umiarkowanym i ciężkim nadciśnieniem tętniczym, niezależnie od wieku. Obecnie dihydropirydynowe CCB są wskazane jako leki z wyboru u pacjentów w podeszłym wieku z izolowanym nadciśnieniem skurczowym, przerostem lewej komory, chorobami naczyń obwodowych, w czasie ciąży oraz miażdżycą tętnic szyjnych i wieńcowych.
Stosowanie CCB jest wskazane w leczeniu choroby niedokrwiennej serca (CHD): stabilnej dławicy piersiowej, dławicy naczynioskurczowej. Stosowaniu dihydropirydynowych CCB towarzyszy skuteczne zmniejszenie częstości, nasilenia i czasu trwania epizodów dławicy piersiowej oraz epizodów niemego niedokrwienia mięśnia sercowego. Leki te mają znaczny efekt rozszerzający naczynia wieńcowe, co pomaga zwiększyć dopływ krwi do mięśnia sercowego; powodują rozszerzenie naczyń obwodowych, zmniejszają całkowity obwodowy opór naczyniowy i zmniejszają obciążenie następcze lewej komory, co ostatecznie prowadzi do zmniejszenia zużycia tlenu przez mięsień sercowy. W badaniu PREVENT wykazano wpływ CCB na ograniczenie postępu miażdżycy tętnic szyjnych: amlodypina miała niezależne działanie przeciwmiażdżycowe i pomagała zmniejszyć ryzyko powikłań wieńcowych u pacjentów z chorobą wieńcową. Dyskutuje się, że przeciwmiażdżycowe działanie CCB wiąże się z ich właściwościami przeciwutleniającymi i antyproliferacyjnymi, ze zmniejszeniem odkładania się estrów cholesterolu w ścianie naczyń. Zazwyczaj te właściwości są właściwe wyłącznie prawoskrętnemu izomerowi R(+). Metaanaliza J.G. Wang i in. (2005) wykazali, że dihydropirydynowe CCB w większym stopniu niż inne leki przeciwnadciśnieniowe zmniejszają grubość kompleksu błona wewnętrzna tętnic szyjnych.
Niedawne metaanalizy wykazały, że CCB są skuteczniejsze w zapobieganiu udarowi niż inhibitory ACE, a ich skuteczność w zmniejszaniu ryzyka udaru wykracza daleko poza obniżanie ciśnienia krwi.
Badanie VALUE porównujące amlodypinę z walsartanem u pacjentów z nadciśnieniem tętniczym wysokiego ryzyka wykazało zmniejszenie częstości występowania udaru mózgu przy stosowaniu CCB, co jednak częściowo można wytłumaczyć lepszą kontrolą ciśnienia krwi.
Zakrojone na szeroką skalę badanie kliniczne ASCOT, w którym badano skuteczność i bezpieczeństwo długotrwałej terapii hipotensyjnej u pacjentów z nadciśnieniem tętniczym i wysokim ryzykiem powikłań sercowo-naczyniowych, wykazało istotną przewagę leczenia skojarzonego opartego na CCB w zapobieganiu poważnym powikłaniom sercowo-naczyniowym – zawałowi mięśnia sercowego i udarowi mózgu .
W badaniu CAMELOT, w którym wzięło udział 2000 pacjentów z prawidłowym ciśnieniem krwi, stosowanie CCB przez 2 lata zmniejszyło częstość występowania udaru lub przemijającego incydentu naczyniowo-mózgowego o 50,4% w porównaniu z pacjentami przyjmującymi inhibitor ACE. Skuteczność przeciwudarowa CCB może wynikać z ich działania przeciwsklerotycznego. Uważa się, że przeciwmiażdżycowe działanie CCBs realizuje się poprzez przywrócenie zaburzonego napięcia naczyń i stanu ściany naczyń, co wiąże się ze zdolnością CCB do pozytywnego oddziaływania na dysfunkcję śródbłonka, która jest początkiem rozwoju miażdżycy i zakrzepica miażdżycowa.
Dihydropirydynowe CCB są obojętne metabolicznie, nie zmieniają stężenia glukozy, kwasu moczowego, kreatyniny, zasadowych elektrolitów w osoczu, nie wpływają negatywnie na gospodarkę lipidową, napięcie mięśni oskrzeli, czynność ośrodkowego układu nerwowego, układ trawienny, funkcje seksualne, co sugeruje możliwość ich zastosowania w różnych współistniejących patologiach u szerokiego grona pacjentów z nadciśnieniem tętniczym. W niektórych przypadkach ograniczenie stosowania dihydropirydynowych CCB może wywołać skutki uboczne w postaci obrzęków obwodowych. Aby rozwiązać ten problem, stworzono nowych, współczesnych przedstawicieli trzeciej generacji dihydropirydynowych BCC, lerkanidypinę i manidypinę.
W ostatnim czasie na ukraińskim rynku farmaceutycznym pojawiły się leki reprezentujące lewoskrętne stereoizomery (enancjomery) S-amlodypiny, w związku z czym aktywnie dyskutuje się nad skutecznością i bezpieczeństwem ich stosowania, korzyściami klinicznymi oraz bazą dowodową.
Stereoizomery stały się znane po raz pierwszy w połowie XIX wieku, kiedy L. Pasteur oddzielił i wykazał izomery kwasu winowego. Stereoizomeria, czyli izomeria przestrzenna, opiera się na istnieniu związków o takich samych wzorach cząsteczkowych i sekwencji atomów w cząsteczce, ale o różnym ułożeniu atomów w przestrzeni. Właściwość cząsteczek, które nie łączą się z ich lustrzanym odbiciem, nazywa się chiralnością (cząsteczki występujące w takich postaciach nazywane są chiralnymi od greckiego χειρ – ręka). Każdy z dwóch stereoizomerów cząsteczki chiralnej nazywany jest enancjomerem i dzieli się je na typy R i S w zależności od tego, czy płaszczyzna spolaryzowanej wiązki wygina się w prawo (zgodnie z ruchem wskazówek zegara), czy w lewo (przeciwnie do ruchu wskazówek zegara). Mieszaninę równomolekularnych ilości enancjomerów nazywa się racemiczną (racematem). Izomery optyczne (enancjomery) leku racemicznego mogą mieć odmienne właściwości farmakokinetyczne i farmakodynamiczne, o których w dużej mierze decyduje stereospecyficzność jego działania. Nowoczesne metody pozwalają na otrzymanie określonych izomerów w czystej postaci i wyselekcjonowanie tych, które mają najsilniejsze działanie i/lub najmniejszą toksyczność. Dodatkowe izomery w mieszaninie nie są już uważane za „cichych pasażerów”, ale za potencjalne zanieczyszczenia.
Amlodypina jest związkiem racemicznym (1:1) składającym się z enancjomerów S i R, które mają różne właściwości farmakologiczne. S(-)-amlodypina ma większą aktywność farmakologiczną, tylko ten izomer jest w stanie blokować wolne kanały wapniowe typu L i działać rozszerzająco na naczynia krwionośne. Jednocześnie przyłączenie do receptorów dihydropirydyny jest stereoselektywne, a połączenie z izomerem S (-) jest 1000 razy silniejsze niż z izomerem R (+), czas trwania okresu półtrwania amlodypiny jest również powiązany z aktywnością izomeru S. Nadzieja na stosowanie wyłącznie terapeutycznie aktywnej formy leku, a nie mieszaniny form aktywnych i nieaktywnych, opiera się na fakcie, że usunięcie składnika nieaktywnego pod względem obniżającym ciśnienie krwi może zmniejszyć częstość występowania skutków ubocznych. Zastosowanie czystego, lewoskrętnego, farmakologicznie aktywnego S(-)-izomeru amlodypiny zamiast mieszaniny racemicznej ma według niektórych autorów pewne zalety: w szczególności można zmniejszyć wymaganą dawkę i toksyczność ogólnoustrojową. Dowodem na to są badania kliniczne dotyczące skuteczności klinicznej, bezpieczeństwa i tolerancji leków S(-)-amlodypiny, przeprowadzone w Indiach, Korei, Rosji i na Ukrainie. Do chwili obecnej w krajach wysoko rozwiniętych gospodarczo (USA, Kanada, Japonia, zaawansowane kraje europejskie) S(-)-amlodypina nie znalazła jeszcze zastosowania klinicznego, prawdopodobnie dlatego, że nie ma na to poważnej bazy dowodowej (badania z twardymi punktami końcowymi). lek.
Randomizowane, otwarte, dwufazowe porównawcze badanie krzyżowe przeprowadzone w Korei z udziałem 18 zdrowych ochotników w wieku 21–26 lat w celu porównania właściwości farmakokinetycznych i farmakodynamicznych oraz profilu bezpieczeństwa wykazało, że farmakokinetyka S-amlodypiny jest porównywalna z amlodypiną i ma porównywalny profil farmakodynamiczny. w stosunku do racematu amlodypiny oba leki były tolerowane jednakowo.
Nadzór po wprowadzeniu do obrotu 4089 pacjentów w Indiach (uczestnicy SESA 1859 i SESA II 2230) potwierdził bezpieczeństwo i lepszą tolerancję S-amlodypiny 2,5/5,0 mg w leczeniu nadciśnienia pierwotnego. Seria małych randomizowanych badań, w tym w Rosji i na Ukrainie, potwierdziła działanie przeciwnadciśnieniowe i przeciwdławicowe S-amlodypiny: wykazano, że aby osiągnąć optymalny efekt terapeutyczny S-amlodypiny, wymagane są dawki leku 2 razy mniejsze niż dawki racemicznej amlodypiny, porównywalność właściwości farmakokinetycznych i farmakodynamicznych oraz profil bezpieczeństwa racematu 5 mg S-amlodypiny i 10 mg racematu amlodypiny u zdrowych ochotników.
Jednocześnie wielu badaczy, nie osiągając zmniejszenia obrzęków obwodowych u pacjentów przyjmujących S-amlodypinę, uważa, że obecnie nie ma wystarczających odpowiednich danych na temat bezpieczeństwa i skuteczności tego leku, a danych uzyskanych w innych populacjach nie można ekstrapolować na wszystkie populacje, ponieważ wyniki mogą się znacznie różnić ze względu na genetykę, rasę, styl życia, nawyki żywieniowe itp. Dyskutuje się, że występowanie obrzęków obwodowych podczas przyjmowania amlodypiny jest związane z reakcją organizmu na terapeutyczne działanie S-amlodypiny, dlatego jest mało prawdopodobne, aby stosowanie samego tego enancjomeru zmniejszyło częstość występowania obrzęków. Mechanizm powstawania obrzęków podczas stosowania CCB polega na wzroście ciśnienia wewnątrzwłośniczkowego na skutek selektywnego rozszerzenia naczyń tętniczych, za co odpowiedzialny jest izomer lewoskrętny.
W aktualnej literaturze omawiany jest jedyny możliwy mechanizm zmniejszenia częstości występowania obrzęków obwodowych – zmniejszenie „nadmiernej” produkcji tlenku azotu (NO) przez izomer prawoskrętny, powołując się na badania American College of Cardiology. Kiedy sięgnęliśmy do pierwotnego źródła, okazało się, że w tej pracy nie mówimy o nadmiernym uwalnianiu NO w wyniku zastosowania tej cząsteczki, ale o nieoczekiwanym odkryciu badaczy, które autorzy interpretują jako „potencjalnie ważną właściwość co zapewnia zwiększone uwalnianie tlenku azotu przez antagonistów Ca, co przyczynia się do ich szerszego zastosowania w leczeniu chorób układu krążenia.” R-amlodypina, działając poprzez mechanizmy zależne od kininy, stymuluje syntezę tlenku azotu przez komórki śródbłonka, a działanie to jest zależne od dawki. Jak wiadomo, leki bezpośrednio stymulujące syntezę NO (nebiwolol) lub donory NO, takie jak azotany, nie powodują obrzęków obwodowych jako działania niepożądanego. W aktualnej literaturze nie opisano naukowo uzasadnionych potencjalnych mechanizmów, dzięki którym S-amlodypina może być lepiej tolerowana niż racemat.
W związku z powyższym enancjomer R, pomimo braku właściwości blokujących kanały wapniowe, nie może być obecnie uważany za balast izomeryczny. Wiadomo, że CCB mają właściwość hamowania migracji SMC. W eksperymentalnych modelach miażdżycy wykazano, że CCB izradypina jest w stanie zmniejszyć migrację i proliferację SMC oraz tworzenie nowej błony wewnętrznej w wyniku uszkodzenia komórek śródbłonka w ścianie naczyń podczas miażdżycy po angioplastyce balonowej, w związku z czym oczekiwano, że CCB będą przydatne w leczeniu schorzeń związanych z migracją SMC, w tym miażdżycy i restenozy po angioplastyce.
Obecnie ustalono, że R(+)-amlodypina, pomimo braku działania blokującego kanały wapniowe, jest silnym inhibitorem migracji SMC, jak stwierdzono w patencie USA nr 6080761 „Inhibition of SMC migracji przez (R)-amlodypinę”, jej zastosowanie jest uzasadnione w leczeniu miażdżycy i restenozy, jej działanie jest 2 razy większe niż racemicznej amlodypiny. Autorzy deklarują, że stosowanie R(+)-amlodypiny służy do leczenia i zapobiegania stanom wymagającym hamowania migracji naczyniowej SMC.Stwierdzono, że dla osiągnięcia takiego efektu skuteczna dawka dobowa wynosi 2-20 mg Izomer R(+), który jest porównywalny z izomerem racematu AG. Zatem, jak pokazują wyniki licznych badań epidemiologicznych i ich metaanaliz, wysokie ciśnienie krwi, zarówno rozkurczowe, jak i skurczowe, wiąże się ze zwiększonym ryzykiem udaru mózgu, wszelkich postaci choroby wieńcowej, niewydolności serca, przewlekłej niewydolności nerek, choroby aorty. rozwarstwienie i inne zmiany w tętnicach pozasercowych i wiąże się ze wzrostem śmiertelności z przyczyn sercowo-naczyniowych. Co więcej, zależność ta jest liniowa, począwszy od poziomu ciśnienia krwi 110/70 mm Hg. . Dlatego też głównym celem leczenia pacjenta z nadciśnieniem tętniczym jest zmniejszenie całkowitego ryzyka zachorowalności i śmiertelności z przyczyn sercowo-naczyniowych. Oprócz osiągnięcia docelowego poziomu ciśnienia krwi, głównym zadaniem dzisiejszego lekarza jest wpływanie na wszystkie czynniki ryzyka i leczenie współistniejących patologii.
Dlatego lek pozbawiony izomeru prawoskrętnego nie może wykazywać pełnego zakresu właściwości organoprotekcyjnych. Przedstawiono wyniki badań wykazujące wysoki poziom bezpieczeństwa sercowo-naczyniowego i ogólnego oraz pozytywny wpływ na rokowanie sercowo-naczyniowe dla tradycyjnych amlodypiny i innych dihydropirydynowych CCB, które są racemiczną mieszaniną izomerów R i S. Zasadność przeniesienia tych danych na S-amlodypinę wymaga dalszych badań. W klasie dihydropirydynowych antagonistów wapnia, pod względem dodatkowej (niezależnej od obniżenia ciśnienia krwi) ochrony narządów, na uwagę zasługuje jeden z najnowocześniejszych leków, lerkanidypina. W szczególności w retrospektywnym badaniu australijskim po raz pierwszy wykazano, że spośród czterech przedstawicieli tej klasy (amlodypina, felodypina, nifedypina o przedłużonym uwalnianiu, lerkanidypina) maksymalne zmniejszenie ogólnej śmiertelności osiągnięto właśnie w wyniku stosowania lerkanidypiny. Jako roboczą hipotezę wyjaśniającą ten wynik można uznać niezależne właściwości neuroprotekcyjne leku, wielokrotnie omawiane w literaturze, co w praktyce klinicznej zwykle wyraża się zmniejszeniem liczby powikłań naczyniowo-mózgowych. Dziś na temat neuroprotekcyjnych właściwości lerkanidypiny docierają do nas nowe dane japońskich naukowców, które pojawiły się już w 2011 roku. W badaniu tym po raz pierwszy wykazano, że podczas eksperymentalnego 10-minutowego obustronnego okluzji tętnicy szyjnej lerkanidypina w istotny sposób zapobiega późnej (1 tydzień po niedokrwieniu) śmierci neuronów hipokampa. Jednocześnie, pomimo prawie równego obniżenia ciśnienia krwi, nie można było zapobiec śmierci neuronów za pomocą lizynoprylu, walsartanu i nikardypiny. Ciekawym wnioskiem klinicznym, jaki wyciągnęli japońscy naukowcy, jest to, że lerkanidypina może skutecznie redukować otępienie spowodowane mikroudarami niedokrwiennymi u pacjentów z nadciśnieniem tętniczym. Wszystko to pozwala stwierdzić, że jedynie leki składające się z dwóch izomerów z klasy CCB można uznać za leki pierwszego rzutu w leczeniu nadciśnienia tętniczego.
Nesukai E.G., profesor, doktor nauk medycznych, Kijów
Bibliografia
- Aleksiejew V.V. Izomeria optyczna i aktywność farmakologiczna leków // Czasopismo edukacyjne Sorosa „Chemia”. - 1998. - nr 1. - s. 49-55.
- Arsenyeva K.E. Zastosowanie amlodypiny w praktyce kardiologicznej // RMZh. - 2009 r. - nr 17(8). — s. 610-613.
- Woronkow L.G. Kliniczne zastosowanie cząsteczek chiralnych jako nowy kierunek w medycynie sercowo-naczyniowej // Zdrowie Ukrainy. - 2007 r. - nr 21/1 (dodatkowy). — s. 31-32.
- Galanova A.S., Osiya A.O., Shilov A.M. Patofizjologiczne aspekty blokerów kanału wapniowego w leczeniu chorób układu krążenia //Rak piersi. - 2007. - nr 20. - s. 1494-1497.
- Dyadyk A.I., Bagriy A.E., Shchukina E.V. i inne Zastosowanie S-amlodypiny w leczeniu pacjentów z nadciśnieniem tętniczym i chorobą niedokrwienną serca // Zdrowie Ukrainy. - 2008. - nr 23-24. — s. 54-55.
- Karpow Yu.A. Zastosowanie antagonistów wapnia u pacjentów z nadciśnieniem tętniczym i chorobą niedokrwienną serca: aktualny stan zagadnienia // Kardiologia. - 2000. - 10. - 52-55.
- Lutai M.I., Łysenko A.F. Lerkamen (lerkanidypina) to nowy dihydropirydynowy antagonista wapnia trzeciej generacji // Nowości medycyny i farmacji.
- Lutai M.I., Łysenko A.F., Moiseenko O.I. Zastosowanie izomerów optycznych znanych leków na układ sercowo-naczyniowy jest sposobem na zwiększenie ich skuteczności i tolerancji // Ukr. kardol. czasopismo - 2009. - Nr 4. http://www.ukrcardio.org/journal.php/article/374
- Maksimova M.A., Lukina Yu.V., Tolpygina S.N. i inne.Porównawcze badanie skuteczności i bezpieczeństwa nowego leku amlodypiny – S-amlodypiny u pacjentów z nadciśnieniem tętniczym I-II stopnia // Racjonalna farmakoterapia w kardiologii. - 2008. - nr 2. - s. 34-37.
- Morozova T.E., Zakharova V.L. Miejsce amlodypiny w praktyce kardiologicznej // Lekarz prowadzący. - 2008. - nr 2. - s. 14-17.
- Svishchenko E.P., Matova E.A., Gulkevich O.V. Azomex N w leczeniu starszych pacjentów z nadciśnieniem tętniczym // Zdrowie Ukrainy. - 2010. - nr 6.
- Sirenko Yu.N., Selyuk M.N. Strategia zapobiegania udarom mózgu u pacjentów z nadciśnieniem tętniczym – wiodąca rola blokerów kanału wapniowego // Medycyna wewnętrzna. - 2008. - nr 1. - s. 11-14.
- Encyklopedia farmaceutyczna / wyd. wiceprezes Czernik. - K.: Morion, 2005. - 845 s.
- Abernethy D.R., Soldatov N.M. Zróżnicowanie strukturalno-funkcjonalne ludzkiego kanału Ca2+ typu L: perspektywy nowych celów farmakologicznych // J. Pharmacol. Do potęgi. Tam. - 2002. - Cz. 300. - s. 724-8.
- Angeli F., Verdecchia P., Reboldi G.P., Gattobigio R., Bentivoglio M., Staessen J.A., Porcellati C. Blokada kanału wapniowego w zapobieganiu udarowi w leczeniu nadciśnienia: metaanaliza 13 badań z udziałem 103 793 osób // Am. J. Nadciśnienie. - 2004. - Cz. 7(9). - s. 817-22.
- Birkett DJ Racematy lub enancjomery: podejścia regulacyjne // Clin. Do potęgi. Farmakol. Fizjol. - 1989. - Cz. 16 ust. 6. — s. 479-483.
- Burges R.A., Gardiner D.G., Gwilt M. i wsp. Właściwości amlodypiny blokujące kanały wapniowe w mięśniach gładkich naczyń i mięśniu sercowym in vitro: dowody na modulację napięcia naczyniowych receptorów dihydropirydynowych // J. Cardiovasc. Farmakol. - 1987. - Cz. 9. - s. 110-9.
- Wytyczne dotyczące postępowania w nadciśnieniu tętniczym z 2007 r. // J. of Hypertension. - 2007. - 25. - 1105-1187.
- Gurjar M. Przyszłość leży w czystości chiralnej: perspektywa // J. Indian Med. doc. - 2007. - Cz. 105. - s. 177-178.
- Julius S., Kjeldsen S.E., Weber M. i in. Wyniki u pacjentów z nadciśnieniem tętniczym i wysokim ryzykiem sercowo-naczyniowym leczonych schematami opartymi na walsartanie lub amlodypinie: VALUE, randomizowane badanie // Lancet. - 2004. - Cz. 363. - s. 2022-31.
- Kim S.S.A., Park S., Chung N. i in. Profile skuteczności i bezpieczeństwa nowego preparatu nikotynianu S(-)-amlodypiny w porównaniu z racemicznym besylanem amlodypiny u dorosłych pacjentów koreańskich z łagodnym do umiarkowanego nadciśnieniem tętniczym: 8-tygodniowe, wieloośrodkowe, randomizowane, podwójnie zaślepione, podwójnie pozorowane, w grupach równoległych, faza III, badanie kliniczne równoważności // Terapeutyka kliniczna. - 2008. - Cz. 30. - s. 845-57.
- Law MR, Morris J.R., Wad N.J. Zastosowanie leków obniżających ciśnienie krwi w profilaktyce chorób układu krążenia: metaanaliza 147 randomizowanych badań w kontekście oczekiwań płynących z prospektywnych badań epidemiologicznych // BMJ. - 2009. - Cz. 338. - s. 1665.
- Mcahon S., Peto R., Cutler J. i in. Ciśnienie krwi, udar i CHD. Część 1. Długotrwałe różnice w ciśnieniu krwi: Prospektywne badania obserwacyjne zebrane pod kątem błędu regresji rozcieńczenia // Lancet. - 1990. - Cz. 335. - s. 765-774.
- Nayler W.G. Farmakologiczne aspekty antagonizmu wapnia. Korzyści krótkoterminowe i długoterminowe // Leki. - 1993. - Cz. 46 (Suppl. 2). — s. 40-47.
- Nissen SE, Tuzcu E.M., Libby P. i in. Wpływ leków przeciwnadciśnieniowych na zdarzenia sercowo-naczyniowe u pacjentów z chorobą wieńcową i prawidłowym ciśnieniem krwi. Badanie CAMELOT: randomizowane badanie kontrolowane // JAMA. - 2004. - Cz. 292. - s. 2217-2226.
- Ohmori M., Arakawa M., Harada K. i in. Stereoselektywna farmakokinetyka amlodypiny u pacjentów w podeszłym wieku z nadciśnieniem // Am. J. Tam. - 2203. - Cz. 10 ust. 1. — s. 29-31.
- Ortiz M., Calcino G. Wnioskowane różnice w śmiertelności pomiędzy dihydropirydynowymi lekami przeciwnadciśnieniowymi // Nadciśnienie. - 2009. - Cz. 53. - s. 1116.
- Park J.Y., Kim K.A., Park P.W. i in. Charakterystyka farmakokinetyczna i farmakodynamiczna nowego preparatu S-amlodypiny u zdrowych koreańskich mężczyzn: randomizowane, otwarte, dwuokresowe, porównawcze badanie krzyżowe // Clin. Tam. - 2004. - Cz. 28(11). — Str. 1837-1847.
- Pathak L., Hiremath, Kerkar P.G., Manade V.G. Wieloośrodkowe badanie kliniczne S-Amlodypiny 2,5 mg w porównaniu z amlodypiną 5 mg w leczeniu łagodnego do umiarkowanego nadciśnienia tętniczego — randomizowane badanie kliniczne z podwójnie ślepą próbą // J. Assoc. Lekarze Indie. - 2004. - Cz. 52. - s. 197-202.
- Patil PA, Kothekar M.A. Rozwój bezpieczniejszych cząsteczek poprzez chiralność // Indian J. Med. Nauka. - 2006. - Cz. 60. - s. 427-437.
- Paudel R., Palaian S., Kishore P.V. i in. Obrzęki obwodowe wywołane S-amlodypiną — opis trzech przypadków // J. Clin. Diagnoza Rozdzielczość - 2007. - Cz. 6. - s. 533-516.
- Sakurai-Yamashita Y., Harada N. i Niwa M. Lerkanidypina ratuje neurony piramidowe hipokampa przed opóźnioną śmiercią neuronów wywołaną łagodną niedokrwieniem w SHRSP // Cell Mol. Neurobiol. — 2011 23 stycznia. — R. 1-7. doi:10.1007/s10571-011-9649-6.
- Sever P.S., Dahlof B., Poulter N.R. i in., dla badaczy ASCOT. Zapobieganie zdarzeniom sercowo-naczyniowym za pomocą leczenia przeciwnadciśnieniowego obejmującego amlodypinę z dodatkiem peryndoprylu, jeśli to konieczne, w porównaniu z atenololem i Bendroflumetiazydem, jeśli to konieczne, w badaniu Anglo-Scandinavian Cardiac Outcomes Trial (ASCOT-BPLA): wieloośrodkowe, randomizowane badanie kontrolowane // Lancet. - 2005. - Cz. 366. - s. 895-906.
- Grupa badawcza SESA - Bezpieczeństwo i skuteczność S(-)Amlodypiny // JAMA India. - 2003. - Cz. 2(8). — s. 87-92.
- Grupa badawcza SESA-II, Indie. Bezpieczeństwo i skuteczność S(-) Amlodypiny w leczeniu nadciśnienia // Indian Med. Gazeta. - 2005. - Cz. 529. - s. 33.
- Staessen J.A., Fagard R., Thijs L. i in. Randomizowane, podwójnie ślepe porównanie placebo i aktywnego leczenia starszych pacjentów z izolowanym nadciśnieniem skurczowym // Lancet. - 1997. - Cz. 350.
- Thacker HP S-amlodypina – Przegląd kliniczny 2007 // J. Indian Med. doc. - 2007. - Cz. 1005. - s. 180-190.
- Zhang X.P., Loke K.E., Mital S. i in. Paradoksalne uwalnianie tlenku azotu przez antagonistę kanału wapniowego typu L, enancjomer R+ amlodypiny // J. Cardiovasc. Farmakol. - 2002. - Cz. 39 ust. 2. — s. 208-214.
- Weber MA, Julius S., Kjeldsen S.E. i in. Zależny od ciśnienia krwi i niezależny wpływ leczenia hipotensyjnego na zdarzenia kliniczne w badaniu VALUE // Lancet. - 2004. - Cz. 363. - s. 2049-2051.
Nazwa:
Azomex (Asomex)
Działanie farmakologiczne:
Lek zawiera lewoskrętny izomer amlodypiny. Amlodypina jest pochodną dihydropirydyny i składa się z mieszaniny dwóch stereomerów, ale tylko lewoskrętna (S) amlodypina wykazuje działanie farmakologiczne. S-amlodypina ma powinowactwo do receptorów dihydropirydyny 1000 razy większe niż powinowactwo R-amlodypiny do receptorów dihydropirydyny. Mechanizm działania leku związany jest z jego zdolnością do blokowania wolnych kanałów wapniowych, dzięki czemu przenikanie jonów wapnia do komórek mięśni gładkich naczyń krwionośnych i mięśnia sercowego staje się niemożliwe. W wyniku blokady transportu jonów wapnia do komórek mięśni gładkich następuje zmniejszenie napięcia ścian naczyń i obniżenie ciśnienia krwi. Zatem S-amlodypina charakteryzuje się bezpośrednim działaniem przeciwnadciśnieniowym. Oprócz działania przeciwnadciśnieniowego, lek ma wyraźne działanie przeciwdławicowe ze względu na złożone działanie S-amlodypiny na układ sercowo-naczyniowy. Po pierwsze, lek rozszerza obwodowe naczynia krwionośne, zmniejszając w ten sposób ogólny obwodowy opór naczyniowy. Wraz z rozszerzeniem naczyń obwodowych zmniejsza się obciążenie następcze, a ponieważ stosowanie S-amlodypiny nie wpływa na częstość akcji serca, zmniejsza się obciążenie mięśnia sercowego i jego zapotrzebowanie na tlen. Po drugie, lek, dzięki działaniu na warstwę mięśni gładkich ściany naczyń, zapobiega skurczowi naczyń wieńcowych i pomaga normalizować przepływ krwi wieńcowej. Lek nie ma istotnego wpływu na metabolizm lipidów i węglowodanów, dlatego można go stosować u pacjentów z cukrzycą, dną moczanową i astmą oskrzelową.
Po podaniu doustnym lek dobrze wchłania się z przewodu pokarmowego, spożycie pokarmu nie wpływa na stopień wchłaniania leku. Maksymalne stężenie amlodypiny w osoczu osiąga się w ciągu 6-12 godzin, ze względu na powolny początek działania lek nie powoduje gwałtownego spadku ciśnienia krwi. Biodostępność amlodypiny wynosi około 70-80%. Po rozpoczęciu leczenia amlodypiną stabilne, równowagowe stężenie we krwi obserwuje się po 7-8 dniach. Metabolizowany w wątrobie z wytworzeniem farmakologicznie nieaktywnych metabolitów. Okres półtrwania wynosi około 35-50 godzin. Jest wydalany głównie przez nerki, zarówno w postaci niezmienionej, jak i w postaci metabolitów.
Wiek nie wpływa na szybkość osiągania maksymalnego stężenia leku w osoczu krwi, jednakże u pacjentów w podeszłym wieku następuje wolniejsze wydalanie leku i wydłużenie okresu półtrwania. Ponadto okres półtrwania wydłuża się u pacjentów cierpiących na zastoinową niewydolność serca.
Wskazania do stosowania:
Lek stosowany w leczeniu pacjentów cierpiących na nadciśnienie tętnicze.
Ponadto lek stosuje się w leczeniu choroby niedokrwiennej serca, w tym dławicy naczynioskurczowej, dławicy Prinzmetala i dławicy stabilnej.
Sposób aplikacji:
Lek przyjmuje się niezależnie od przyjmowania pokarmu, zaleca się połykać tabletkę w całości, bez rozgryzania, popijając odpowiednią ilością wody. W razie potrzeby tablet można podzielić.
Pacjentom z nadciśnieniem tętniczym i chorobą niedokrwienną serca zwykle przepisuje się lek w początkowej dawce 2,5-5 mg leku 1 raz dziennie. Dawkę leku można zwiększyć na zalecenie lekarza prowadzącego do 10 mg 1 raz dziennie.
Zdarzenia niepożądane:
Podczas stosowania leku Azomex częstotliwość i nasilenie działań niepożądanych jest znacznie mniejsza niż w przypadku stosowania racemicznej amlodypiny, jednak podczas stosowania leku u niektórych pacjentów mogą wystąpić następujące działania niepożądane:
Z przewodu pokarmowego: nudności, wymioty, ból w nadbrzuszu, zaburzenia stolca, niestrawność, jadłowstręt, wzdęcia, suchość w ustach. W pojedynczych przypadkach podczas stosowania leku obserwowano rozwój przerostu dziąseł.
Z wątroby: zwiększona aktywność enzymów wątrobowych, upośledzony odpływ żółci, upośledzona czynność wątroby.
Ze strony układu sercowo-naczyniowego: tachykardia, zaczerwienienie górnej części ciała i twarzy, niedociśnienie, zaburzenia rytmu (w tym bradykardia, arytmie komorowe, migotanie przedsionków, częstoskurcz zatokowy), duszność. W pojedynczych przypadkach obserwowano napady dusznicy bolesnej, zapaść i zawał mięśnia sercowego (którego nie można różnicować z przebiegiem choroby podstawowej). Ponadto możliwe jest wystąpienie obrzęków kończyn (najczęściej nóg), które po dostosowaniu dawki leku znacznie się zmniejszają lub znikają całkowicie.
Ze strony centralnego i obwodowego układu nerwowego: ból głowy, zawroty głowy, zaburzenia snu i czuwania, senność, zmęczenie, zaburzenia słuchu i wzroku, dzwonienie w uszach, depresja. Ponadto możliwy jest rozwój parestezji i drżenia.
Z układu krwiotwórczego: niedokrwistość, małopłytkowość, leukopenia, agranulocytoza.
Z układu mięśniowo-szkieletowego: osłabienie, bóle mięśni i stawów, skurcze.
Reakcje alergiczne: wysypka skórna, swędzenie, rumień, wypadanie włosów, alergiczne zapalenie skóry.
Inne: zwiększona częstotliwość oddawania moczu i zwiększona dobowa ilość moczu, pocenie się, ginekomastia, zaburzenia funkcji seksualnych.
Wszystkie działania niepożądane są odwracalne i szybko ustępują po odstawieniu leku.
Przeciwwskazania:
Zwiększona indywidualna wrażliwość na składniki leku,
Niedociśnienie tętnicze (odczyty skurczowego ciśnienia krwi poniżej 90 mm Hg),
W czasie ciąży i karmienia piersią,
Dzieci poniżej 18 roku życia.
Podczas ciąży:
Lek jest przeciwwskazany do stosowania w okresie ciąży i laktacji. W przypadku konieczności stosowania leku w okresie laktacji należy podjąć decyzję o zaprzestaniu karmienia piersią.
Interakcje z innymi lekami:
Azomex można stosować jednocześnie z α- i β-blokerami, tiazydowymi lekami moczopędnymi, doustną nitrogliceryną, długo działającymi azotanami i inhibitorami ACE.
Lek nie wpływa na aktywność farmakologiczną i farmakokinetykę niesteroidowych leków przeciwzapalnych, doustnych leków hipoglikemizujących, digoksyny i cymetydyny.
Sok grejpfrutowy pomaga zwiększyć biodostępność leku Azomex i nasilić jego działanie hipotensyjne.
Przedawkować:
Podczas przyjmowania nadmiernych dawek leku u pacjentów wystąpiło nadmierne rozluźnienie ściany naczyń obwodowych, niedociśnienie i zaburzenia rytmu serca (możliwy jest rozwój zarówno tachykardii, jak i bradykardii).
Nie ma swoistego antidotum. W przypadku przedawkowania leku wskazane jest płukanie żołądka, podanie enterosorbentu i leczenie objawowe mające na celu utrzymanie funkcji życiowych. W przypadku przedawkowania zaleca się także dożylne podanie roztworów glukonianu wapnia i dopaminy do wstrzykiwań. Pacjent powinien znajdować się pod stałym nadzorem personelu medycznego do czasu całkowitego przywrócenia funkcji serca i płuc. W przypadku przedawkowania zaleca się monitorowanie objętości krwi krążącej i diurezy.
Hemodializa jest nieskuteczna.
Forma uwalniania leku:
Tabletki po 10 sztuk w blistrze, 3 blistry w opakowaniu kartonowym.
Warunki przechowywania:
Okres przydatności do spożycia – 2 lata.
Mieszanina:
1 tabletka Azomeksu 2.5 zawiera:
S-amlodypina – 2,5 mg,
Substancje pomocnicze.
1 tabletka Azomeksu 5 zawiera:
S-amlodypina – 5 mg,
Substancje pomocnicze.
Leki o podobnym działaniu:
Hypril-A / Hypril-A Plus Tenox Amlo Agen Nadolol
Drodzy lekarze!
Jeśli masz doświadczenie w przepisywaniu tego leku swoim pacjentom, podziel się wynikiem (zostaw komentarz)! Czy ten lek pomógł pacjentowi, czy podczas leczenia wystąpiły jakieś skutki uboczne? Twoje doświadczenie będzie interesujące zarówno dla Twoich współpracowników, jak i pacjentów.
Drodzy pacjenci!Jeżeli przepisano Ci ten lek i zakończyłeś kurację, powiedz nam, czy była skuteczna (pomogła), czy wystąpiły jakieś skutki uboczne, co Ci się podobało/nie podobało. Tysiące osób przeszukuje Internet w poszukiwaniu recenzji różnych leków. Ale tylko nieliczni je opuszczają. Jeśli osobiście nie zostawisz recenzji na ten temat, inni nie będą mieli co czytać.
Dziękuję bardzo!Lek szeroko stosowany w klinikach terapeutycznych, neurologicznych i kardiologicznych.
Dziś jest to jeden z najpopularniejszych leków, uwielbiany przez pacjentów za szybki efekt terapeutyczny i niewielkie skutki uboczne.
W aptekach w naszym kraju można znaleźć wiele podobnych leków. Produkują je zarówno producenci rosyjscy, jak i zagraniczni - węgierscy, słoweńscy, czescy. Wybierając lek Amlodypina, nie będzie zbędne wiedzieć, który producent jest lepszy . Rozwiążmy to.
Główną substancją czynną leku jest amlodypina. Hamuje obwodowy opór naczyniowy dla przepływu krwi. W rezultacie następuje równomierny, stopniowy (bez skoków) spadek, pozostawiający tętno w normie.
Dlatego lek jest wskazany do stosowania nie tylko przez osoby chore na astmę oskrzelową i diabetyków. Dużą zaletą tego leku jest długotrwałe działanie i działanie przeciwskurczowe.
Tabletki Amlodypina 5 mg
Amlodypina (i jej analogi) charakteryzuje się następującymi właściwościami leczniczymi:
- poprawia dopływ krwi do serca poprzez rozszerzenie jego tętnic;
- zmniejsza ryzyko ataków dusznicy bolesnej, zmniejszając obciążenie serca;
- służy jako profilaktyka przeciw zwężeniu naczyń;
- zmniejsza kardiomiopatię (zwiększone pogrubienie ściany) lewej komory serca u pacjentów z nadciśnieniem;
- płynnie i szybko obniża ciśnienie krwi;
- lek można przepisać razem z innymi lekami.
Jeśli pacjent ma indywidualną nietolerancję na którykolwiek składnik leku, nie należy go przyjmować.
Rodzaje, forma uwalniania i skład
Wszystkie dostępne na rynku leki składają się z obowiązkowego słowa „Amlodypina” i dodatkowego przedrostka. Na przykład:
- Amlodypina Biocom;
- Amlodypina Cardio;
- Amlodypina Chaikapharma;
- Alkaloid amlodypinowy;
- Amlodypina Agio.
Odbywa się to po to, aby producenci amlodypiny mogli zarejestrować lek jako swój unikalny produkt. Oznacza to, że chociaż nazwy są różne, są to zasadniczo te same leki. Jedyną różnicą może być jakość.
Wszystkie odmiany leku mają pojedynczą formę uwalniania - w postaci tabletki. Dawki mogą się różnić i są zawarte w nazwie leku. Przykładowo „Amlodypina 10” oznacza, że tabletka zawiera 10 mg substancji czynnej.

Amlodypina Sandoz
Oprócz składnika aktywnego lek zawsze zawiera dodatki. Różnią się one w zależności od producenta. Ale najczęściej substancjami pomocniczymi są:
- laktoza jednowodna i stearynian wapnia.
- krospowidon i powidon.
Przeczytaj uważnie ulotkę z instrukcją wyjaśniającą skład leku.
Specjalne instrukcje
 Lek wpływa na krzepnięcie krwi. Dlatego też, jeśli masz operację lub wizytę u dentysty, musisz powiedzieć lekarzowi o przyjmowaniu leku.
Lek wpływa na krzepnięcie krwi. Dlatego też, jeśli masz operację lub wizytę u dentysty, musisz powiedzieć lekarzowi o przyjmowaniu leku.
Lek nie ma żadnego specjalnego wpływu na właściwości biochemiczne krwi. Nie zaleca się nagłego przerywania stosowania leku.
Ważne jest, aby stopniowo zmniejszać dawkę (według uznania lekarza). Proces trwa zwykle od 7 do 10 dni. Lekarz pomoże również w ustaleniu harmonogramu przyjmowania leku i czasu jego trwania.
Cena pakietu leków domowych wynosi 40-150 rubli. Jeśli amlodypina jest importowana, cena jest wyższa - średnio 150-300 rubli.
Analogi
Obecnie Amlodypina (klasyczna) ma dziesiątki podobnych leków stosowanych w leczeniu nadciśnienia. Wśród analogów najbardziej znany jest Lizynopryl. Rzadziej stosowane są Norvasc, Tenox lub Amlovas. Często pacjenci nie mogą dokonać wyboru.

Tabletki Enap
Co wziąć - Amlodypina lub? Lek Enalapril jest również stosowany w leczeniu nadciśnienia tętniczego i ma podobny skład. Oba leki są identyczne pod względem właściwości leczniczych. Trudno powiedzieć, który jest lepszy. Trzeba tylko pamiętać, że leki mogą działać różnie na różnych ludzi.
Inne analogi leku to: Renital i Vasotec, Renitec i Noprilene, Amlocor i Emlodin. Leki na bazie amlodypiny produkowane są przez wiele firm farmaceutycznych: Perineva (Słowenia), Farmak (Ukraina), Teva (firma międzynarodowa), KRKA, Biocom (Rosja), Zentiva (Czechy) i inne.
Ważne jest, aby wiedzieć, że chociaż nazwa substancji czynnej i nazwa marki są różne, lek nadal ma ten sam skład.
Inne rodzaje leków
Tak więc amlodypina ma dziś różne formy uwalniania. Różnica między lekami polega tylko na nazwie:

- Amlodypina-Vero;
- Amlodypina Farmak;
- Amlodypina-Teva.
Oznacza to, że do nazwy głównej dodawany jest tylko przedrostek, który wyróżnia zakłady produkcyjne tego leku.
Amlodipine-Vero ma taki sam skład i takie samo działanie terapeutyczne jak lek oryginalny. „Delikatnie” łagodzi skurcze naczyń i obniża ciśnienie krwi.
Amlodipine Teva różni się od klasycznego leku. Pierwsza różnica dotyczy producenta. Amlodypina jest produktem rosyjskim, a Teva jest produkowana przez węgierską firmę farmaceutyczną wykorzystującą izraelską technologię. Po drugie, leki te mają nieco inny skład chemiczny, więc tolerancja i skutki uboczne będą się różnić u poszczególnych pacjentów.
 Lek Amlodipine Prana jest przepisywany w przypadku:
Lek Amlodipine Prana jest przepisywany w przypadku:
- przewlekłe choroby mięśnia sercowego (dusznica bolesna);
- nadciśnienie;
- dławica piersiowa o niestabilnym charakterze (naczynioskurczowa).
Lek ten ma podobne działanie terapeutyczne jak oryginał. Charakterystyczną cechą leku Amlodipine Farmak jest to, że lek jest dobrze tolerowany, a skutki uboczne są minimalne.
Amlodypina-Teva. Jaka jest różnica?
Preparaty zwykłe i Amlodipine-Teva zawierają tę samą substancję czynną i w tej samej dawce. Dlatego nie powinno być między nimi żadnej różnicy. Istnieją jednak różnice.
Amlodipine-Teva to produkt wytwarzany na Węgrzech, w którym zastosowano technologie izraelskiego koncernu farmaceutycznego. Do produkcji leku zastosowano czystszą substancję czynną, z minimalną ilością zanieczyszczeń.

Tabletki Amlodipine-Teva
Składnik ten przechodzi rygorystyczne testy, zanim trafi na linię produkcyjną i stanie się lekiem. Dzięki temu osiąga się wyższą skuteczność leku i niski poziom skutków ubocznych.
Jakość węgierskiego analogu jest wyższa, ponieważ zawartość zanieczyszczeń jest zmniejszona do minimum, dlatego aktywny składnik będzie się silniej objawiał. Koszt leku Amlodipine-Teva jest wyższy niż koszt rosyjskiego leku. Ponadto instrukcje wskazują skutki uboczne podczas stosowania, których nie ma w medycynie domowej.
Ale to nie znaczy, że rosyjski lek ich nie ma. Faktem jest, że węgierscy producenci monitorują zastosowanie kliniczne swojego produktu i, jeśli to konieczne, dostosowują instrukcje.
Normodypina czy amlodypina?
Innym analogiem amlodypiny jest normodypina. Jest także antagonistą kanału wapniowego (blokerem). Istota blokowania polega na tym, że jony wapnia nie mogą swobodnie przechodzić przez komórki mięśni gładkich naczyń.
W rezultacie zwiększa się światło naczyń krwionośnych i znika skurcz naczyń. Ta właściwość jest bardzo ważna w leczeniu nadciśnienia, a także dusznicy bolesnej.

Tabletki Normodipin 5 mg
Rosyjscy producenci produkują amlodypinę pod nazwą substancji czynnej o tej samej nazwie. Lek nie jest drogi, ale mogą zdarzać się przypadki podrabiania produktów. Istnieje również czeski odpowiednik (firma Zetiva) lub słoweński (firma Lek).
Kosztują więcej, ale ochrona przed podrabianiem jest wyższa. A firma Gedeon Richter (Węgry) produkuje wysokiej jakości lek o nazwie Normodipin. Gedeon Richter zyskał wysoką reputację wśród rosyjskich nabywców, ponieważ jego leki są optymalne pod względem ceny i jakości.
Które wybrać?
Amlodypina jest więc wspaniałym lekiem. Gdybyśmy tylko mogli usunąć skutki uboczne. Ten problem również można rozwiązać.Zazwyczaj technologia wytwarzania leku (racemiczna) polega na połączeniu dwóch związków chemicznych – izomerów: S (-) i R (+). Różnią się wielokierunkową polaryzacją.
A stosunek ich cząsteczek w leku wynosi 1:1. Ponadto zwykle jeden z izomerów jest aktywny. Zwykła amlodypina zawiera oba związki chemiczne. Aktywny jest izomer S(-).
To właśnie sprzyja rozszerzaniu się naczyń krwionośnych. Stosowanie wyłącznie S(-)amlodypiny zamiast mieszaniny racemicznej zmniejszy wymaganą dawkę i toksyczność leku.

Lek EsCordi Cor
W porównaniu do zwykłego, ulepszony lek ma wyraźne działanie przeciwnadciśnieniowe. W tym przypadku monoterapia ma minimalny wpływ na czynność wątroby, charakteryzuje się przewidywalnością kliniczną i zmniejsza ryzyko wystąpienia obrzęków obwodowych.
W Rosji jest już taki lek. Nazywa się EsCordi Cor. Jest to bardzo skuteczny lek w leczeniu patologii serca.
Wideo na ten temat
Z tego filmu dowiesz się, jak prawidłowo stosować lek Amlodypina w postaci tabletek:
Lek Amlodypina jest lekiem niezbędnym w leczeniu chorób układu krążenia. A jeśli musisz wybrać zwykłą amlodypinę lub S(-) lewoskrętną, preferowana jest ta druga. To właśnie S(-)amlodypina jest nowym odkryciem współczesnej farmakologii!
Do wyceny: Barysznikowa G.A. Możliwości izomeru amlodypiny w leczeniu nadciśnienia tętniczego // RMZh. 2009. Nr 7. s. 431
Pomimo ostatnich postępów w leczeniu chorób układu krążenia (CVD), nadal pozostają one główną przyczyną zgonów. Nadciśnienie tętnicze (AH) jest najważniejszym czynnikiem ryzyka chorób układu krążenia ze względu na jego dużą częstość występowania (na nadciśnienie tętnicze w Rosji cierpi ponad 40 mln osób) oraz niewystarczającą skuteczność leczenia. Badania epidemiologiczne pokazują, że nawet przy niewielkim wzroście ciśnienia krwi (BP) wzrasta ryzyko udaru mózgu, zawału mięśnia sercowego, niewydolności serca i zgonu z przyczyn sercowo-naczyniowych.
Antagoniści wapnia (CA) od wielu lat należą do 5 głównych grup leków przeciwnadciśnieniowych (inhibitory ACE, blokery receptora angiotensyny II, AA, beta-blokery, leki moczopędne). AK stanowią niejednorodną grupę leków zarówno pod względem chemicznym, jak i farmakologicznym. Istnieje werapamil z diltiazemem (AK obniżającym tętno) i duża grupa dihydropirydynowych AK, z których wiele (ale nie amlodypina!) ma zdolność zwiększania częstości akcji serca. Wszystkie AK, będące lekami rozszerzającymi naczynia obwodowe (w większym stopniu - dihydropirydyna, w mniejszym - werapamil i diltiazem), wpływają na główny patofizjologiczny mechanizm nadciśnienia tętniczego - zwiększony całkowity obwodowy opór naczyniowy.
Oprócz silnego działania hipotensyjnego, AA mają działanie organoprotekcyjne (głównie kardio- i angioprotekcyjne), zmniejszają nasilenie przerostu lewej komory (LVH), zapobiegają postępowi miażdżycy, nie wpływają negatywnie na poziom elektrolitów, węglowodanów metabolizm lipidów i puryn oraz zmniejszają nadreaktywność oskrzeli. Zgodnie z rosyjskimi zaleceniami „Diagnostyka i leczenie nadciśnienia tętniczego” (trzecia rewizja) Komitetu Ekspertów VNOK (2008), głównymi wskazaniami do stosowania dihydropirydynowych AC w leczeniu nadciśnienia tętniczego są: ISAH (osoby w podeszłym wieku), choroba wieńcowa, LVH, miażdżyca tętnic szyjnych i wieńcowych, ciąża (ryc. 1). W wielu sytuacjach AK są przepisywane ze względu na obecność przeciwwskazań do stosowania innych leków. Na przykład AK można przepisać na obturacyjne choroby płuc, chromanie przestankowe, cukrzycę typu 1, gdy przyjmowanie beta-blokerów jest przeciwwskazane lub niepożądane. AK nie powodują zaburzeń metabolicznych: nie wpływają na poziom cukru we krwi (jak leki moczopędne), poziom potasu we krwi (jak leki moczopędne i inhibitory ACE) ani poziom kwasu moczowego (jak leki moczopędne). AK nie powodują impotencji (jak beta-blokery i leki moczopędne) ani kaszlu (jak inhibitory ACE).
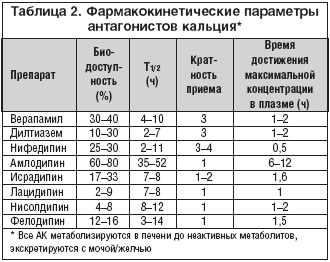
Ze względu na wysoką skuteczność i niewielki zakres przeciwwskazań do ich stosowania (nie ma bezwzględnych przeciwwskazań do stosowania dihydropirydynowych AK), AK szybko zyskały popularność wśród lekarzy i pacjentów i już w połowie lat 90. XX wieku stały się jednymi z najczęściej przepisywane leki w kardiologii na nadciśnienie. Jednak jednocześnie rozpoczęły się dyskusje na temat bezpieczeństwa długotrwałego stosowania AK, powodem były dane dotyczące zdolności krótko działającego AK dihydropirydyny do negatywnego wpływu na wynik choroby u pacjentów z niestabilną dławicą piersiową i ostrym zawał mięśnia sercowego. Wkrótce wykazano, że krótko i długo działające AA przepisywane w leczeniu nadciśnienia tętniczego mają różny wpływ na ryzyko zawału mięśnia sercowego (ryc. 2). W 2000 roku w czasopiśmie Lancet opublikowano dane z analizy wykazującej, że długotrwałe stosowanie długo działających AC u pacjentów z nadciśnieniem tętniczym jest nie tylko bezpieczne, ale także prowadzi do znacznego zmniejszenia prawdopodobieństwa wystąpienia udaru mózgu i powikłań choroby wieńcowej . Obecnie według znanej klasyfikacji AK T. Toyo-Oka, W.G. Nayler, 1996 (Tabela 1) wszystkie AK dzielą się na 3 generacje. Pierwsza generacja obejmuje macierzyste AK (werapamil, diltiazem, nifedypina), wszystkie są krótko działające i nie są zalecane do stosowania w leczeniu nadciśnienia tętniczego (stosowanie jest możliwe tylko w nagłych sytuacjach, np. w celu złagodzenia przełomu nadciśnieniowego ). Według tej klasyfikacji amlodypina należy do trzeciej generacji AK.
Amlodypina to jeden z najczęściej przepisywanych leków z grupy dihydropirydynowych AK, z powodzeniem stosowany w leczeniu nadciśnienia tętniczego. Podobnie jak inne dihydropirydynowe AK, amlodypina nie wpływa na czynność węzła zatokowego i przewodzenie przedsionkowo-komorowe, zwiększa przepływ wieńcowy, zmniejsza zapotrzebowanie mięśnia sercowego na tlen, działa przeciw niedokrwieniu i przeciw dusznicy bolesnej. Amlodypina charakteryzuje się między innymi unikalnymi właściwościami farmakokinetycznymi (tab. 2): najdłuższym okresem półtrwania (35-50 godzin) i objętością dystrybucji (21 l/kg masy ciała), co zapewnia trwałość działania hipotensyjnego i przeciwdławicowego amlodypiny. narkotyk. Duże znaczenie kliniczne ma parametr farmakokinetyczny, jakim jest czas osiągnięcia maksymalnego stężenia w osoczu krwi, który decyduje o szybkości rozwoju efektu terapeutycznego. Czas ten po doustnym podaniu amlodypiny wynosi od 6 do 12 godzin, co gwarantuje stopniowy rozwój działania rozszerzającego naczynia bez wyraźnego odruchowego wzrostu aktywności układu współczulno-nadnerczowego, charakterystycznego dla krótko działającej postaci nifedypiny, z rozwój tachykardii zatokowej i innych działań niepożądanych charakterystycznych dla szybkiego działania rozszerzającego naczynia (ból głowy, zawroty głowy, kołatanie serca, przejściowe niedociśnienie). Jeśli przypadkowo pominiesz kolejną dawkę amlodypiny, nie występuje zespół odstawienny w postaci wyraźnego wzrostu ciśnienia krwi, co po raz kolejny potwierdza bezpieczeństwo terapii tym lekiem.
Amlodypina jest jedną z najlepiej zbadanych AK z punktu widzenia medycyny opartej na faktach. W licznych kontrolowanych badaniach dotyczących długotrwałego leczenia nadciśnienia tętniczego amlodypinę stosowano zwykle jako lek przeciwnadciśnieniowy. W badaniu TOMHS u pacjentów z łagodnym nadciśnieniem tętniczym (podwyższenie ciśnienia krwi I stopnia) porównywano skuteczność przedstawicieli głównych klas leków przeciwnadciśnieniowych (amlodypina, enalapryl, chlortalidon, acebutolol, doksazosyna) i placebo. Amlodypina wykazała taką samą skuteczność jak β-blokery, diuretyki, inhibitory ACE i α-blokery, a spadek DBP był największy w grupie pacjentów leczonych amlodypiną.
W badaniu ALLHAT, w którym przez 6 lat badano wpływ AA, inhibitora ACE, leków moczopędnych i α-blokerów na prawdopodobieństwo powikłań nadciśnienia tętniczego u ponad 42 tys. pacjentów, jako antagonistę wapnia wybrano także amlodypinę. Badanie to wykazało, że amlodypina nie różniła się od chlortalidonu pod względem wpływu na śmiertelność ogólną, częstość występowania choroby wieńcowej i jej powikłań oraz udaru mózgu, chociaż amlodypina była gorsza od chlortalidonu pod względem częstości występowania niewydolności serca.
Do badania VALUE, które trwało około 4 lat, włączono 15 245 pacjentów z nadciśnieniem tętniczym w wieku powyżej 50 lat, u których występowało zwiększone ryzyko powikłań sercowo-naczyniowych. Połowa pacjentów włączonych do badania otrzymywała antagonistę receptora angiotensyny II walsartan w dawce 80–160 mg/dobę jako główny lek przeciwnadciśnieniowy, a połowa otrzymywała amlodypinę w dawce 5–10 mg/dobę. Założono, że przy takim samym obniżeniu ciśnienia walsartan będzie skuteczniejszy w zapobieganiu powikłaniom nadciśnienia tętniczego, jednak częstość występowania powikłań sercowo-naczyniowych podczas leczenia walsartanem i amlodypiną była prawie taka sama (odpowiednio 10,6 i 10,4%). Częstość występowania udaru była mniejsza w grupie amlodypiny. Należy zauważyć, że w pierwszych miesiącach leczenia działanie hipotensyjne amlodypiny było bardziej wyraźne.
Badania PREVENT i CAMELOT wykazały zdolność amlodypiny do spowalniania postępu miażdżycy w tętnicach szyjnych i wieńcowych, co ma znaczenie przy przepisywaniu amlodypiny pacjentom z nadciśnieniem tętniczym i współistniejącą chorobą wieńcową.
W wieloośrodkowym, randomizowanym, kontrolowanym badaniu ASCOT-BPLA porównano wpływ dwóch strategii terapeutycznych na częstość występowania zdarzeń sercowo-naczyniowych u 19 257 pacjentów z nadciśnieniem tętniczym i trzema lub więcej czynnikami ryzyka sercowo-naczyniowego. W niniejszym badaniu pacjentów z nadciśnieniem tętniczym w wieku 40–79 lat podzielono na dwie grupy. Pacjenci pierwszej grupy (n=9639) otrzymywali amlodypinę w dawce 5–10 mg/dobę, do której w razie potrzeby dodawano peryndopryl w dawce 4–8 mg/dobę; pacjentom z drugiej grupy (n=9618) przepisano atenolol w dawce 50–100 mg/dobę, do którego w razie potrzeby dodano tiazydowy lek moczopędnybendroflumetiazyd w dawce 1,25–2,5 mg/dobę. Czas trwania badania wynosił 5,5 roku. Punktami końcowymi były zawał mięśnia sercowego niezakończony zgonem i zgon z przyczyn sercowo-naczyniowych. Terapia oparta na amlodypinie doprowadziła do znacznego zmniejszenia częstości występowania udarów śmiertelnych i niezakończonych zgonem, ogólnych wyników sercowo-naczyniowych lub zabiegów rewaskularyzacji, a także ogólnej śmiertelności. Jednocześnie w grupie amlodypiny nastąpił spadek częstości występowania nowych przypadków cukrzycy i niewydolności nerek. Stwierdzono, że zaobserwowanych różnic w częstości występowania drugorzędowych punktów końcowych nie można wytłumaczyć wyłącznie różnicami w poziomach ciśnienia krwi (skurczowe ciśnienie krwi w grupie amlodypiny było niższe o 2,7 mmHg, rozkurczowe o 1,9 mmHg) w porównaniu do atenololu. grupa), ale są zdeterminowane dodatkowymi właściwościami amlodypiny (wpływ na funkcję śródbłonka, działanie przeciwmiażdżycowe, neutralność metaboliczna itp.).
W ostatnich latach aktywnie rozwija się nowy obiecujący kierunek współczesnej kardiologii - ukierunkowane zastosowanie kliniczne czystych chiralnych postaci leków. O istnieniu stereoizomerii, czyli chiralności, wiadomo już od dawna, gdy cząsteczka występuje w dwóch identycznych strukturalnie formach (stereoizomerach), które są względem siebie odbiciami lustrzanymi, które jednak przy zorientowaniu przestrzennym w tej samej płaszczyźnie nie dają się nałożyć na siebie. Każdy z dwóch stereoizomerów chiralnej cząsteczki nazywany jest enancjomerem lub izomerem. Enancjomery dzielą się na R i S w zależności od tego, czy odchylają płaszczyznę spolaryzowanej wiązki w prawo (zgodnie z ruchem wskazówek zegara), czy w lewo (przeciwnie do ruchu wskazówek zegara). Według tradycyjnej technologii większość leków otrzymuje się w postaci niepodzielnych cząsteczek chiralnych, czyli mieszaniny ich lewoskrętnych i prawoskrętnych enancjomerów w stosunku 1:1 (mieszanina racemiczna, czyli racemat). Izomery optyczne (enancjomery) leku racemicznego, pomimo tego samego składu i sekwencji wiązań chemicznych atomów, mogą różnić się właściwościami farmakokinetycznymi i farmakodynamicznymi. Wraz z rozwojem farmakologii eksperymentalnej i klinicznej uzyskano dane dotyczące różnej roli enancjomerów R i S wielu stosowanych w praktyce leków racemicznych w realizacji zarówno ich korzystnego, jak i niepożądanego działania. W związku z tym produkcja czystych izomerów optycznych stała się bardzo palącym problemem chemiczno-technologicznym, a kliniczne zastosowanie cząsteczek chiralnych proponuje się uznać za nowy kierunek w farmakoterapii. Nowego impulsu do rozwoju kierunku „chiralnego” w medycynie klinicznej dało opracowanie zaawansowanej technologii separacji stereoizomerów optycznych przez W. Nolesa, R. Noyori i B. Charplessa (Nagroda Nobla z chemii za 2001 rok).
Ustalono, że amlodypina jest również związkiem racemicznym i składa się z dwóch izomerów (S i R). Badanie amlodypiny wykazało, że wiązanie z receptorami dihydropirydyny jest stereoselektywne (ryc. 3), a wiązanie z izomerem S jest 1000 razy silniejsze niż z izomerem R. Stwierdzono, że to właśnie S-izomer amlodypiny ma działanie rozszerzające naczynia krwionośne, tj. ma większą aktywność farmakologiczną. Jest oczywiste, że zastosowanie czystego, lewoskrętnego, farmakologicznie czynnego S-izomeru amlodypiny zamiast mieszaniny racemicznej ma istotne zalety, ponieważ w takim przypadku można zmniejszyć dawkę i odpowiednio ryzyko wystąpienia działań niepożądanych. Okazało się także, że aktywna forma S różni się od nieaktywnej formy R dłuższym okresem półtrwania (49,6 godz. w porównaniu z 34,9 godz.). Jako czynnik predysponujący do większego bezpieczeństwa leczenia czystym izomerem S amlodypiny, uznaje się za istotną okoliczność fakt, że jego klirens podlega mniejszym indywidualnym zmianom niż klirens izomeru R.
Przeprowadzono szereg badań klinicznych w celu zbadania skuteczności klinicznej, bezpieczeństwa i tolerancji S(-)amlodypiny. Jednym z największych badań jest wieloośrodkowe badanie SESA (Safety and Efficacy of S-Amlodipine), którego celem była ocena skuteczności i tolerancji S(-)amlodypiny w leczeniu nadciśnienia pierwotnego. Do badania włączono 1859 pacjentów z nadciśnieniem tętniczym, których podzielono na 2 grupy otrzymujące S(-)amlodypinę w dawce 2,5 lub 5 mg/dobę. w ciągu 4 tygodni. W badaniu tym wykazano, że działanie przeciwnadciśnieniowe S(-)amlodypiny w dużej mierze zależy od dawki (ryc. 4). W ramach badania SESA analizowano skuteczność i bezpieczeństwo stosowania S(-)amlodypiny w leczeniu izolowanego nadciśnienia skurczowego (ISAH) – badanie MICRO-SESA-1. W bazie danych SESA zidentyfikowano 90 pacjentów ISAH w średnim wieku 54,6 ± 12,5 lat. Wszyscy pacjenci otrzymywali S(-)am-lodypinę w dawce 2,5–5 mg przez 4 tygodnie. S(-)amlodypina znacząco obniżała skurczowe ciśnienie krwi (SBP). Średni spadek SBP w porównaniu do wartości wyjściowych wyniósł 21,5±13,9 mmHg. Wskaźnik odpowiedzi na leczenie wyniósł 73,3%. U żadnego z pacjentów nie wystąpił obrzęk kończyn dolnych ani inne zdarzenia niepożądane. 82 z 90 pacjentów otrzymywało S(-)amlodypinę w dawce 2,5 mg raz na dobę, a tylko 8 pacjentów wymagało zwiększenia dawki do 5 mg. Zatem, S(-)amlodypina jest bezpiecznym i skutecznym lekiem stosowanym w leczeniu ISAH. Ponadto u pacjentów w podeszłym wieku w porównaniu z młodszymi zaobserwowano wyraźniejsze obniżenie SBP w porównaniu z poziomem wyjściowym. Dane te są szczególnie istotne, biorąc pod uwagę fakt, że u osób starszych cierpiących na nadciśnienie tętnicze dominuje ISAH (ponad 50%), a ryzyko powikłań sercowo-naczyniowych wzrasta istotnie wraz ze wzrostem częstości tętna. Dodatkową analizę w badaniu SESA przeprowadzono w celu określenia bezpieczeństwa i skuteczności S(-)amlodypiny w leczeniu nadciśnienia tętniczego łącznie u 339 pacjentów w podeszłym wieku (średnia wieku 70,4±5,7) – MICRO-SESA II. Po 4 tygodniach od rozpoczęcia przyjmowania S(-)amlodypiny w dawce 2,5-5 mg raz dziennie, średni spadek SBP wyniósł 37,8 ± 19,6, DBP - 17,8 ± 12,2 mm Hg. (P<0,001). Доля «ответчиков» составила 96,46%. У 33 пациентов с сопутствующим сахарным диабетом удалось добиться более выраженного снижения САД (41,1±21,4 мм рт.ст.; p<0,0001) и ДАД (24,1±18,8 мм рт.ст.; p<0,0001). Как хорошо известно, жесткий контроль над уровнем АД у пациентов с СД обеспечивает дополнительное значительное снижение риска сердечно-сосудистых осложнений. Таким образом, S(-)amlodypina jest bezpiecznym i skutecznym lekiem stosowanym w leczeniu nadciśnienia tętniczego u pacjentów w podeszłym wieku, w tym chorych na cukrzycę.
Należy zauważyć, że do badania SESA włączono 314 pacjentów, u których w czasie przyjmowania racemicznej amlodypiny wystąpiły obrzęki. Po zmianie na S(-)amlodypinę obrzęki utrzymywały się jedynie u 4 pacjentów, tj. w porównaniu z racemiczną amlodypiną stwierdzono zmniejszenie rozwoju obrzęków o 98,7% (ryc. 5). Takie same wyniki uzyskano w innym badaniu klinicznym, w którym zastąpienie racematu amlodypiny (5 mg/dzień) u 256 pacjentów S(-)amlodypiną (2,5 mg/dzień) spowodowało ustąpienie wcześniej wykrytych obrzęków u 252 (98,43%) ) pacjentów. Ten uderzający wpływ na obrzęki obwodowe jest związany z brakiem działania rozszerzającego naczynia S(-)amlodypiny na naczynia przedwłośniczkowe i jak wiadomo, to właśnie rozszerzenie naczyń przedwłośniczkowych bez odpowiedniego rozszerzenia naczyń zakapilarnych prowadzi do wzrostu ciśnienia hydrostatycznego wraz z pojawienie się obrzęków obwodowych. Częsty rozwój obrzęku przedgoleniowego na tle racemicznej amlodypiny jest również związany z tworzeniem się tlenku azotu pod wpływem R-amlodypiny, co wzmaga rozszerzenie naczyń przedwłośniczkowych.
Ustalono, że nadmierne rozszerzenie połączenia przedwłośniczkowo-tętniczego naczyń kończyn dolnych, spowodowane nadmiernym tworzeniem się NO, neutralizuje działanie ważnego mechanizmu fizjologicznego, który zapobiega rozwojowi obrzęków tkanek kończyn dolnych podczas ciało znajduje się w pozycji pionowej – tzw. odruch przedwłośniczkowy posturalny zwężający naczynia krwionośne.
Ogółem jedynie u 1,61% pacjentów wystąpiły działania niepożądane, które były łagodne i nie wymagały odstawienia leku. Zatem S(-)amlodypina w dawkach 2,5 mg i 5 mg jest skutecznym lekiem w leczeniu nadciśnienia tętniczego, którego dodatkową zaletą jest znacznie mniejsza liczba działań niepożądanych (głównie obrzęki kończyn dolnych). S(-)amlodypina była dobrze tolerowana przez pacjentów w podeszłym wieku i starczy; w tej grupie wiekowej nie było konieczności dostosowania dawki S(-)amlodypiny.
Rosja ma również doświadczenie w stosowaniu S(-)amlodypiny. Tak więc, w randomizowanym porównawczym badaniu klinicznym przeprowadzonym na podstawie Federalnej Instytucji Państwowego Centrum Badawczego Medycyny Prewencyjnej pod przewodnictwem pracownika akademickiego. RAMS, profesor R.G. Oganova potwierdzono przewagę S(-)amlodypiny w dawce 2,5 mg w porównaniu z lekiem oryginalnym zawierającym racemiczną amlodypinę w dawce 5 mg. Do badania włączono 36 pacjentów z umiarkowanym i łagodnym nadciśnieniem tętniczym, z czego jedna grupa otrzymywała 2,5 mg S(-)amlodypiny przez 8 tygodni, druga grupa (kontrolna) otrzymywała 5 mg racemicznej amlodypiny. Po 4 tygodniach terapii stwierdzono, że S(-)amlodypina w dawce 2,5 mg skuteczniej obniżała ciśnienie krwi niż racemiczna amlodypina w dawce 5 mg (ryc. 4), a po 8 tygodniach terapii hipotensyjne działanie S(-) Stwierdzono, że amlodypina w dawce 2,5 mg i racemiczna amlodypina w dawce 5 mg są porównywalne (ryc. 6). Odnotowano także większe bezpieczeństwo stosowania S(-)am-lo-di-pine.
Wykazano, że przyjmując 2,5 mg S(-)amlodypiny raz dziennie i 5 mg racemicznej amlodypiny we krwi, uzyskuje się takie samo maksymalne stężenie równowagi. S(-)amlodypina jest dobrze tolerowana przez pacjentów. Monoterapia S(-)amlodypiną nie powoduje aktywacji układu współczulno-nadnerczowego, nie stwierdzono wpływu na gospodarkę węglowodanową i lipidową (nie zmienia się poziom cukru i cholesterolu całkowitego). Nie stwierdzono wzrostu poziomu kreatyniny we krwi, co pozwala na przepisanie tego leku w leczeniu nadciśnienia u pacjentów z cukrzycą, dyslipidemią aterogenną i niewydolnością nerek. W porównaniu do racemicznej amlodypiny, S(-)amlodypina wykazuje po 4 tygodniach stosowania wyraźniejsze działanie przeciwnadciśnieniowe przy minimalnym ryzyku wystąpienia obrzęków obwodowych. To ostatnie jest niezwykle ważne, gdyż obrzęk przedgoleniowy jest najczęstszym działaniem niepożądanym amlodypiny, czasami zmuszającym pacjentów do zaprzestania jej stosowania. Na przykład w badaniu ASCOT-BPLA obrzęki obwodowe występowały prawie 4 razy częściej w grupie amlodypiny (racemicznej) w porównaniu z grupą atenololu (23% vs. 6%, p<0,0001), хотя не следует забывать, что к атенололу у большинства больных добавляли тиазидный диуретик. S(-)амлодипин метаболически нейтрален, благодаря хорошей переносимости обеспечивает высокую приверженность к лечению.
Pre-para-S(-)amlodypina jest zarejestrowana w Rosji przez firmę Actavis pod nazwą „Rdzeń EsCordi" „EsCordi Core” jest jedynym czystym lewoskrętnym izomerem amlodypiny w Rosji; Dostępny w dawkach 2,5 i 5 mg na tabletkę, jest wysoce skutecznym i bezpiecznym lekiem w leczeniu nadciśnienia tętniczego, którego dobra tolerancja jest kluczem do wysokiego przestrzegania zaleceń leczenia przez pacjenta.