उदर गुहा में पानी क्यों है? पेट के जलोदर: ऑन्कोलॉजी में उपचार, कारण, लक्षण, जलोदर
उदर गुहा में मुक्त द्रव का संचय एक सूजन प्रतिक्रिया, विभिन्न कारणों से लसीका के बिगड़ा हुआ बहिर्वाह और रक्त परिसंचरण के परिणामस्वरूप होता है। इस स्थिति को जलोदर (ड्रॉप्सी) कहा जाता है, इसके होने से मानव स्वास्थ्य पर गंभीर परिणाम हो सकते हैं।
पेरिटोनियम में जमा हुआ द्रव रोगजनक माइक्रोफ्लोरा के लिए एक आदर्श आवास है, जो पेरिटोनिटिस, हेपेटोरेनल सिंड्रोम, नाभि हर्निया, हेपेटिक एन्सेफैलोपैथी और अन्य समान रूप से खतरनाक विकृति का प्रेरक एजेंट है।
जलोदर का निदान करने के लिए, सबसे सुरक्षित और गैर-आक्रामक, लेकिन अत्यधिक सटीक तरीकों में से एक का उपयोग किया जाता है - अल्ट्रासाउंड तरंगों का उपयोग करके अनुसंधान। अल्ट्रासाउंड द्वारा पेट की गुहा में तरल पदार्थ की उपस्थिति का पता लगाना रोग प्रक्रिया के मौजूदा नैदानिक संकेतों के आधार पर उपस्थित चिकित्सक द्वारा निर्धारित अनुसार किया जाता है।
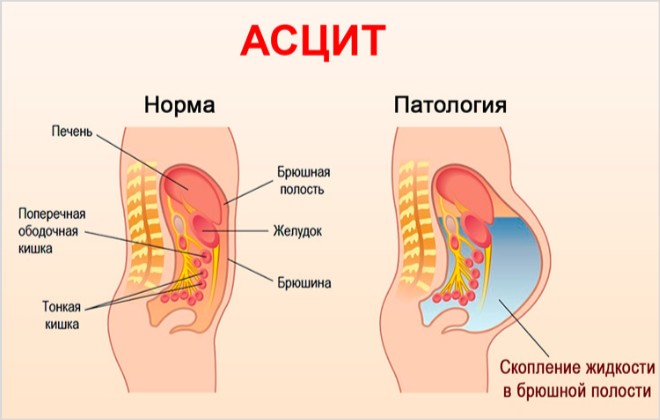
उदर गुहा एक अलग शारीरिक क्षेत्र है, जो पेरिटोनियम की आंत परतों की फिसलन को बेहतर बनाने के लिए लगातार नमी छोड़ता है। आम तौर पर, यह प्रवाह गतिशील रूप से अवशोषित होने में सक्षम होता है और इसके लिए सुविधाजनक क्षेत्रों में जमा नहीं होता है। अपने लेख में हम असामान्य द्रव संचय के कारणों, अल्ट्रासाउंड पर रोग संबंधी स्थिति का निदान और इसके इलाज के प्रभावी तरीकों के बारे में जानकारी प्रदान करना चाहते हैं।
उदर गुहा में मुक्त द्रव क्यों जमा होता है?
पैल्विक अंगों में विभिन्न प्रकार की रोग प्रक्रियाओं के परिणामस्वरूप जलोदर विकसित होता है। प्रारंभ में, संचित ट्रांसयूडेट प्रकृति में भड़काऊ नहीं है; इसकी मात्रा 30 मिलीलीटर से 10-12 लीटर तक हो सकती है। इसके विकास का सबसे आम कारण प्रोटीन के स्राव का उल्लंघन है, जो लसीका और परिसंचारी रक्त का संचालन करने वाले ऊतकों और मार्गों की अभेद्यता सुनिश्चित करता है।
यह स्थिति जन्मजात विसंगतियों या शरीर में विकास के कारण हो सकती है:
- यकृत सिरोसिस;
- क्रोनिक हृदय या गुर्दे की विफलता;
- पोर्टल हायपरटेंशन;
- प्रोटीन भुखमरी;
- लिम्फोस्टेसिस;
- पेरिटोनियम के तपेदिक या घातक घाव;
- मधुमेह मेलेटस;
- प्रणालीगत ल्यूपस एरिथेमेटोसस।
ड्रॉप्सी अक्सर तब विकसित होती है जब स्तन ग्रंथियों, अंडाशय, पाचन अंगों, फुस्फुस का आवरण और पेरिटोनियम की सीरस झिल्ली में ट्यूमर जैसी संरचनाएं बन जाती हैं। इसके अलावा, पश्चात की अवधि की जटिलताओं, स्यूडोमाइक्सोमा पेरिटोनी (बलगम का एक संचय जो समय के साथ पुनर्गठित होता है), अमाइलॉइड डिस्ट्रोफी (प्रोटीन चयापचय के विकार), हाइपोथायरायड कोमा (माइक्सेडेमा) के कारण मुक्त द्रव जमा हो सकता है।
जलोदर गठन का तंत्र मुख्य लसीका नलिकाओं, रक्त वाहिकाओं और अंग के ऊतकों से पेट की गुहा में तरल पदार्थ का रिसाव है
जलोदर के लक्षण
इस स्थिति के विकास के प्रारंभिक चरण में, रोगियों को कोई शिकायत नहीं होती है; मुक्त द्रव के संचय का पता केवल अल्ट्रासाउंड का उपयोग करके लगाया जा सकता है। दृश्यमान लक्षण तब प्रकट होते हैं जब ट्रांसयूडेट की मात्रा डेढ़ लीटर से अधिक हो जाती है, व्यक्ति को महसूस होता है:
- उदर क्षेत्र और शरीर के वजन में वृद्धि;
- सामान्य स्वास्थ्य में गिरावट;
- उदर गुहा में परिपूर्णता की भावना;
- निचले छोरों और अंडकोश के ऊतकों की सूजन (पुरुषों में);
- डकार आना;
- पेट में जलन;
- जी मिचलाना;
- सांस लेने में दिक्क्त;
- पेट फूलना;
- तचीकार्डिया;
- नाभि नोड का फलाव;
- पेट में बेचैनी और दर्द;
- मल और मूत्र संबंधी विकार.
जब पेरिटोनियम में बड़ी मात्रा में प्रवाह जमा हो जाता है, तो एक व्यक्ति तरल पदार्थ के विशिष्ट छींटे सुन सकता है और एक लहर महसूस कर सकता है।
यदि पेट की गुहा की अल्ट्रासाउंड जांच से मौजूदा अतिरिक्त नमी का पता चलता है, तो उपस्थित चिकित्सक को रोग संबंधी स्थिति का मूल कारण सटीक रूप से निर्धारित करना चाहिए। जलोदर के उपचार के लिए संचित ट्रांसुडेट को पंप करना कोई प्रभावी तरीका नहीं है।
अल्ट्रासाउंड की तैयारी और उसकी प्रगति
इस अध्ययन में कोई मतभेद या प्रतिबंध नहीं है; आपातकालीन मामलों में यह रोगी की पूर्व तैयारी के बिना किया जाता है। नियोजित प्रक्रिया के लिए अंगों में रोग संबंधी परिवर्तनों के बेहतर दृश्य की आवश्यकता होती है। रोगी को अध्ययन से 3 दिन पहले आहार से उन खाद्य पदार्थों को बाहर करने की सलाह दी जाती है जिनमें बड़ी मात्रा में फाइबर होता है और गैस गठन में वृद्धि होती है।
अध्ययन की पूर्व संध्या पर, एक रेचक पीएं या सफाई एनीमा करें। अल्ट्रासाउंड के दिन आंतों में गैसों के संचय को कम करने के लिए, आपको मेज़िम या सक्रिय चारकोल लेने की आवश्यकता है। अल्ट्रासाउंड डायग्नोस्टिक्स के आधुनिक तरीके पेट की गुहा में मुक्त तरल पदार्थ के संचय के सबसे संभावित क्षेत्रों को निर्धारित करना संभव बनाते हैं।
इसीलिए योग्य विशेषज्ञ निम्नलिखित शारीरिक क्षेत्रों का निरीक्षण करते हैं:
- पेरिटोनियम की ऊपरी "मंजिल", जो डायाफ्राम के नीचे स्थित है। विशेष नैदानिक महत्व में यकृत के नीचे स्थित रिक्त स्थान हैं और छोटी आंत के मुख्य भाग - बृहदान्त्र के आरोही और अवरोही भागों द्वारा गठित होते हैं। आम तौर पर, तथाकथित पार्श्व नहरें मौजूद नहीं होती हैं - पेरिटोनियम आंत से कसकर जुड़ा होता है।
- छोटी श्रोणि, जिसमें रोग प्रक्रियाओं के विकास के साथ, पार्श्व नहरों से बहता हुआ प्रवाह जमा हो सकता है।
किसी भी कारण से पेरिटोनियम में जमा नमी की भौतिक विशेषताएं अल्ट्रासाउंड तरंग को प्रतिबिंबित करने की अनुमति नहीं देती हैं, यह घटना निदान प्रक्रिया को यथासंभव जानकारीपूर्ण बनाती है; अध्ययन किए गए संरचनात्मक स्थानों में प्रवाह की उपस्थिति डिवाइस मॉनीटर पर एक अंधेरे गतिशील फोकस बनाती है। यदि कोई मुक्त तरल पदार्थ नहीं है, तो निदान 5 मिनट से अधिक नहीं रहता है।

अतिरिक्त नमी का पता लगाने के लिए, अल्ट्रासाउंड डिवाइस सेंसर को रोगी के शरीर के दोनों तरफ पेट के नीचे पूर्वकाल और मध्य अक्षीय रेखाओं के साथ ले जाया जाता है।
यदि ट्रांसुडेट का पता लगाना संभव नहीं है, तो इसकी उपस्थिति अप्रत्यक्ष संकेतों द्वारा इंगित की जा सकती है:
- बृहदान्त्र छोरों का विस्थापन;
- पर्कशन (टैपिंग) के दौरान ध्वनि में परिवर्तन - पेरिटोनियम के ऊपरी हिस्सों में टाम्पैनिक, निचले हिस्सों में सुस्त।
अल्ट्रासाउंड द्वारा पेट के हाइड्रोप्स के प्रकार
रोगों का अंतर्राष्ट्रीय वर्गीकरण जलोदर को एक अलग बीमारी के रूप में पहचान नहीं करता है - यह स्थिति अन्य रोग प्रक्रियाओं के अंतिम चरणों की जटिलता है। नैदानिक लक्षणों की गंभीरता के आधार पर, जलोदर के निम्नलिखित रूपों को प्रतिष्ठित किया जाता है:
- प्रारंभिक - पेट के अंदर जमा पानी की मात्रा 1.5 लीटर तक पहुंच जाती है;
- मध्यम मात्रा में तरल के साथ- पैरों की सूजन से प्रकट, छाती के आकार में उल्लेखनीय वृद्धि, सांस की तकलीफ, दिल की धड़कन, कब्ज, पेट में भारीपन की भावना;
- बड़े पैमाने पर (पांच लीटर से अधिक एक्सयूडेट मात्रा) - पेट की गुहा की दीवारों में तनाव, हृदय और श्वसन प्रणाली की अपर्याप्तता के विकास और ट्रांसयूडेट के संक्रमण की विशेषता वाली एक खतरनाक स्थिति।
जब बैक्टीरियोलॉजिकल रूप से मुक्त द्रव की गुणवत्ता का आकलन किया जाता है, जो विशेष प्रयोगशाला स्थितियों के तहत किया जाता है, तो बाँझ (रोगजनक सूक्ष्मजीवों की अनुपस्थिति) और संक्रमित (रोगजनक रोगाणुओं की उपस्थिति) ड्रॉप्सी के बीच अंतर किया जाता है।
नैदानिक भविष्यवाणियों के अनुसार, जलोदर है, जो दवा चिकित्सा के लिए उत्तरदायी है, और एक स्थिर रोग स्थिति (इसकी पुनरावृत्ति या उपचार के लिए उत्तरदायी नहीं) है।
अल्ट्रासाउंड द्वारा विकृति की पुष्टि होने के बाद क्या किया जाता है?
उपचार का कोर्स इस बात पर निर्भर करता है कि किस बीमारी के कारण पेरिटोनियम में अतिरिक्त नमी जमा हो गई है। रोग प्रक्रिया का सटीक निदान करने के लिए, चिकित्सक रोगी की व्यापक जांच करते हैं, जिसमें शामिल हैं:
- जैव रासायनिक और सामान्य नैदानिक रक्त और मूत्र परीक्षण;
- कैंसर मार्करों और इलेक्ट्रोलाइट चयापचय के संकेतकों का अध्ययन;
- छाती और पेट की गुहाओं की सादा रेडियोग्राफी;
- कोगुलोग्राम - जमावट प्रणाली के मापदंडों का आकलन;
- जहाजों की एंजियोग्राफी, जो उनकी स्थिति का आकलन करने की अनुमति देती है;
- उदर गुहा का एमआरआई या सीटी स्कैन;
- हेपेटोससिंटिग्राफी गामा कैमरे का उपयोग करके यकृत का अध्ययन करने की एक आधुनिक तकनीक है, जो अंग के दृश्य की अनुमति देती है;
- जलोदर द्रव के चिकित्सीय पंचर के साथ डायग्नोस्टिक लैप्रोस्कोपी।

उदर गुहा से ट्रांसुडेट को बाहर निकालने के लिए, चिकित्सीय लैपरोसेन्टेसिस की विधि का उपयोग किया जाता है - पेट की पूर्वकाल की दीवार में एक पंचर बनाया जाता है, जिसके माध्यम से अतिरिक्त तरल पदार्थ निकाल दिया जाता है।
लिवर सिरोसिस के रोगियों में, इंट्राहेपेटिक पोर्टोसिस्टमिक शंटिंग की सिफारिश की जाती है, जिसकी तकनीक में कॉलर और हेपेटिक नसों के बीच एक कृत्रिम संबंध बनाने के लिए एक धातु जाल स्टेंट लगाना शामिल है। बीमारी के गंभीर मामलों में अंग प्रत्यारोपण आवश्यक है।
उपरोक्त जानकारी के निष्कर्ष में, मैं एक बार फिर इस बात पर जोर देना चाहूंगा कि उदर गुहा में मुक्त द्रव का संचय अंतर्निहित बीमारी के जटिल पाठ्यक्रम की प्रतिकूल अभिव्यक्ति माना जाता है। जलोदर के विकास से हृदय और प्लीहा की कार्यात्मक गतिविधि में व्यवधान, आंतरिक रक्तस्राव, पेरिटोनिटिस और मस्तिष्क शोफ हो सकता है।
बड़े पैमाने पर पेट में हाइड्रोप्स के रोगियों की मृत्यु दर 50% तक पहुँच जाती है। इस रोग संबंधी स्थिति की घटना को रोकने के उपायों में संक्रामक और सूजन प्रक्रियाओं का समय पर उपचार, उचित पोषण, शराब से परहेज, मध्यम व्यायाम, चिकित्सा विशेषज्ञों की निवारक जांच और उनकी सिफारिशों का सख्ती से कार्यान्वयन शामिल है।
पेट में पानी एक खतरनाक लक्षण है जिसका निदान डॉक्टर अल्ट्रासाउंड पर करते हैं। यदि रोगी को पेट की गुहा में वृद्धि दिखाई देती है तो ऐसी जांच कराने की सिफारिश की जाती है। ऐसी शिकायत पर किसी विशेषज्ञ का ध्यान नहीं जाना चाहिए, क्योंकि उन्नत नैदानिक चित्रों के साथ ऑन्कोलॉजिकल रोग घातक परिणाम के साथ बढ़ता है।
जलोदर क्या है
यह एक खतरनाक निदान है, जो पेट की गुहा में द्रव के बढ़ते संचय की विशेषता है। शरीर के अन्य महत्वपूर्ण अंग, जैसे फेफड़े और हृदय, जलोदर से प्रभावित हो सकते हैं। समस्या प्रकृति में सूजन वाली नहीं है। पेरिटोनियल क्षेत्र में जमा द्रव की मात्रा 15-20 लीटर तक पहुंच सकती है। इस बीमारी को लोकप्रिय रूप से "फ्रॉग बेली" कहा जाता है और इसमें घातक होने का खतरा होता है। सभी नैदानिक चित्रों में से 75% के लिए, यह प्रगतिशील सिरोसिस की जटिलता है, और उपचार का मुख्य लक्ष्य खतरनाक लक्षणों को दबाना और छूट की अवधि को बढ़ाना है।
उदर गुहा में द्रव क्यों जमा हो जाता है?
पेरिटोनियम, जो पेट की गुहा की दीवारों को रेखाबद्ध करता है, थोड़ी मात्रा में तरल पदार्थ स्रावित करता है, जो रासायनिक संरचना में रक्त प्लाज्मा के समान होता है। आंतरिक अंगों के सामान्य कामकाज के लिए यह आवश्यक है, अन्यथा वे आपस में चिपक जाएंगे। तरल पूरे दिन अवशोषित और जारी होता है, लेकिन रोग संबंधी कारकों के प्रभाव में यह प्राकृतिक प्रक्रिया बाधित हो सकती है। असंतुलन के साथ, अंतर-पेट का दबाव बढ़ जाता है और पेट का आकार बढ़ जाता है। जटिल चिकित्सा के बाद तत्काल निदान आवश्यक है।
कारण
यह रोग लीवर सिरोसिस और उससे भी अधिक की जटिलता है। यह शरीर में धीरे-धीरे बढ़ता है; पहले तो यह किसी भी तरह से प्रकट नहीं होता है। पेट के जलोदर का सफलतापूर्वक इलाज करना कठिन है। हालाँकि, उपचार तब होता है जब मुख्य रोगजनक कारक समाप्त हो जाता है। जलोदर रोग के कारण अप्रत्याशित हैं, उनमें से सबसे आम नीचे प्रस्तुत किए गए हैं। यह:
- दिल की धड़कन रुकना;
- प्राणघातक सूजन;
- यकृत के पोर्टल शिरा का बिगड़ा हुआ दबाव;
- उदर तपेदिक;
- मेसोथेलियोमा, स्यूडोमाइक्सोमा का विकास;
- अंतःस्रावी तंत्र का विघटन;
- महिलाओं में रोग (स्त्री रोग विज्ञान के क्षेत्र से)।
नवजात शिशुओं में हाइड्रोसील क्यों होता है?
पेट का जलोदर किसी भी उम्र में बढ़ सकता है, और इस विशिष्ट बीमारी वाले शिशु कोई अपवाद नहीं हैं। प्रसवपूर्व अवधि के दौरान रोग प्रक्रिया बिगड़ जाती है और यकृत समारोह के जन्मजात विकार की विशेषता होती है। यह रोग इतनी कम उम्र में गर्भवती महिला के संक्रामक रोगों के कारण होता है। इनमें निम्नलिखित निदान शामिल हैं:
- गर्भावस्था में रूबेला;
- उपदंश;
- टोक्सोप्लाज्मोसिस;
- लिस्टेरियोसिस;
- हेपेटाइटिस;
- दाद;
- खसरा.
जोखिम समूह में वे नवजात शिशु शामिल हैं जिनकी माताओं ने गर्भावस्था के दौरान मादक पदार्थों, दवाओं, मादक पेय पदार्थों और रासायनिक अभिकर्मकों का दुरुपयोग किया था। इसके अलावा, गर्भावस्था के दौरान रक्त आधान, मोटापा और टाइप 2 मधुमेह के मामले में जलोदर बढ़ता है। बच्चे के जीवन के पहले दिनों से ही पेट में जलोदर विकसित होने से रोकने के लिए, एक गर्भवती महिला को स्थायी मेकअप या टैटू बनवाने की सलाह नहीं दी जाती है।

उदर गुहा में द्रव का संचय कैसे प्रकट होता है?
पेरिटोनियल जलोदर का मुख्य लक्षण पेट की गुहा में मुक्त तरल पदार्थ है जो इकट्ठा होता है और स्वाभाविक रूप से उत्सर्जित नहीं होता है। रोग का यह संकेत पेट की गुहा के आकार में वृद्धि को भड़काता है, और समय के साथ यह प्रक्रिया बढ़ती ही जाती है। सबसे पहले, रोगी को उपस्थिति में विशिष्ट परिवर्तन दिखाई नहीं देते हैं, लेकिन फिर वह अपने पेट को तनाव और आराम नहीं दे पाता है। जलोदर के अतिरिक्त लक्षण इस प्रकार हैं:
- पेट में दर्द;
- अपच के लक्षण;
- भार बढ़ना;
- चलते समय सांस की तकलीफ;
- बड़ा पेट;
- नाराज़गी, डकार;
- उतार-चढ़ाव;
- सामान्य असुविधा की स्थिति;
- अंगों की सूजन बढ़ जाना।
निदान
उदर गुहा के दृश्य परीक्षण और स्पर्शन का उपयोग करके जलोदर का निर्धारण करना बहुत समस्याग्रस्त है। चिकित्सीय इतिहास डेटा एकत्र करने के लिए लक्षणों का विवरण आवश्यक है, लेकिन किसी विशेषज्ञ द्वारा की गई ऐसी क्रियाएं अंतिम निदान करने के लिए पर्याप्त नहीं हैं। नैदानिक परीक्षा से गुजरना, ट्रांसुडेट के फॉसी की कल्पना करना, रोग प्रक्रिया की प्रकृति और चरण का निर्धारण करना आवश्यक है। निदान में निम्नलिखित विधियाँ शामिल हैं:
- अल्ट्रासाउंड. पोर्टल शिरा के प्रणालीगत रक्त प्रवाह, लीवर सिरोसिस और पेरिटोनियल ट्यूमर की उपस्थिति का मूल्यांकन करने में मदद करता है। विधि गैर-आक्रामक, दर्द रहित है, लेकिन जलोदर के प्रारंभिक चरण में यह बहुत जानकारीपूर्ण नहीं है।
- रेडियोग्राफी। यह निदान पद्धति जलोदर के फॉसी की कल्पना करती है, द्रव की मात्रा और उदर गुहा की सीमाओं को निर्धारित करती है। स्क्रीन पर आप लीवर सिरोसिस और तपेदिक देख सकते हैं, जो हृदय विफलता का संकेत देता है।
- लैपरोसेन्टेसिस। एक आक्रामक विधि जिसमें प्रयोगशाला में जलोदर द्रव का संग्रह और आगे का अध्ययन शामिल है। इसके अतिरिक्त, रोग प्रक्रिया के एटियलजि की पहचान करने के लिए एक लीवर बायोप्सी (पंचर) किया जाता है।
- सीटी और एमआरआई. दोनों विधियां असामान्य द्रव प्रवाह को सटीक रूप से निर्धारित करती हैं, और पेट की गुहा के दुर्गम भागों में विकृति का निदान करती हैं। लैपरोसेन्टेसिस जटिल निदान का पूरक है।
- एंजियोग्राफी। यह एक प्रकार की रेडियोग्राफी है जहां रोग प्रक्रिया की एटियलजि निर्धारित करने के लिए एक कंट्रास्ट एजेंट को वाहिकाओं में इंजेक्ट किया जाता है। यह विधि शुरुआती चरण में भी सिरोसिस का पता लगा सकती है।

जलोदर का इलाज कैसे करें
रेडियोग्राफी और एंजियोग्राफी करने के बाद, डॉक्टर पूर्वानुमान लगा सकता है और एक प्रभावी उपचार आहार निर्धारित कर सकता है। समस्या का दृष्टिकोण व्यापक है, और उन्नत नैदानिक स्थितियों के लिए ऑन्कोलॉजी, लैपरोसेन्टेसिस को हटाने के लिए सर्जरी को बाहर नहीं किया जाता है। यह सब संकेतों और लक्षणों, किए गए निदान और किसी विशेषज्ञ की सिफारिशों पर निर्भर करता है। सबसे पहले, डॉक्टर रूढ़िवादी तरीके से पैथोलॉजी के स्रोत को हटाने की कोशिश करते हैं, लेकिन अगर पेट की गुहा में तरल पदार्थ जमा होता रहता है, तो सर्जरी निश्चित रूप से संभव नहीं है। अन्यथा, ऑन्कोलॉजी केवल प्रगति करेगी।
उदर जलोदर का चिकित्सीय उपचार कैसे किया जाता है?
जलोदर के लिए दवा चिकित्सा का मुख्य लक्ष्य गैर-आक्रामक विधि का उपयोग करके पेट की गुहा में द्रव संचय को दूर करना है। प्रारंभिक चरण में उपचार उचित होता है, जब पेरिटोनियम अभी तक पूरी तरह से ट्रांसयूडेट से भरा नहीं होता है। जलोदर के लिए, डॉक्टर मूत्रवर्धक और कैल्शियम की खुराक लेने की सलाह देते हैं। पहले मामले में, हम वेरोशपिरोन, डायकार्ब, लासिक्स, टॉरसेमाइड जैसी दवाओं के बारे में बात कर रहे हैं, जिन्हें लेने के बाद पेट की गुहा में पानी गायब हो जाता है। दूसरे में - कैल्शियम की गोलियाँ, पैनांगिन और एस्पार्कम। इसके अतिरिक्त, मल्टीविटामिन कॉम्प्लेक्स लेने की सलाह दी जाती है।
शल्य चिकित्सा पद्धतियों का उपयोग करके पेट से तरल पदार्थ कैसे निकालें
यदि जलोदर का निदान उन्नत चरण में किया जाता है, तो ट्रांसयूडेट को बाहर निकालने के लिए सर्जरी से बचा नहीं जा सकता है। इस तरह, आप अस्थायी रूप से एक बड़े पेट को हटा सकते हैं, लेकिन यदि आप बीमारी के कारण को खत्म नहीं करते हैं, तो इसके लक्षण बहुत जल्द आपको फिर से अपनी याद दिला देंगे। यह समझना महत्वपूर्ण है कि हम ऑन्कोलॉजी के बारे में बात कर रहे हैं, और सर्जरी को टाला नहीं जा सकता है। जलोदर के लिए सर्जिकल हस्तक्षेप में निम्नलिखित चरण शामिल हैं।
जलोदर (पेट की सूजन) एक ऐसी स्थिति है जो पेट की गुहा (25 मिलीलीटर से अधिक) में मुक्त तरल पदार्थ के संचय की विशेषता है, जो या तो सूजन (एक्सयूडेट) या गैर-भड़काऊ (ट्रांसयूडेट) हो सकती है। यह रोग पेट की परिधि में वृद्धि, सांस लेने में कठिनाई, पेरिटोनियम में दर्द, भारीपन और फैलाव की भावना से प्रकट होता है।
अधिकतर (80% मामलों में) जलोदर यकृत सिरोसिस की पृष्ठभूमि पर होता है, जो विघटन के अंतिम चरण तक पहुंच गया है। इस चरण की विशेषता यकृत संसाधनों की कमी, यकृत और पेट के परिसंचरण में गंभीर गड़बड़ी, यानी द्रव के संचय के लिए अनुकूल परिस्थितियों का उद्भव है।
यह क्या है?
जलोदर पेट की गुहा में तरल पदार्थ का संचय है, जो पेट के प्रगतिशील विस्तार और रोगी के वजन में वृद्धि के साथ होता है। यह द्रव आमतौर पर प्रकृति में गैर-भड़काऊ होता है, यानी यह ट्रांसयूडेट होता है। इसकी मात्रा काफी भिन्न हो सकती है - कई सौ मिलीलीटर से लेकर 15-20 लीटर तक।
कारण
जलोदर रोग के कारण अप्रत्याशित हैं, उनमें से सबसे आम नीचे प्रस्तुत किए गए हैं। यह:
- घातक नवोप्लाज्म और मेटास्टेस;
- यकृत सिरोसिस और पोर्टल प्रणाली में रक्तचाप में वृद्धि;
- घनास्त्रता (यकृत, अवर वेना कावा और पोर्टल शिराओं का संकुचन);
- तीव्र और जीर्ण सूजन संबंधी गुर्दे की बीमारियाँ;
- नेफ्रोटिक सिंड्रोम (मूत्र में प्रोटीन उत्सर्जित होने लगता है);
- क्रोनिक रीनल फेल्योर;
- हृदय की सीरस झिल्ली का सूजन संबंधी घाव;
- तीव्र और जीर्ण हृदय विफलता;
- कुछ संक्रामक और सूजन संबंधी आंत्र रोग, जिनमें दस्त और प्रोटीन की हानि देखी जाती है;
- अग्न्याशय की सूजन;
- तपेदिक;
- स्यूडोमाइक्सोमा (बलगम संचय);
- anasrka.
यह रोग लीवर सिरोसिस और उससे भी अधिक की जटिलता है। यह शरीर में धीरे-धीरे बढ़ता है; पहले तो यह किसी भी तरह से प्रकट नहीं होता है। पेट के जलोदर का सफलतापूर्वक इलाज करना कठिन है। हालाँकि, उपचार तब होता है जब मुख्य रोगजनक कारक समाप्त हो जाता है।

जलोदर के लक्षण
कैंसर के अधिकांश रोगियों में पेट के जलोदर का निर्माण धीरे-धीरे, कई हफ्तों या महीनों में होता है। इसलिए, इस विकट जटिलता के पहले लक्षणों पर ध्यान नहीं दिया जाता है।
चिकित्सकीय रूप से, पेट की गुहा में पर्याप्त मात्रा में तरल पदार्थ जमा होने के बाद जलोदर स्वयं प्रकट होना शुरू हो जाता है, यह जटिलता स्वयं प्रकट होती है:
- पेट में भरापन महसूस होना।
- विभिन्न प्रकृति और अवधि का पेट दर्द।
- डकार और सीने में जलन।
- जी मिचलाना।
आप दृष्टिगत रूप से धीरे-धीरे बढ़ते हुए पेट पर ध्यान दे सकते हैं; ऊर्ध्वाधर स्थिति में यह नीचे की ओर लटका रहता है, और क्षैतिज स्थिति में यह किनारों तक फैल जाता है। पेट की दीवार की त्वचा को खींचने से आप रक्त वाहिकाओं के नेटवर्क और उभरी हुई नाभि को देख सकते हैं।
छाती पर दबाव पड़ने से सांस लेने में तकलीफ होती है और हृदय की कार्यप्रणाली अनियमित हो जाती है। जलोदर के साथ, किसी व्यक्ति के लिए झुकना, जूते बांधना या पतलून पहनना मुश्किल होता है।
जलोदर कैसा दिखता है: फोटो
नीचे दी गई तस्वीर दिखाती है कि यह बीमारी मनुष्यों में कैसे प्रकट होती है।

चरणों
संचित स्राव की मात्रा के आधार पर, जलोदर के तीन चरण प्रतिष्ठित हैं:
निदान
पेट के हाइड्रोसील का निदान एक डॉक्टर द्वारा विशेष उपकरणों के उपयोग के बिना भी किया जा सकता है - यह रोगी के पेट की गुहा को थपथपाने के लिए पर्याप्त है। यदि, टटोलने पर, डॉक्टर पेट में किनारे पर सुस्ती का पता लगाता है, जबकि बीच में टाइम्पेनाइटिस पाया जाता है, तो रोगी को जलोदर है।
अधिक गहन निदान करने के लिए, पेरिटोनियल गुहा में एक अल्ट्रासाउंड करना, यकृत की जांच करना और पेरिटोनियम (पैरासेन्टेसिस) का एक पंचर करना भी आवश्यक है। विश्लेषण के लिए तरल पदार्थ लेने से हमें बीमारी के चरण की पहचान करने और उसका उपचार निर्धारित करने की अनुमति मिलती है। रोग के कारणों को निर्धारित करने के लिए पैरासेन्टेसिस किया जाता है। सांस लेने में कठिनाई या दर्द होने पर पैरासेन्टेसिस भी किया जा सकता है।
उपरोक्त निदान विधियों के अलावा, रोगी को मूत्र और रक्त परीक्षण के साथ-साथ प्रतिरक्षाविज्ञानी अध्ययन से भी गुजरना होगा। अतिरिक्त विश्लेषण और परीक्षण निर्धारित करने की संभावना इस बात पर निर्भर करती है कि प्राप्त परीक्षण डॉक्टर को कितनी जानकारी प्रदान करते हैं।
उदर जलोदर का उपचार
पेट के जलोदर, जो कैंसर की जटिलता के रूप में विकसित होता है, का इलाज अंतर्निहित बीमारी के साथ किया जाना चाहिए।
- इसके गठन के पहले दो हफ्तों में अतिरिक्त तरल पदार्थ को खत्म करना शुरू करना भी महत्वपूर्ण है, क्योंकि चिकित्सा में देरी से कई जटिलताओं का विकास होता है। अतिरिक्त तरल पदार्थ को पंचर करके और पंप करके बाहर निकाला जा सकता है - लैपरोसेन्टेसिस, मूत्रवर्धक लेने से।
- एक विशेष आहार का पालन करने से अंतर-पेट के दबाव को कम करने में मदद मिलेगी और अत्यधिक एक्सयूडेट के आगे उत्पादन की संभावना कम हो जाएगी।
कीमोथेरेपी केवल तभी प्रभावी होती है जब जलोदर आंतों के कैंसर के कारण होता है। पेट, अंडाशय और गर्भाशय के कैंसर के लिए, कीमोथेरेपी का उपयोग कोई महत्वपूर्ण सकारात्मक परिणाम नहीं देता है।

औषध उपचार
मुख्य दवाएं जो शरीर से अतिरिक्त तरल पदार्थ को निकालने में मदद करती हैं वे मूत्रवर्धक हैं। उनके सेवन के लिए धन्यवाद, पेट की गुहा से रक्तप्रवाह में अतिरिक्त तरल पदार्थ के संक्रमण को प्राप्त करना संभव है, जो जलोदर के लक्षणों को कम करने में मदद करता है।
- शुरुआत में, साइड इफेक्ट के जोखिम को कम करने के लिए रोगियों को मूत्रवर्धक की सबसे छोटी खुराक निर्धारित की जाती है। मूत्रवर्धक के साथ उपचार का एक महत्वपूर्ण सिद्धांत मूत्राधिक्य में धीमी वृद्धि है, जिससे पोटेशियम और अन्य महत्वपूर्ण चयापचयों का महत्वपूर्ण नुकसान नहीं होगा। सबसे अधिक अनुशंसित दवाएं एल्डैक्टोन, वेरोशपिरोन, ट्रायमटेरिन और एमिलोराइड हैं। समानांतर में, पोटेशियम की खुराक निर्धारित की जाती है। उसी समय, हेपेटोप्रोटेक्टर्स को उपचार आहार में पेश किया जाता है।
- उसी समय, डॉक्टर दैनिक आधार पर रोगी के मूत्राधिक्य की निगरानी करते हैं और, यदि उपचार अप्रभावी होता है, तो दवाओं की खुराक बढ़ा देते हैं या उन्हें मजबूत दवाओं से बदल देते हैं, उदाहरण के लिए, ट्रायमपुर या डाइक्लोरोथियाज़ाइड।
मूत्रवर्धक के अलावा, रोगियों को रक्त वाहिकाओं (विटामिन सी, विटामिन पी, डायोसमिन) की दीवारों को मजबूत करने के उद्देश्य से दवाएं दी जाती हैं, ऐसी दवाएं जो तरल पदार्थ को संवहनी बिस्तर (रेओपोलिग्लुसीन) छोड़ने से रोकती हैं। प्रोटीन की तैयारी की शुरूआत से यकृत कोशिकाओं के चयापचय में सुधार होता है। अक्सर, इस उद्देश्य के लिए 20% सांद्रता में केंद्रित प्लाज्मा या एल्ब्यूमिन समाधान का उपयोग किया जाता है।
यदि जलोदर प्रकृति में जीवाणु है तो जीवाणुरोधी दवाएं निर्धारित की जाती हैं।
उदर लैपरोसेन्टेसिस
जलोदर के लिए, उदर लैपरोसेन्टेसिस एक शल्य प्रक्रिया है जिसमें पंचर द्वारा उदर गुहा से तरल पदार्थ निकाला जाता है। आपको एक बार में 4 लीटर से अधिक मल बाहर नहीं निकालना चाहिए, क्योंकि इससे पतन के विकास का खतरा होता है।
जितनी अधिक बार जलोदर के लिए पंचर किया जाता है, पेरिटोनियल सूजन विकसित होने का जोखिम उतना ही अधिक होता है। इसके अलावा, प्रक्रिया से आसंजन और जटिलताओं के गठन की संभावना बढ़ जाती है। इसलिए, बड़े पैमाने पर जलोदर के लिए, कैथेटर स्थापित करना बेहतर होता है।
लैपरोसेन्टेसिस के संकेत तनावपूर्ण और दुर्दम्य जलोदर हैं। तरल को कैथेटर का उपयोग करके बाहर निकाला जा सकता है, या पेट की गुहा में ट्रोकार स्थापित होने के बाद यह पहले से तैयार कंटेनर में स्वतंत्र रूप से प्रवाहित होता है।

पेरिटोनियोवेनस शंट (लेविन शंट)
कभी-कभी दुर्दम्य जलोदर का इलाज करने के लिए उपयोग किया जाता है, अर्थात। जो दवा चिकित्सा पर प्रतिक्रिया नहीं करता है और पंचर के बाद जल्दी वापस आ जाता है। ऑपरेशन में पेट की गुहा से सामान्य रक्तप्रवाह प्रणाली में तरल पदार्थ के निरंतर प्रवाह के माध्यम से परिसंचारी रक्त की मात्रा को बढ़ाना शामिल है।
लेविन शंट एक लंबी प्लास्टिक ट्यूब होती है जिसे पेट की गुहा में डाला जाता है, जो पेल्विक फ्लोर तक पहुंचती है। इसके बाद, शंट एक वाल्व और एक सिलिकॉन ट्यूब से जुड़ा होता है, जो आंतरिक गले और बेहतर वेना कावा के बाद के कनेक्शन के लिए गर्दन क्षेत्र में चमड़े के नीचे से गुजरता है। वाल्व डायाफ्राम के परिणामी विस्थापन बल और इंट्रा-पेट के दबाव में वृद्धि की मदद से खुलता है। इस प्रकार, बेहतर वेना कावा में द्रव का निर्बाध प्रवाह होता है।

आहार
यह तरल पदार्थ के सेवन को कम करने के साथ-साथ नमक को भी कम करता है, क्योंकि यह शरीर में तरल पदार्थ को बनाए रखता है। डॉक्टर एविसेना आहार की सलाह देते हैं। जलोदर के लिए इस तरह के आहार में वसायुक्त खाद्य पदार्थों से लगभग पूर्ण परहेज, बड़ी मात्रा में नट्स खाना और सूखे फलों के पक्ष में ताजे फलों का त्याग शामिल है।
इसके अलावा, तरल भोजन (बोर्स्ट, सूप) को अजवाइन, अजमोद, सौंफ के रूप में एडिटिव्स वाले शोरबा से बदला जाना चाहिए। जलोदर के लिए आहार यह नियंत्रित नहीं करता है कि रोगी को कितना मांस खाना चाहिए, लेकिन सभी मांस दुबले प्रकार (चिकन, टर्की, खरगोश) का होना चाहिए।
जलोदर से पीड़ित लोग कितने समय तक जीवित रहते हैं?
जलोदर से पीड़ित लोगों का जीवनकाल कई कारकों के आधार पर व्यापक रूप से भिन्न होता है। जलोदर के रोगी की जीवन प्रत्याशा निम्न द्वारा निर्धारित होती है:
- इलाज शुरू करने का समय. यदि जलोदर का पता विकास के प्रारंभिक चरण में लगाया जाता है, जब महत्वपूर्ण अंगों के कार्य ख़राब नहीं होते हैं (या थोड़े ख़राब होते हैं), तो अंतर्निहित बीमारी के उन्मूलन से रोगी पूरी तरह ठीक हो सकता है। साथ ही, लंबे समय तक प्रगतिशील जलोदर के साथ, कई अंगों और प्रणालियों (श्वसन, हृदय, उत्सर्जन) को नुकसान हो सकता है, जिससे रोगी की मृत्यु हो सकती है।
- जलोदर की गंभीरता. क्षणिक (हल्का) जलोदर रोगी के जीवन के लिए तत्काल खतरा पैदा नहीं करता है, जबकि तीव्र जलोदर, पेट की गुहा में दसियों लीटर तरल पदार्थ के संचय के साथ, तीव्र हृदय या श्वसन विफलता और मृत्यु का कारण बन सकता है। रोगी को घंटों या दिनों के भीतर।
- मुख्य रोग. यह संभवतः जलोदर के रोगियों के जीवित रहने का निर्धारण करने वाला मुख्य कारक है। तथ्य यह है कि सबसे आधुनिक उपचार के साथ भी, यदि रोगी के कई अंगों ने एक साथ काम करना बंद कर दिया हो तो अनुकूल परिणाम की संभावना नहीं है। उदाहरण के लिए, यकृत के विघटित सिरोसिस (जब अंग का कार्य लगभग पूरी तरह से ख़राब हो जाता है) के साथ, निदान के बाद 5 वर्षों तक रोगी के जीवित रहने की संभावना 20% से कम होती है, और विघटित हृदय विफलता के साथ - 10% से कम होती है। क्रोनिक रीनल फेल्योर के लिए पूर्वानुमान अधिक अनुकूल है, क्योंकि हेमोडायलिसिस पर डॉक्टर के सभी निर्देशों का पालन करने वाले मरीज़ दशकों या उससे अधिक समय तक जीवित रह सकते हैं।
जलोदर की उपस्थिति अंतर्निहित बीमारी के पाठ्यक्रम को काफी हद तक बढ़ा देती है और इसके पूर्वानुमान को खराब कर देती है। जलोदर की जटिलताओं में सहज बैक्टीरियल पेरिटोनिटिस, हेपेटिक एन्सेफैलोपैथी, हेपेटोरेनल सिंड्रोम और रक्तस्राव शामिल हो सकते हैं।
कुछ अंग रोगों के कारण पेट में रोगात्मक वृद्धि हो जाती है। उदर गुहा का जलोदर (जिसे उदर गुहा की जलोदर भी कहा जाता है) हृदय की मांसपेशियों, यकृत, गुर्दे या ऑन्कोलॉजी के दीर्घकालिक और दीर्घकालिक व्यवधान के कारण प्रकट होता है। पेट में मुक्त तरल पदार्थ जमा होने के कारण रोगी को असुविधा का अनुभव होता है।
पेट में जलोदर के उपचार का उद्देश्य रोग के कारण को समाप्त करना है। यदि बहुत अधिक मात्रा में मल जमा हो गया है तो उसे शल्य चिकित्सा द्वारा हटा देना चाहिए। कुछ मामलों में, 25 लीटर तक पैथोलॉजिकल तरल पदार्थ नोट किया जाता है।
जलोदर - यह क्या है?
एक स्वस्थ व्यक्ति के पेट में कुछ तरल पदार्थ होता है, जो लगातार अवशोषित होता है और लसीका वाहिकाओं के माध्यम से वितरित होता है। जलोदर की परिभाषा पेरिटोनियम में सूजन वाले एक्सयूडेट या ट्रांसयूडेट के पैथोलॉजिकल संचय को संदर्भित करती है।
पेट में तरल पदार्थ की संचित मात्रा के आधार पर, जलोदर के निम्नलिखित चरणों को प्रतिष्ठित किया जाता है:
क्षणिक जलोदर.पेरिटोनियम में 500 मिलीलीटर से अधिक तरल पदार्थ जमा नहीं होता है। इस स्थिति को स्वतंत्र रूप से या पेट के स्पर्श से निर्धारित नहीं किया जा सकता है; इसमें कोई लक्षण नहीं हैं; इसलिए, पहले चरण में रोगी को विकृति विज्ञान की उपस्थिति का संदेह नहीं होता है।
मध्यम जलोदर.पेट में 4 लीटर तक मल जमा हो जाता है। रोगी को असुविधा महसूस होती है, जलोदर दिखाई देता है और लटकते पेट में व्यक्त होता है। सूजन की जगह का निरीक्षण और स्पर्श करके निदान किया जाता है।
तनावपूर्ण जलोदर.तरल पदार्थ बड़ी मात्रा में जमा होता है, पेरिटोनियम की दीवारों में 10 लीटर एक्सयूडेट होता है। आंतरिक अंगों पर अत्यधिक दबाव पड़ता है, गुर्दे का रक्त प्रवाह बाधित हो जाता है। पेट फैल रहा है, दाहिना और बायां भाग बड़ा हो गया है।
काइलस जलोदर.एक दुर्लभ जटिलता जो सिरोसिस की अंतिम डिग्री का संकेत देती है। वसा युक्त एक सफेद तरल पदार्थ पेरिटोनियम में एकत्र होता है।
जलोदर विभिन्न प्रकार के पुराने या उन्नत अंग रोगों से उत्पन्न हो सकता है: तपेदिक पेरिटोनिटिस, पोर्टल उच्च रक्तचाप, हृदय विफलता, यकृत सिरोसिस, पेरिटोनियल कार्सिनोमैटोसिस, स्त्री रोग संबंधी रोग। उदर गुहा में बने जलोदर के उपचार में इसे भड़काने वाले कारकों का निदान करना और उन्हें समाप्त करना शामिल है।
दिल की विफलता में जलोदर
पेट और उदर गुहा की दीवारों में पैथोलॉजिकल तरल पदार्थ का संचय कभी-कभी हृदय की समस्याओं के कारण होता है। यह कारक 5% मामलों में जलोदर को भड़काता है। बढ़े हुए हृदय के पर्याप्त मात्रा में रक्त पंप करने में असमर्थता के कारण पेट में जलोदर का निर्माण होता है।
हृदय की मांसपेशियों और प्रणाली की रक्त वाहिकाओं के मुख्य रोग, जो रोग संबंधी द्रव के ठहराव और संचय का कारण बनते हैं:
- दिल की चोट;
- उच्च रक्तचाप संकट के कारण हृदय के हिस्सों पर अधिक भार पड़ना और इसकी दीवारों में खिंचाव,
- धमनी उच्च रक्तचाप, हृदय रोग;
- कार्डियोमायोपैथी: किसी अंग की दीवार का पतला या मोटा होना।
इसके अलावा, कंस्ट्रक्टिव पेरीकार्डिटिस के साथ जलोदर के लक्षण भी देखे जाते हैं। हृदय की कार्यप्रणाली में कोई भी विकृति और गड़बड़ी हृदय की विफलता और जलोदर के विकास का कारण बन सकती है।
इस जटिलता को नजरअंदाज नहीं किया जा सकता है, क्योंकि यह रोगज़नक़ की अप्रभावीता या उचित उपचार की कमी को इंगित करता है। पैथोलॉजिकल द्रव को तत्काल हटाना अनिवार्य है।
जिगर के सिरोसिस के साथ जलोदर
80% मामलों में, उन्नत सिरोसिस के परिणामस्वरूप पेट की गुहा की दीवारों में मुक्त तरल पदार्थ जमा हो जाता है। इस बीमारी में, रक्त प्रवाह बाधित हो जाता है, प्लाज्मा प्रोटीन का उत्पादन कम हो जाता है, एल्ब्यूमिन का स्तर कम हो जाता है, यकृत की रक्त वाहिकाओं में परिवर्तन होता है, सीरस झिल्ली घावों से ढक जाती है। इन परिवर्तनों के कारण, अंग बड़ा हो जाता है और पोर्टल शिरा पर दबाव डालना शुरू कर देता है।
पेट में द्रव का संचय निम्न प्रकार के सिरोसिस के साथ होता है:
- प्राथमिक पित्त;
- गौण;
- जन्मजात.
सिरोसिस में पेट में जलोदर के मुख्य लक्षण कुल वजन में तेज कमी, सांस लेने में कठिनाई और थकान में वृद्धि की पृष्ठभूमि के खिलाफ पेट की मात्रा में वृद्धि है। बढ़ा हुआ पेट गैर-कार्यात्मक ऊतक के साथ स्वस्थ यकृत ऊतक के लगभग पूर्ण प्रतिस्थापन का संकेत देता है। रोगी को अस्पताल में भर्ती कराया जाना चाहिए और तुरंत प्रभावी उपचार निर्धारित किया जाना चाहिए।
काइलस जलोदर
लीवर सिरोसिस का अंतिम चरण पेरिटोनियम की दीवारों में लसीका के संचय और पेट की सूजन को भड़काता है। जलोदर द्रव का एक विशिष्ट रंग और संरचना होती है: वसा के मिश्रण के साथ दूधिया।
मात्रा में वृद्धि के अलावा, रोगी को सांस लेने में समस्या और चेहरे और पैरों में सूजन का अनुभव होता है।
इस मामले में उदर जलोदर के कारण इस प्रकार हैं:
- हाइड्रोस्टेटिक उच्च रक्तचाप;
- पेट के अंगों पर ऑपरेशन;
- तपेदिक;
- अग्नाशयशोथ;
- जिगर, पेट, ग्रहणी आंत, आंतों और पित्ताशय की चोटें।
काइलस जलोदर का इलाज पोषण संबंधी सुधार के साथ किया जाता है। निर्धारित आहार सख्त है. इसका उद्देश्य आहार से उन खाद्य पदार्थों को पूरी तरह समाप्त करना है जो आंतरिक वसा के संचय को भड़काते हैं।
चाइलोथोरैक्स
फुफ्फुस क्षेत्र में चोट या पैथोलॉजिकल रूप से बढ़े हुए लिम्फ नोड्स के साथ, फेफड़ों में द्रव संचय विकसित हो सकता है। जलोदर की इस जटिलता के मुख्य लक्षणों में सांस की तकलीफ, सीने में भारीपन की भावना और अनियमित दिल की धड़कन शामिल हैं।
संचित तरल की संरचना का अध्ययन करने के बाद इस घटना का निदान किया जाता है। एक नियम के रूप में, यह सफेद होता है और इसमें बड़ी संख्या में लिम्फोसाइट्स होते हैं। फुफ्फुसीय हाइड्रोप्स का उपचार पेट के जलोदर के उपचार के समान है: आहार पोषण, दवा चिकित्सा, और यदि कोई परिणाम नहीं होता है, तो फुफ्फुस गुहा का लैपरोसेन्टेसिस।
पेट में सूजन के कारण
यदि किसी पुरुष या महिला को गंभीर बीमारियाँ हैं, तो जलोदर के रूप में एक जटिलता उत्पन्न होती है। पेट धीरे-धीरे फूल जाता है। केवल निदान के माध्यम से यह निर्धारित करना संभव है कि पेरिटोनियम में बड़ी मात्रा में द्रव क्यों जमा होता है।
उदर क्षेत्र में जलोदर के मुख्य कारण:
- यकृत विकृति: सिरोसिस, यकृत विफलता, घातक और सौम्य
- नियोप्लाज्म, बड-चियारी सिंड्रोम;
- गुर्दे की बीमारियाँ: सूजन, यूरोलिथियासिस;
- हृदय और रक्त वाहिकाओं के रोग: हृदय विफलता और इसके कारण होने वाली अन्य विकृतियाँ;
- फुफ्फुस शोफ;
- महिला और भ्रूण के बीच रीसस संघर्ष;
- ऑन्कोलॉजी: बाईं ओर पेट के ट्यूमर, पेट के अंगों का कैंसर;
- पेट, आंतों, पित्ताशय के रोग;
- तर्कसंगत पोषण की कमी, उपवास, दीर्घकालिक सख्त आहार।

पेट के जलोदर का निदान न केवल पुरुषों और महिलाओं में वयस्कता में किया जाता है, बल्कि जन्मजात जलोदर भी होता है। यह हेमोलिटिक बीमारी या छुपे हुए रक्तस्राव के कारण बन सकता है।
पैथोलॉजी का इलाज करने के लिए, द्रव को पंचर करना आवश्यक है। यदि डॉक्टर काइलस जलोदर का निदान करते हैं, जब जमा होने वाले द्रव में वसा का स्तर बढ़ जाता है, तो एक सख्त आहार निर्धारित किया जाता है।
पैथोलॉजी को कैसे पहचानें
जलोदर के लक्षण स्पष्ट होते हैं, पेट का आयतन रोगात्मक रूप से बढ़ जाता है और सामान्य स्वास्थ्य बिगड़ जाता है। हालाँकि, पेरिटोनियम के आकार में वृद्धि पैक्रिएटाइटिस, मल के संचय और गर्भावस्था का संकेत भी दे सकती है। यदि खड़े होने पर आपको पेट नीचे की ओर झुका हुआ दिखाई दे और लेटने पर यह दाएँ-बाएँ फैल जाए तो यह जलोदर है।
सूजन के अलावा, जलोदर के निम्नलिखित लक्षण प्रतिष्ठित हैं:
- सांस की तकलीफ, खांसी, लेटने पर सांस लेने में कठिनाई;
- जैसे ही पेट बढ़ता है, श्रोणि में दर्द शुरू हो जाता है;
- बार-बार और दर्द रहित पेशाब आना, पेशाब की मात्रा में वृद्धि नहीं होना;
- शौच की शिथिलता;
- पेट की सूजन;
- पेट फूलना;
- हृदय ताल गड़बड़ी;
- नाराज़गी, बार-बार डकार आना;
- नाभि का उभार, बवासीर;
- कमजोरी, उनींदापन, उदासीनता।
इसके अलावा, पुरानी बीमारियों के अंतिम चरण में, सूजा हुआ पेट दर्द करता है और सामान्य गति और सांस लेने में बाधा उत्पन्न करता है। खराब सर्कुलेशन के कारण चेहरा, पैर और हाथ भी सूज जाते हैं। आगे की ओर झुकने पर पेट के निचले हिस्से में दर्द होता है। जलोदर के लक्षण प्रेरक रोग को बढ़ा देते हैं।
जलोदर का निदान

बढ़ा हुआ पेट जलोदर का एकमात्र संकेत नहीं है, इसलिए, जांच और तालमेल के बाद, प्रयोगशाला और वाद्य निदान निर्धारित किया जाता है। पेरिटोनियम की दीवारों में तरल पदार्थ की उपस्थिति मोटापे से होने वाली जटिलता को अलग करना संभव बनाती है।
जलोदर की उपस्थिति की पुष्टि करने और इसका कारण निर्धारित करने के लिए, डॉक्टर निम्नलिखित शोध विधियों का उपयोग करते हैं: अंगों की स्थानीय अल्ट्रासाउंड परीक्षा; पेट का पंचर; जलोदर द्रव की गुणवत्ता और मात्रा का आकलन; जलोदर के लिए लैपरोसेन्टेसिस; तरल की संरचना का प्रयोगशाला अध्ययन।
यदि ट्रांसयूडेट में 500 μl-1 ल्यूकोसाइट्स से कम और 250 μl-1 न्यूट्रोफिल तक देखे जाते हैं, तो ड्रॉप्सी का निदान किया जाता है। बाद वाले संकेतक में वृद्धि एक संक्रामक रोगज़नक़ की उपस्थिति को इंगित करती है, उदाहरण के लिए तपेदिक पेरिटोनिटिस में।
पेट के जलोदर का इलाज कैसे करें
जलोदर के उपचार में प्रेरक रोग को खत्म करना और पेरिटोनियम में तरल पदार्थ को कम करना शामिल है। आप चिकित्सीय पैरासेन्टेसिस की मदद से पेट से छुटकारा पा सकते हैं: प्रति दिन 4 लीटर तक पंचर और पंपिंग। इसके अलावा, पेट में जलोदर को ठीक करने के लिए डॉक्टर विशेष आहार और बिस्तर पर आराम करने की सलाह देते हैं।
औषध उपचार
यदि जलोदर प्रारंभिक या मध्यम है, तो उपस्थित चिकित्सक दवा चिकित्सा निर्धारित करता है। बुनियादी फार्मास्यूटिकल्स मूत्रवर्धक हैं जो अतिरिक्त तरल पदार्थ के ठहराव को रोकते हैं। जलोदर के लिए सबसे लोकप्रिय मूत्रवर्धक: एल्डैक्टोन, एमिलोराइड, वेरोपशिरोन।
रक्त वाहिकाओं को मजबूत करने के लिए विटामिन (विटामिन सी और पी) और औषधीय गोलियाँ (डायोसमिन, रियोपोलीग्लुकिन) भी निर्धारित की जाती हैं। यदि रोगी को काइलस जलोदर है, तो रोगी को अंतःशिरा में एल्बुमिन का घोल दिया जाता है। यदि तरल में रोगजनक बैक्टीरिया पाए जाते हैं, तो जीवाणुरोधी चिकित्सा का उपयोग किया जाता है।
सर्जिकल हस्तक्षेप

यदि जलोदर का दवा उपचार परिणाम नहीं लाता है और जटिलता का लगातार रूप देखा जाता है, तो डॉक्टर पेट की लैपरोसेन्टेसिस निर्धारित करते हैं।
0.5% नोवोकेन घोल की शुरूआत के साथ द्रव को धीरे-धीरे बाहर निकाला जाता है। एक बार में 4 लीटर से अधिक मल न निकालें।
पेट के तरल पदार्थ को खाली पेट निकाला जाता है, एक बार में 5 लीटर मल निकाला जाता है। लैपरोसेन्टेसिस के बाद, पंप किए गए तरल पदार्थ को जांच के लिए भेजा जाता है, और अल्ट्रासाउंड का उपयोग करके पेट की गुहा की फिर से जांच की जाती है।
यदि ड्रॉप्सी पेरिटोनिटिस का परिणाम है, तो सर्जिकल उपचार केवल तब निर्धारित किया जाता है जब पेट की गुहा में आसंजन होते हैं, जो यांत्रिक रूप से आंतों को प्रभावित करते हैं और आंतों में रुकावट पैदा करते हैं। ऑपरेशन के बाद, रोगी को बिस्तर पर आराम और सख्त आहार दिया जाता है।
पारंपरिक तरीके
वैकल्पिक चिकित्सा के साथ पेट के हाइड्रोप्स का उपचार केवल दवा चिकित्सा के साथ संयोजन में किया जाता है।
लोक व्यंजनों में मूत्रवर्धक पौधे होते हैं जो पेरिटोनियम में कुछ तरल पदार्थ से छुटकारा पाने में मदद करते हैं:
- हर्निया और बियरबेरी;
- कोल्टसफ़ूट और लिंडेन;
- अजमोद;
- पटसन के बीज;
- सन्टी कलियाँ और पत्तियाँ;
- मकई रेशम, हॉर्सटेल, बीन फली;
- मूत्रवर्धक प्रभाव वाली तैयार दवा तैयारियाँ।
सूचीबद्ध उत्पादों से चाय, काढ़े और अर्क तैयार किए जाते हैं जो तरल पदार्थ के प्राकृतिक निष्कासन को बढ़ावा देते हैं। चेरी के डंठल के अर्क का उपयोग घर पर जलोदर के इलाज के लिए भी किया जाता है। आधा लीटर उबलता पानी और 25 ग्राम कच्चा माल मिलाकर कई घंटों के लिए किसी अंधेरी जगह पर छोड़ना जरूरी है। इस मिश्रण को दिन में तीन गिलास पीने की सलाह दी जाती है।
आहार खाद्य
जलोदर के लिए आहार उपचार के मुख्य तरीकों में से एक है। मुख्य निषेध प्रति दिन 1 ग्राम तक नमक से इनकार करना या उपभोग करना है।
आहार भोजन में बड़ी संख्या में सब्जियां और फल शामिल होते हैं: खीरे, बैंगन, गोभी, अनार, नींबू, सूखे फल। मसाले के रूप में अजमोद की अनुमति है। सभी भोजन भाप में पकाया हुआ या बेक किया हुआ होना चाहिए। दलिया और सूप दुबले शोरबे से बनाये जाते हैं। प्रति दिन 1 लीटर तक तरल पदार्थ पीने की भी सलाह दी जाती है।
बच्चों में जलोदर
जन्म के समय बच्चों में जलोदर अंतर्गर्भाशयी संक्रमण या मां के खराब स्वास्थ्य के कारण होता है। आनुवंशिक विफलता के कारण आंतरिक अंगों का पैथोलॉजिकल विकास भी संभव है। यदि गर्भावस्था के दौरान किसी महिला में सिफलिस, रूबेला या टॉक्सोप्लाज्मोसिस का निदान किया जाता है, तो ड्रॉप्सी वाले बच्चे को जन्म देने की संभावना अधिक होती है। बढ़ा हुआ पेरिटोनियम आंतरिक अंगों पर दबाव डालता है और उनके सामान्य कामकाज को बाधित करता है।

नवजात या बड़े बच्चे का तुरंत इलाज किया जाना चाहिए। डॉक्टर मूत्रवर्धक, विटामिन और हार्मोन लिखते हैं। यदि माता-पिता बच्चे के पेट में सूजन देखते हैं, तो इसका इलाज स्वयं न करें, अपने बाल रोग विशेषज्ञ से संपर्क करें।
जलोदर के साथ लोग कितने समय तक जीवित रहते हैं?
उदर जलोदर के उपचार को नजरअंदाज नहीं किया जा सकता। जलोदर अपने आप ठीक नहीं होगा; द्रव की मात्रा बढ़ जाएगी। बड़ा पेट आंतरिक अंगों पर दबाव डालना शुरू कर देगा, जो धीरे-धीरे विफल हो जाएगा।
जीवन प्रत्याशा का पूर्वानुमान जटिलता के कारण पर निर्भर करता है। लीवर सिरोसिस से पीड़ित लोगों को प्रभावित अंग के प्रत्यारोपण की आवश्यकता होती है, अन्यथा रोगी की मृत्यु हो जाएगी। एक सफल प्रत्यारोपण के साथ भी, अधिकतम जीवन प्रत्याशा 5 वर्ष है। यदि गुर्दे की विफलता का निदान किया जाता है, तो जीवित रहने की कोई संभावना नहीं होगी।
ऑन्कोलॉजी और काइलस जलोदर के साथ, पेट में तरल पदार्थ तेजी से जमा होता है। इसलिए, इस निदान वाले रोगियों की जीवन प्रत्याशा न्यूनतम है।
क्या जलोदर का इलाज संभव है? रोग के पहले चरण में ड्रग थेरेपी से रोगी की स्थिति में काफी राहत मिलेगी। यदि जलोदर के लिए पैरासेन्टेसिस निर्धारित है, तो समय के साथ द्रव वापस आ जाता है और एक नए ऑपरेशन की आवश्यकता होती है। इस विकृति को पूरी तरह से ठीक करना असंभव है।
नतीजे
पेरिटोनियम की दीवारों में तरल पदार्थ के लंबे समय तक जमा रहने से कई परिणाम और जटिलताएं होती हैं जो जीवन के साथ असंगत होती हैं।
यदि रोगी समय पर चिकित्सा सहायता नहीं लेता है, तो निम्नलिखित विकृति देखी जाती है:
- पेरिटोनिटिस;
- दिल की बीमारी;
- हाइड्रोथोरैक्स - फुफ्फुसीय गुहा में द्रव का संचय;
- अंडकोश में द्रव का संचय;
- एक डायाफ्रामिक या नाभि हर्निया का गठन;
- आंत्र रुकावट;
- श्वसन विफलता;
- भाटा ग्रासनलीशोथ - अन्नप्रणाली की सूजन।
यदि जटिलताएँ उत्पन्न होती हैं, तो गुहा में संक्रमित द्रव को तत्काल निकालना आवश्यक है। जलोदर के परिणामों का भी इलाज किया जाता है: दवा चिकित्सा और सर्जरी (आंतों की सफाई, फेफड़ों या अंडकोश से तरल पदार्थ पंप करना, प्रभावित अंग का प्रत्यारोपण)।
रोकथाम

पेट की जलोदर आंतरिक अंगों की गंभीर बीमारियों की जटिलता है। यह स्वस्थ व्यक्ति में नहीं होता है।
उदर गुहा में अतिरिक्त तरल पदार्थ की उपस्थिति को रोकने के लिए, आपको बुनियादी नियमों का पालन करना चाहिए:
- अपने स्वास्थ्य की निगरानी के लिए नियमित रूप से डॉक्टर से मिलें। रक्त में कुल बिलीरुबिन, ल्यूकोसाइट्स और प्रोटीन की सामग्री की निगरानी करना।
- यकृत, गुर्दे, हृदय दोष, जठरांत्र संबंधी मार्ग और जननांग प्रणाली के रोगों का समय पर उपचार।
- यदि आपको अग्नाशयशोथ है, तो आहार का पालन करें। वसायुक्त भोजन और शराब को पूरी तरह से समाप्त करें।
- गर्भावस्था के दौरान स्क्रीनिंग न छोड़ें।
एक स्वस्थ जीवनशैली, तनाव की अनुपस्थिति और अत्यधिक परिश्रम से जलोदर की संभावना काफी कम हो जाती है। भावी मां को धूम्रपान और शराब पीने के साथ-साथ अपने पैरों पर संक्रामक रोग ले जाने से भी प्रतिबंधित किया गया है।
विभिन्न रोगों के कारण उदर गुहा में द्रव जमा हो जाता है। इस विकृति को जलोदर कहा जाता है। जलोदर अनुचित या असामयिक उपचार के कारण विकसित होता है। इसका कारण पेरिटोनियम नामक सीरस झिल्ली के अंदर द्रव के बिगड़ा हुआ परिसंचरण है। इसकी वजह से ट्रांसयूडेट जमा हो जाता है। पेट के अंगों में सूजन प्रक्रिया के कारण जलोदर विकसित हो सकता है। इस स्थिति का एक संकेत एक्सयूडेट या बहाव का बनना है।
यदि संक्रमण के कारण पेट की दीवारों के बीच अत्यधिक तरल पदार्थ का निर्माण होता है, तो सामग्री का विश्लेषण प्रोटीन और सफेद रक्त कोशिकाओं की उच्च सामग्री को दर्शाता है। इससे अक्सर पेट की गुहा में सूजन हो जाती है - पेरिटोनिटिस।
मुख्य महत्वपूर्ण अंग उदर गुहा में स्थित होते हैं। यह:

- यकृत, जिसका मुख्य कार्य रक्त को शुद्ध करना है;
- पित्ताशय, जो पाचन एंजाइम पित्त का उत्पादन करता है;
- पेट, भोजन के प्राथमिक पाचन के लिए जिम्मेदार;
- प्लीहा, जो प्रतिरक्षा प्रणाली का मुख्य अंग है;
- आंत का भाग.
उदर गुहा पेरिटोनियम नामक सीरस दीवार से सीमित होती है। पेट की झिल्ली की भीतरी परत आंतरिक अंगों से सटी होती है। बाहरी परत पेरिटोनियम की दीवारों से जुड़ी होती है। पेरिटोनियल गुहा का कार्य पेट क्षेत्र में स्थित अंगों को ठीक करना और उनमें चयापचय को नियंत्रित करना है।

सेरोसा की विशेषता रक्त वाहिकाओं की प्रचुरता है। परतों के बीच हमेशा एक निश्चित मात्रा में तरल पदार्थ होता है, जो लिम्फ नोड्स द्वारा खींचा जाता है, जिससे एक नए के प्रकट होने के लिए जगह खाली हो जाती है।

पेरिटोनियल गुहा में अतिरिक्त तरल पदार्थ कहाँ से आता है? विभिन्न विकृतियाँ सेवन और अवशोषण की प्रक्रिया के सामंजस्यपूर्ण प्रवाह में व्यवधान पैदा कर सकती हैं। परिणामस्वरूप नये द्रव का निर्माण बढ़ जायेगा। परिणामस्वरूप, अन्य लोग पहले से संचित द्रव के अवशोषण को धीमा कर सकते हैं। इसका मतलब यह है कि किसी भी मामले में, विकृति पेट की गुहा में द्रव के संचय की ओर ले जाती है।
पैथोलॉजी क्यों उत्पन्न होती है?
उदर गुहा में द्रव जमा होने के कई कारण हैं। इनमें निम्नलिखित बीमारियाँ शामिल हैं:
- जिगर का सिरोसिस (विकृति विज्ञान का 75%);
- पाचन और पैल्विक अंगों का ऑन्कोलॉजी (विकृति का 10%);
- दिल की विफलता (5%);
- गुर्दे और हृदय रोग.
रोग उदर गुहा की दीवारों के अवरोध कार्य के उल्लंघन को भड़काता है। आंतरिक अंगों के रोग चयापचय प्रक्रियाओं में परिवर्तन का कारण बनते हैं। इसका परिणाम यह होता है कि संपूर्ण उदर गुहा नमी से भर जाता है। इसकी मात्रा 25 लीटर तक पहुंच सकती है। तरल पदार्थ पूरे पेट में फैल सकता है और पेट क्षेत्र में भी जमा हो सकता है।
अग्नाशयशोथ के कारण पेट में तरल पदार्थ जमा हो सकता है। पेट में जलोदर का कारण कभी-कभी फाइब्रॉएड को हटाना होता है। सर्जरी के बाद अत्यधिक बहाव होता है।

उपरोक्त रोगों के साथ भी जलोदर हमेशा नहीं होता है। ऐसे अतिरिक्त कारक हैं जो उदर गुहा में अत्यधिक द्रव संग्रह में योगदान करते हैं। यह:
- शराबखोरी;
- लत;
- विभिन्न प्रकार के हेपेटाइटिस;
- मोटापा;
- उच्च कोलेस्ट्रॉल.
अस्थायी रूप से संचित द्रव रोगात्मक नहीं है। महिलाओं में यह प्रक्रिया नियमित रूप से ओव्यूलेशन के दौरान होती है।
अपने शरीर का ध्यान रखने वाली प्रत्येक महिला ने इस अवधि के दौरान पेट के निचले हिस्से में वृद्धि देखी। यह प्रक्रिया बेसल तापमान में वृद्धि के साथ होती है।
मासिक धर्म चक्र के चरणों से जुड़े शरीर में होने वाले शारीरिक परिवर्तनों को रोग संबंधी स्थितियों से अलग किया जाना चाहिए जब स्त्री रोग संबंधी रोगों के कारण तरल पदार्थ प्रकट होता है। यदि पेट का बढ़ना ओव्यूलेशन के समय से जुड़ा नहीं है, तो आपको स्त्री रोग विशेषज्ञ से परामर्श लेना चाहिए। जलोदर पैल्विक अंगों में सूजन प्रक्रिया का पहला संकेत हो सकता है।

पुरुषों में, पेट की गुहा में तरल पदार्थ अक्सर यकृत के सिरोसिस के परिणामस्वरूप दिखाई देता है। मानवता के मजबूत आधे हिस्से के कई प्रतिनिधियों में बुरी आदतें हैं, जो विभिन्न विकृति के विकास और शरीर के विनाश में योगदान करती हैं। लीवर एक ऐसा अंग है जो रक्त को शुद्ध करने के लिए जिम्मेदार होता है। अपनी सामान्य अवस्था में यह खून को नियमित और पूरी तरह साफ करता है। लेकिन, यदि जीवनदायी नमी में बहुत अधिक हानिकारक अशुद्धियाँ जमा हो गई हैं, तो लीवर अपने कार्यों का सामना करना बंद कर देता है।

यह सिर्फ शराब और तंबाकू नहीं है जो इसका कारण बन सकता है। टैटू गुदवाने और बहुत अधिक वसायुक्त और मसालेदार भोजन के दुरुपयोग के परिणामस्वरूप रक्तप्रवाह में प्रवेश करने वाले पदार्थों से शरीर प्रदूषित होता है।
पुरुषों में जलोदर के अन्य कारणों में शामिल हैं:
- गुणसूत्रों की संरचना में विचलन;
- हृदय रोगविज्ञान;
- रुधिर संबंधी रोग;
- अंगों की एलर्जी संबंधी सूजन।
नियोनेटोलॉजिस्ट के पास नवजात शिशुओं के हाइड्रोसील जैसी अवधारणा है। शैशवावस्था के दौरान पेट में जमा तरल पदार्थ उदर गुहा में जमा हो सकता है। इस घटना का सबसे आम कारण गर्भावस्था संबंधी विकृतियाँ हैं, जो माँ के शरीर के संक्रमण पर आधारित होती हैं।
ये परिणाम निम्न हो सकते हैं:
- जिगर और पित्ताशय का अनुचित विकास, जिससे पित्त का ठहराव होता है;
- संचार और हेमटोपोइएटिक प्रणालियों के रोग;
- चयापचय प्रक्रियाओं का उल्लंघन;
- आनुवंशिक रोग;
- जन्मजात ऑन्कोलॉजी।
जलोदर का कारण चाहे जो भी हो, जलोदर का इलाज अवश्य किया जाना चाहिए। उदर गुहा में द्रव का संचय रोगजनक बैक्टीरिया के प्रसार को बढ़ावा देता है और देर-सबेर पेरिटोनिटिस का कारण बनेगा। ये दोनों रोगविज्ञान बहुत निकट से संबंधित हैं।
लक्षण या पैथोलॉजी को कैसे पहचानें
कोई भी रोगविज्ञान अचानक विकसित नहीं होता। जलोदर की शुरुआत को नोटिस करना मुश्किल है। यह केवल उन लोगों के लिए उपलब्ध है जो नियमित रूप से अपने वजन की निगरानी करते हैं। और फिर भी, अतिरिक्त चने को अक्सर आहार में त्रुटियों के लिए जिम्मेदार ठहराया जाता है। उदर गुहा में एकत्रित द्रव पहली बार एक लीटर की मात्रा तक पहुंचते हुए खुद को महसूस करता है। पेट एक गेंद का आकार ले लेता है। भारीपन और हवा की कमी का अहसास होता है।

उदर गुहा में अतिरिक्त तरल पदार्थ की उपस्थिति के विशिष्ट लक्षण:
- सूजन;
- पेट में जलन;
- डकार आना;
- सांस लेने में दिक्क्त;
- निचले अंगों की सूजन.
जलोदर का अगला लक्षण आगे झुकने में कठिनाई होना है। समय के साथ, पेट का आकार अधिक से अधिक बढ़ जाता है, अप्राकृतिक आकार प्राप्त हो जाता है। यह अक्सर वृद्ध लोगों में देखा जा सकता है। क्लीनिकों में आप कभी-कभी दादी-नानी को पेट फूले हुए और पैरों में गंभीर सूजन के साथ देख सकते हैं।
कभी-कभी द्रव पित्त नलिकाओं को संकुचित कर देता है। यह पीलिया के विकास को उत्तेजित करता है, जो मतली और उल्टी के साथ होता है। पेट की दीवारों के बीच अतिरिक्त नमी को दृष्टिगत रूप से निर्धारित करना मुश्किल हो सकता है। आप कैसे पता लगा सकते हैं कि आपका पेट क्यों बड़ा हो रहा है? यह निर्धारित करने के लिए विभिन्न विधियाँ और निदान विधियाँ हैं।
नतीजे
पेट में पानी का जमा होना अंतर्निहित बीमारी की जटिलता है। लेकिन पेट की गुहा में अतिरिक्त नमी, बदले में, रोगी की रिकवरी को जटिल बनाती है, जिससे नई बीमारियों का विकास होता है। उदर गुहा में जमा पानी महत्वपूर्ण अंगों को संकुचित कर देता है। इससे उनकी गतिविधियों में व्यवधान उत्पन्न होता है।
जलोदर के परिणाम ये हो सकते हैं:
- कब्ज़;
- आंतरिक रक्तस्त्राव;
- यकृत का काम करना बंद कर देना;
- प्लीहा शिरा या अन्य महत्वपूर्ण वाहिकाओं का घनास्त्रता;
- डायाफ्राम का संपीड़न;
- पेरिटोनिटिस.
उन्नत जलोदर से रोगी की मृत्यु हो सकती है।
यदि आपको पेट की गुहा में अतिरिक्त तरल पदार्थ के लक्षण दिखाई देते हैं, तो आपको डॉक्टर से परामर्श लेना चाहिए और तुरंत उपचार शुरू करना चाहिए। एक बार ऐसी विकृति का सामना करने के बाद, आपको विशेषज्ञों की सिफारिशों पर ध्यान से विचार करना चाहिए। उपचारित जलोदर वापस आ सकता है।
निदान
एक अनुभवी डॉक्टर साधारण स्पर्श द्वारा उदर गुहा में अतिरिक्त तरल पदार्थ की उपस्थिति का निर्धारण करेगा। इसके अलावा, कुछ दृश्य संकेत हैं जिनके द्वारा जलोदर को वसायुक्त जमाव से अलग किया जा सकता है। जब रोगी सीधी स्थिति में होता है, तो द्रव नीचे चला जाता है और पेट एप्रन की तरह नीचे लटक जाता है। यदि रोगी लेट जाता है तो पेट बगलों में फैल जाता है। एक्सयूडेट का एक बड़ा संचय नाभि के बाहर निकलने की विशेषता है।

दृश्य संकेत पेट के जलोदर पर संदेह करने का कारण देते हैं। लेकिन वे बीमारी की पूरी तस्वीर नहीं बता पा रहे हैं.
इसलिए, निदान को स्पष्ट करने के लिए, बेहतर निदान आवश्यक है:
- उदर गुहा में मुक्त तरल पदार्थ के लिए अल्ट्रासाउंड। यह परीक्षण अतिरिक्त तरल पदार्थ की उपस्थिति की पुष्टि करता है। उदर गुहा में हमेशा एक निश्चित मात्रा में नमी बनी रहती है। इसे प्रवाह कहा जाता है और इसका अपना उद्देश्य है। प्रवाह आंत की परतों के फिसलने में सुधार करता है। अल्ट्रासाउंड द्वारा अतिरिक्त तरल पदार्थ का पता लगाया जाता है।

- उदर गुहा में अतिरिक्त तरल पदार्थ के निदान में अगला कदम आंतरिक अंगों का एक्स-रे है। यह अध्ययन तब किया जाता है जब मुक्त द्रव की उपस्थिति निर्धारित की जाती है। यह विधि ट्यूमर और सूजन प्रक्रियाओं की उपस्थिति को स्पष्ट करना संभव बनाती है जिसके कारण जलोदर होता है। रेडियोग्राफी अल्ट्रासाउंड से अतिरिक्त जानकारी की प्राप्ति को बाहर नहीं करती है, बल्कि केवल इसे पूरक बनाती है।

- रोगी को नसों का डॉपलर अल्ट्रासाउंड निर्धारित किया जा सकता है। यह विधि वैरिकाज़ नसों की उपस्थिति को बाहर करती है या पुष्टि करती है। वैरिकाज़ नसों के कारण पेट की गुहा में तरल पदार्थ जमा हो सकता है।

- इन अंगों के ऊतकों की कार्यप्रणाली का अध्ययन करने के लिए यकृत और प्लीहा की सिंटिग्राफी का उपयोग किया जाता है। द्रव की आपूर्ति और अवशोषण मुख्य अंगों के ऊतकों के समुचित कार्य पर निर्भर करता है।

- अल्ट्रासाउंड जांच करने के लिए रोगी को तैयारी की आवश्यकता होती है। इसमें प्रक्रिया से ठीक पहले पांच घंटे तक उपवास करना और आंतों को खाली करना शामिल है। यदि कोई रोगी पेट फूलने से पीड़ित है, तो उसे गैस बनने की मात्रा को कम करने के लिए सक्रिय कार्बन लेने की सलाह दी जाती है।
इलाज
जलोदर का इलाज करते समय, अंतर्निहित बीमारी के लक्षण दूर हो जाते हैं। इसके बाद, वे पेट की गुहा से तरल पदार्थ को बाहर निकालते हैं।
पेट में तरल पदार्थ के रुकने के कारण चाहे जो भी हों, उपचार तीन प्रकार के होते हैं:
- रूढ़िवादी;
- रोगसूचक;
- शल्य चिकित्सा.
इस प्रकार के प्रत्येक उपचार में औषधीय तरीकों और पारंपरिक चिकित्सा का उपयोग शामिल होता है।
औषध उपचार
पेट में जलोदर के इलाज के लिए दवाएं अंतर्निहित बीमारी के अनुसार निर्धारित की जाती हैं:
- यदि द्रव का संचय हृदय रोगों के कारण होता है, तो पानी निकालने की सलाह दी जाती है। ग्लाइकोसाइड भी निर्धारित हैं;
- लीवर सिरोसिस के लिए, हेपेटोप्रोटेक्टर्स का उपयोग किया जाता है। ये दवाएं पित्ताशय से पित्त को बाहर निकालती हैं, जिससे उसके सामान्य परिसंचरण को बढ़ावा मिलता है।
निदान के बावजूद, जलोदर के उपचार के लिए उदर गुहा में द्रव के संचय को रोकने की आवश्यकता होती है।
इसके लिए विभिन्न दवाओं का उपयोग किया जाता है:

सर्जिकल हस्तक्षेप
कभी-कभी दवाएँ वांछित परिणाम नहीं देती हैं। इस मामले में, शल्य चिकित्सा द्वारा पेट की गुहा से तरल पदार्थ निकाल दिया जाता है। ऑपरेशन को लैपरोसेन्टेसिस कहा जाता है।

रोगी को नोवोकेन का पांच प्रतिशत घोल इंजेक्ट किया जाता है और पेट की गुहा से कई चरणों में तरल पदार्थ बाहर निकाला जाता है। ऑपरेशन सख्ती से खाली पेट किया जाता है। एक समय में, शरीर से चार लीटर से अधिक मल त्यागने की अनुमति नहीं है। सामग्री को विश्लेषण के लिए भेजा जाता है, और रोगी का दोबारा अल्ट्रासाउंड किया जाता है।
यदि जलोदर पेरिटोनिटिस का परिणाम है, तो लैपरोसेन्टेसिस केवल असाधारण मामलों में निर्धारित किया जाता है। आपातकालीन सर्जरी के लिए एक संकेत पेट की गुहा में आसंजन का गठन है। पेट के ऊतक जो सूजन के कारण एक साथ बढ़ गए हैं, सामान्य आंतों की सहनशीलता को रोकते हैं। सर्जरी के बाद, रोगी को बिस्तर पर आराम और सख्त आहार दिया जाता है।
पारंपरिक तरीके
यदि आपको पेट की गुहा में अतिरिक्त तरल पदार्थ का संदेह है, तो आपको डॉक्टर से परामर्श लेना चाहिए। लेकिन ऐसा हमेशा संभव नहीं होता. ऐसे में आप घर पर ही इलाज आजमा सकते हैं। सभी पारंपरिक चिकित्सा का उद्देश्य शरीर से अतिरिक्त तरल पदार्थ को बाहर निकालना होना चाहिए।
यह अच्छा है अगर कोई व्यक्ति कम से कम जलोदर के कारणों के बारे में अनुमान लगाए। यदि आपको पुरानी बीमारियाँ हैं तो ऐसा करना मुश्किल नहीं है। फिर आपको जलोदर के साथ-साथ अंतर्निहित बीमारी का भी इलाज करना चाहिए।
मूत्रवर्धक के रूप में जो पेट की गुहा से तरल पदार्थ को बाहर निकालने में मदद करता है, पारंपरिक चिकित्सा प्रदान करती है:

यदि जलोदर यकृत रोग से जुड़ा है, तो आपको निम्नलिखित जड़ी-बूटियों का मिश्रण लेना चाहिए:
- जई;
- मक्के का रेशम;
- कासनी;
- टैन्सी;
- सेजब्रश
इन सभी पौधों में कड़वे एल्कलॉइड होते हैं, जो पित्त के प्रवाह को उत्तेजित करते हैं और यकृत और पित्ताशय को साफ करते हैं।
गुर्दे की बीमारियों के लिए आपको जड़ी-बूटियों का काढ़ा और अर्क लेना चाहिए:
- knapweed;
- बियरबेरी;
- काले बड़बेरी के फूल;
- कैमोमाइल;
- लिंगोनबेरी के पत्ते;
- ब्लूबेरी।
इन पौधों में कमजोर मूत्रवर्धक और मजबूत सूजन-रोधी प्रभाव होता है। वे गुर्दे, मूत्रवाहिनी और मूत्राशय में सूजन से राहत दिलाने में मदद करेंगे। रास्ते में, वे पेट की गुहा से तरल पदार्थ के बहिर्वाह को उत्तेजित करते हैं।
हृदय संबंधी बीमारियाँ हमारे समय का संकट हैं। हर्बल सामग्री जैसे:
- नागफनी;
- वेलेरियन;
- हीदर;
- एलेकेम्पेन;
- नद्यपान जड़.
यारो एक अच्छा सूजन रोधी एजेंट है। इस पौधे का काढ़ा बड़ी संख्या में विभिन्न सूजन से सफलतापूर्वक लड़ता है। अंतर्निहित बीमारी से छुटकारा पाने के बाद, पेट की गुहा में अतिरिक्त तरल पदार्थ से छुटकारा पाना आसान होता है।
आहार खाद्य
पेट में पानी जमा होने पर आहार का सख्ती से पालन करना जरूरी है। चिकित्सीय पोषण में न्यूनतम नमक की खपत शामिल होती है। यह उत्पाद नमी बरकरार रखता है, पेट की गुहा से इसके बहिर्वाह को रोकता है। नमक की मात्रा प्रतिदिन 1 ग्राम से अधिक नहीं होनी चाहिए।
मसालेदार जड़ी-बूटियाँ और मसाला अजमोद तक सीमित होना चाहिए। यह सुगंधित जड़ी बूटी एक अच्छा मूत्रवर्धक है जो पेट की गुहा में अतिरिक्त नमी से राहत दिलाने में मदद करती है।
तरल पदार्थ का सेवन सीमित करें। आप प्रति दिन एक लीटर से अधिक नहीं पी सकते। सब्जियाँ और फल खाने को प्रोत्साहित किया जाता है। सूप को दुबले या सब्जी शोरबा में पकाया जाना चाहिए। भोजन को भाप में पकाया या पकाया जाता है।
निम्नलिखित उत्पादों की अनुमति नहीं है:
- मादक पेय;
- कॉफी;
- मजबूत काली चाय;
- सॉसेज;
- संपूर्ण दुग्ध उत्पाद;
- फलियाँ;
- मटर;
- बाजरा.
सख्त आहार पेट की गुहा से नमी को हटाने में मदद करता है। यह रोगी की स्थिति को काफी हद तक कम कर सकता है और उसके जीवन की गुणवत्ता में सुधार कर सकता है।
रोकथाम
जलोदर एक गंभीर समस्या है जिससे रोगी की मृत्यु भी हो सकती है। उदर गुहा में द्रव संचय से बचा जा सकता है। यदि आप अपने स्वास्थ्य के प्रति सावधान रहेंगे तो उदर गुहा में द्रव कभी जमा नहीं होगा।
एक स्वस्थ जीवनशैली में उचित पोषण और शारीरिक गतिविधि शामिल है। मजबूत शारीरिक गतिविधि और सक्रिय आराम हृदय रोगों से बचने में मदद करेगा।
एक अच्छी फिल्म या थिएटर नाटक एक महान तनाव निवारक है। लंबी पैदल यात्रा और पैदल चलना आपकी प्रतिरक्षा प्रणाली को मजबूत करने के लिए अच्छे हैं। मौसम के अनुसार उचित पोशाक पहनने से हाइपोथर्मिया को रोकने में मदद मिलेगी। उचित पोषण पाचन तंत्र के रोगों का मौका नहीं छोड़ेगा। यह सब पेट की जगह में नमी के संचय से बचने में मदद करेगा। खैर, अगर परेशानी होती है और आपको किसी बीमारी से जूझना पड़ता है, तो उसका इलाज अच्छे से और सही तरीके से करना जरूरी है।
आपको इलाज पर समय और पैसा बर्बाद नहीं करना चाहिए। किसी उन्नत बीमारी के परिणामस्वरूप और भी अधिक नुकसान होगा। यह याद रखना चाहिए कि जलोदर एक स्वतंत्र बीमारी नहीं है, बल्कि केवल उन्नत विकृति का परिणाम है। अपने स्वास्थ्य के प्रति सचेत रहें। एक स्वस्थ जीवनशैली अपनाएं. सही खाओ। तब उदर गुहा में द्रव के संचय से आपको कभी खतरा नहीं होगा।
