Боль в центре грудины причины. Тупая боль за грудиной во время кашля. Отраженные боли и болевые синдромы.
Любая боль вызывает неприятные ощущения, но если это внезапная боль в груди, к дискомфорту добавляется еще и сильное беспокойство. Что это может быть – инфаркт, сердечный приступ, а может быть межреберная невралгия? Как поступить в этом случае – дождаться пока боль уйдет, пойти на прием к врачу или вызвать «скорую помощь»?
Грудина представляет собой плоскую кость, расположенную в центре грудной клетки, которая сочленяется с ребрами. Грудина состоит из трех частей: собственно тела, рукоятки и мечевидного отростка. При чрезмерной физической нагрузке все вышеуказанные части могут смещаться. При травмах, ушибах боль в травмированной области грудины, безусловно, усиливается. Такие же болевые ощущения наблюдаются при нажатии на грудину, сгибании туловища.
На самом деле причины болевых ощущений в грудной клетке могут быть самыми разными, от сердечной недостаточности до заболеваний легких или патологий брюшной полости. Как правило, таким неприятным симптомом проявляет себя стенокардия, инфаркт миокарда, остеохондроз, язва желудка или полученные травмы, а потому важно обратить внимание на характер и локализацию боли, чтобы своевременно выявить имеющуюся проблему и правильно на нее реагировать. Давайте разберемся, о чем может говорить боль в грудной клетке посередине?
Причины боли в грудной клетке посередине
Все причины болевых ощущений в груди условно можно разделить на:
- патологии сердечно-сосудистой системы;
- заболевания бронхолегочной системы;
- болезни желудочно-кишечного тракта;
- неврологические заболевания;
- травмы.
1. Заболевания сердечно-сосудистой системы
Зачастую именно сердечные заболевания провоцируют боли в середине грудной клетки. Как правило, это такие серьезные заболевания, как инфаркт или стенокардия. Вне зависимости от того, какое именно заболевание поразило человека, он ощущает острую боль в середине грудной клетки, которая отдает в левый бок.
Отличительной особенностью стенокардии является сжимающая, давящая боль, которая просто сковывает человека, не давая ему пошевелиться. Недаром же такой приступ называют «грудной жабой». При стенокардии боль может возникать не только с левой стороны, а также в грудине. При этом больной ощущает присутствие инородного предмета в верхней части груди. Боль может иррадиировать в левое плечо, кисть или лопатку, и сопровождаться чувством жжения. Чтобы унять приступ необходимо положить под язык таблетку Нитроглицерина. Буквально через минуту приступ отступит.
Несколько по-другому проявляют себя боли, сигнализирующие о развитии инфаркта миокарда. Как правило, это острая боль за грудиной, которая усиливается при физических нагрузках и может иррадиировать во внутреннюю поверхность левой руки или в левую лопатку. С развитием приступа такая боль может охватить нижнюю челюсть, плечо и шею, а в левой руке будет ощущаться покалывание или онемение. При инфаркте характер боли в груди острый, жгучий и раздирающий. Кроме того, такая боль сопровождается холодным, липким потом, удушьем, тревогой и страхом за свою жизнь. У больного при этом учащается пульс, бледнеет лицо и синеют губы. Обезболивающие препараты и Нитроглицерин в такой ситуации не помогают. Столкнувшись с инфарктом миокарда необходимо немедленно вызывать «скорую помощь», ведь это состояние угрожает жизни человека.
Если наблюдается непрерывная боль в груди, преимущественно в ее верхней части, это может быть показателем аневризмы аорты. Сама аорта представляет собой крупный сосуд, который идет от левого желудочка сердца. Расширение сосуда, или аневризма, может происходить вследствие многих причин. В этом случае болевые ощущения наблюдаются довольно длительное время, а при физических нагрузках они значительно усиливаются. Малейшие подозрения на аневризму аорты требуют немедленной госпитализации. Для преодоления существующего недуга необходимо хирургическое вмешательство.
Также болевые ощущения в этой части груди иногда являются причиной такого заболевания, как тромбоэмболия легочной артерии, характерной для правого желудочка сердца. Боли в данном случае сильные, напоминающие стенокардию, но они не отдают в другие области. Основной признак тромбоэмболии легочной артерии – это возрастание болевых ощущений при каждом вдохе. Унять боль помогают обезболивающие препараты, но даже после их приема болевой синдром не утихает несколько часов. Без срочной врачебной помощи не обойтись.
2. Патологии бронхолегочной системы
Тупая боль в груди может быть тревожным звоночком, говорящим о серьезных заболеваниях дыхательной системы. Так, например, этот симптом нередко сопровождает осложненный бронхит, плеврит, пневмонию или трахеит. Характерной особенностью болей при таких заболеваниях является усиление неприятных ощущений при вдохе, а порой и невозможность сделать глубокий вдох.
Объяснить причину таких болей несложно. Дело в том, что воспалительный процесс в легких затрагивает диафрагму и межреберные мышцы, что и вызывает болевые ощущения при каждом мышечном сокращении в дыхательной системе. Дополнительным симптомом в случае этих воспалительных заболеваний выступает повышенная температура тела, а также сильный, долго не проходящий кашель.
3. Болезни желудочно-кишечного тракта
К подобному виду болей нередко приводят и патологии желудка. Особенно часто данный симптом появляется при обострении язвы желудка, язвы двенадцатиперстной кишки или абсцесса диафрагмы. В этих случаях ноющая тупая боль в центре груди дополняется болевыми ощущениями в спине и усиливается при нажатии на область желудка.
Кроме того, боль в области сердца может появляться после приема пищи, (особенно если человек съел много жирной пищи), или наоборот, с нарастанием голода. Такая боль развивается из-за общей иннервации желудка и может быть последствием таких заболеваний, как панкреатит или холецистит.
Чувство боли посередине груди может быть следствием сильных сокращений желчного пузыря. Интенсивная боль в грудине, отдающая в левую ее часть, может являться симптомом поражения желчных протоков и пузыря. Болевые ощущения, несколько напоминающие сердечные, встречаются при остром панкреатите. Очень часто грудная боль становится просто невыносимой. Человек нередко принимает ее за инфаркт, не учитывая при этом отсутствие распространения в другие органы. Только с помощью интенсивного лечения в стационаре можно облегчить страдания.
4. Неврологические заболевания
Колющие боли в груди во время движения, резких поворотов туловища и глубоких вдохов далеко не всегда имеют отношение к больному сердцу. Вполне может оказаться, что вызваны они неврологическими заболеваниями, к которым относят межреберную невралгию, грудной радикулит и остеохондроз. Нервные корешки, соединяющие ребра с позвоночником, сдавливаются и раздражаются во время движения грудной клетки, что и вызывает резкую кинжальную боль в грудине.
Симптоматика в случае этих недугов крайне разнообразна: боль может быть ноющей, колющей, тупой или давящей. Она не утихает в случае покоя и усиливается при движении. Более того, с течением времени характер боли может меняться. Причем, спазмолитики и обезболивающие средства в таком случае не приносят облегчения.
5. Травмы
Полученные ранее травмы, ушибы груди, переломы ребер или смещения позвонков также могут провоцировать боли различной интенсивности в середине грудной клетки. Даже если травма не привела к перелому, вполне возможно имело место сдавливание сосудов и нарушение притока крови к мышечным тканям. Следствием этого становится отек и ноющая боль в груди. А из дополнительных симптомов может появиться синяк и неприятные ощущения при прощупывании болезненной области.
Другие причины
Существуют и другие причины появления боли в средней части груди. Боль в грудине может являться следствием увеличения щитовидной железы, нарушения в строении позвоночника также отражаются болью в средней части грудины.
Как отличить невралгию от стенокардии
В случае приступа стенокардии больной ощущает, как боль просто «разливается» по всей груди, а в случае невралгии она локализуется в определенном месте. Более того, в состоянии покоя невралгическая боль тут же стихает, а вот интенсивность болей в сердце никак не зависит от физического напряжения. В то же время, приняв таблетку Нитроглицерина, боль при стенокардии ту же пойдет на спад. Если же это приступ инфаркта или невралгическая боль, препарат не устранит болевые ощущения.
Симптомы, требующие немедленного вызова «неотложки»
При всех вышеописанных симптомах, самостоятельно человеку очень трудно разобраться в причинах дискомфорта и боли в груди. Тем не менее, есть ряд характерных признаков, которые требуют экстренной врачебной помощи. Итак, вызвать «скорую помощь» нужно в случае, если:
- в груди появилась кинжальная боль, от которой можно потерять сознание;
- боль в груди иррадиирует в нижнюю челюсть и плечо;
- болевые ощущения продолжаются более 15 минут, причем не исчезают даже в состоянии покоя;
- при вдохе ощущается чувство сдавливания в груди, которое дополняется нестабильным пульсом, головокружением, тошнотой и рвотой;
- появились резкие кинжальные боли с прерывистым дыханием, высокой температурой и кровавым кашлем.
Ощутив хотя бы один из вышеописанных симптомов, не пытайтесь разобраться в его причинах. Просто вызывайте «скорую помощь» и примите горизонтальное положение. До приезда врачей постарайтесь не принимать обезболивающих средств (можно только Нитроглицерин), чтобы они не повлияли на постановку диагноза. И еще. Не пытайтесь отказаться от госпитализации, если по прибытию специалистов приступ уже прошел. Помните, болезнь лучше предупредить, чем впоследствии лечить.
Торакалгия - боль в области грудной клетки, причины ее возникновения могут быть самыми разными и в некоторых случаях, довольно серьезными. Боль в центре грудной клетки может быть связана с поражениями некоторых внутренних органов, которые расположены в этом месте (сердце, легкие), иногда она может возникнуть вследствие поражения костно-хрящевых структур, заболеваний позвоночника и многого другого. Нередко боль, локализующаяся в центре грудной клетки, становится симптомом таких опасных состояний, как инфаркт миокарда, стенокардия, пневмония, язва желудка и т.д. Причем, как отмечают специалисты и сами пациенты, нет особой зависимости в том, насколько сильно выражена боль, возникающая в центре грудной клетки и тяжестью самого заболевания. То есть, боль может быть и не очень сильной, иногда не мешающей работать и жить, но в то же время заболевание, ее вызвавшее оказывается очень и очень серьезным. Подобное явление можно наблюдать, например, тогда, когда человек на ногах переносит инфаркт и о нем становится известно лишь после тщательного обследования у специалиста в медицинском учреждении.
Как бы то ни было, но боль, возникающая у человека в центре грудной клетки - это очень частая жалоба многих пациентов, она способна возникать внезапно, либо нарастать постепенно, с течением времени. Для того чтобы определить ее природу и выяснить всю серьезность причин, вызвавших такое состояние, настоятельно рекомендуется обратиться в поликлинику к врачу. Однако какие именно органы могут вызывать боль в груди, что именно можно заподозрить у себя в данной ситуации? Не редким источником болевых ощущений становится место сочленения грудины и ребер. Очень опасным для здоровья и жизни может стать ситуация, когда боль в груди вызывается заболеваниями сердца. Помимо этого, болеть могут органы желудочно-кишечного тракта. Стоит в нескольких словах разобрать, какие именно заболевания приводят к болевым ощущениям в области груди, в ее середине.
1. Стенокардия. Обычно приступ стенокардии сопровождается болями в области груди, возникает она внезапно, нередко сразу после сильной физической нагрузки, либо во время нее. Приступ возникает вследствие того, что сердечная мышца испытывает недостаток кровоснабжения, боль может быть давящей, жгущей, сжимающей, ощущается она в центре груди, либо чуть левее, в области сердца. Зачастую боль отдает в руку, шею, нижнюю челюсть, длиться боль может от нескольких секунд до получаса. Обычно при приступе стенокардии от боли можно избавиться, приняв дозу нитроглицерина. Нередко приступ боли сопровождается другими признаками, такими как головокружение, тошнота, сильное сердцебиение, приступ страха, одышка, слабость. Стенокардия очень часто может наблюдаться у пожилых людей, причем риск ее развития повышается, если человек страдает ожирением, гипертонией, сахарным диабетом. Высока вероятность развития стенокардии у курильщиков.
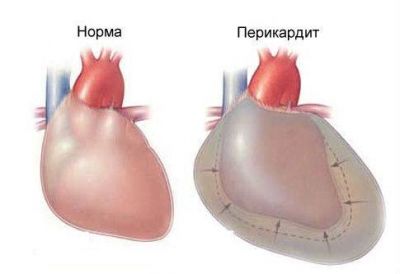
2. Перикардит. Воспаление оболочки сердца (перикарда), вызывает боль в груди, в области сердца. Болезненные ощущения возникают как бы внутри грудной клетки, в ее глубине, за грудиной. Боль может ощущаться постоянно или возникать периодически, если принять положение лежа на спине, она усиливается, если нагнуть туловище вперед - уменьшается. Серьезным состоянием может быть выпотной перикардит, когда жидкость скапливается в полости перикарда, обычно при этом боли проходят. Выпотной перикардит может приводить к сердечной недостаточности, возникает одышка, появляются отеки, слабость, давление снижается.
3. Инфаркт миокарда. Одна из форм ишемической болезни сердца, при которой боль несколько схожа с той, которая возникает при стенокардии, правда сильнее и острее. Если при стенокардии боль, как правило, проявляется после физической нагрузки, инфаркт миокарда может возникнуть внезапно, в состоянии покоя. Состояние это очень серьезное, угрожающее жизни пациента, поэтому он подлежит срочной госпитализации.
Названные причины - это лишь малая часть всех заболеваний сердца и кровеносной системы, которые могут вызывать боли в области груди. То есть, если такая боль вдруг внезапно возникла, есть все основания заподозрить неполадки в работе сердечной мышцы, требуется немедленно обратиться к врачу.
4. Пневмония. При данном заболевании возникает воспаление участка легкого, которое сопровождается многочисленными симптомами, одним из которых является боль в груди. Болевые ощущения нередко сопровождаются сильным кашлем с выделением мокроты, повышается температура тела, возникает слабость, хрипы и т.д. При пневмонии боль в груди может быть односторонней, что соответствует локализации воспаления, при движении и кашле она может усиливаться, в горизонтальном положении уменьшается.
5. Остеохондроз. Частой причиной болей в груди является остеохондроз грудного и шейного отделов позвоночника, при котором поражаются межпозвоночные диски и хрящи. Боль часто бывает острой, как при стенокардии, может отдавать в плечо, лопатку, руку. Для остеохондроза также характерна опоясывающая боль в груди.
6. Межреберная невралгия. При данном состоянии возникает сильная боль в пространстве между двумя ребрами, т.е. в области межреберного промежутка. Межреберная невралгия может возникнуть по разным причинам, например, вследствие неудачного резкого движения, из-за переохлаждения, при длительном нахождении тела в неудобном состоянии, также к данному состоянию нередко приводит остеохондроз и т.д. При межреберной невралгии боль в груди обычно локализуется в одном месте, ограничиваясь межреберным промежутком. Боль может усиливаться при вдохе, повороте тела, кашле, она опоясывающая, стреляющая.
К другим возможным причинам болей в груди могут относиться: туберкулез, рак легких, трахеит, грыжи, мастит, миозит, эзофагит, разрыв пищевода, вегето-сосудистая дистония и многое другое.
Боль в области грудины может свидетельствовать о проблемах в позвоночнике, болезнях сердца или легких, быть проявлением язвы и следствием различного вида травм. Игнорировать такой симптом нельзя, и при первой же возможности необходимо обследоваться. А чтобы знать, к какому специалисту обращаться, будет нелишним подробно изучить характерные признаки заболеваний, которые и вызывают болезненные ощущения посередине груди.
Болезни сердца чаще всего беспокоят людей старшего возраста. Болью в грудине обычно проявляется стенокардия и предынфарктное состояние, и это наиболее опасные причины.
Стенокардия
Ишемическая болезнь имеет несколько форм, одной из которых является стенокардия. Вызывает ее атеросклероз сердечных артерий, характеризующийся сужением сосудов вследствие отложения холестериновых бляшек на стенках. Это снижает циркуляцию крови и в сердце не поступает нужный объем кислорода. А кислородное голодание проявляется приступами сердечной боли.

При стенокардии болевые ощущения имеют ноющий характер, локализуются за грудиной, отдают в левое подреберье, лопатку, левое плечо. Боль возникает обычно во время физических нагрузок, например, когда человек бежит, быстро идет или поднимает тяжести. Иногда приступы появляются в моменты сильного волнения, при выходе из тепла на холод, после обильной пищи. Во время отдыха состояние нормализуется и боль постепенно стихает.
Часто приступы сопровождаются одышкой, чувством тревоги, у человека кружится голова. В редких случаях появляется тошнота, рвотные позывы. Для облегчения состояния необходимо сразу прекратить нагрузку, принять удобное положение, взять под язык таблетку нитроглицерина. Как правило, через 3-5 минут боль стихает. Если этого не произошло, и приступ длится более 10 минут, больному необходима скорая помощь.

Заболевание имеет несколько форм, отличающихся характером течения.
| Форма стенокардии | Характерные особенности |
|---|---|
| Возникновение приступов обусловлено нагрузкой на организм – бег, быстрая ходьба, выполнение физической работы. Реже боль вызывается сильным волнением, перееданием, холодом или жарой |
| Поздняя стадия болезни, при которой физическая активность снижена до минимума, а приступы возникают даже в состоянии покоя |
| Приступы всегда сопровождаются одинаковыми симптомами, имеют одну и ту же интенсивность болей |
| Редкая форма болезни, возникающая у людей молодого и среднего возраста. Вызывается спазмами сердечных артерий |
| Характеризуется нарастающей интенсивностью приступов, распространением боли в руку или челюсть. Чаще всего эта форма заболевания свидетельствует о приближающемся инфаркте |

Инфаркт миокарда характеризуется похожими симптомами, но сила их проявления гораздо выше. В этом случае боль приступообразная, покалывающая, жгучая, длится от 15 минут до часа.

Одновременно у человека наблюдается одышка, может возникать чувство дискомфорта и тревоги. Часто такому состоянию сопутствует головная боль, повышение давления, аритмия.

Если боль отдает в левую руку или затылок, приступы повторяются в течение получаса, кружится голова и нарушается координация движений, следует немедленно вызывать врача на дом. Терпеть такое состояние нельзя, поскольку может возникнуть остановка сердца. Если симптомы менее выражены, а боль снимается приемом нитроглицерина, положение еще не слишком серьезное, но обследование у кардиолога пройти необходимо.
Болезни легких

Самой частой причиной боли в груди являются болезни легких – плеврит, бронхит, пневмония, трахеит и другие. Так как легкие находятся в грудной полости, любые воспалительные процессы сразу же проявляются болью в межреберных мышцах, диафрагме, отдают в шею и под лопатки. Болевые ощущения вначале слабые, ноющего или тупого характера, имеют тенденцию к усилению, особенно при вдохе. С развитием болезни дискомфорт в груди чувствуется постоянно, при сильном вдохе появляется резкая боль, хрипы, человека беспокоит кашель.

Плеврит не считается самостоятельным заболеванием и возникает на фоне других патологических процессов в легких. И все же, плевральные изменения являются серьезным поводом для беспокойства, поскольку провоцируют опасные осложнения. Плевриты принято разделять на 2 типа – инфекционные и асептические. Первый тип вызывается грибками, вирусами, микробактериями туберкулеза. При втором типе воспалительный процесс развивается без участия патогенной микрофлоры. Чаще всего причиной асептического плеврита является рак, также способствуют его возникновению забросы в плевральную полость ферментов из поджелудочной железы, кровоизлияния при оперативном вмешательстве.

Основные симптомы:
- резкая боль при вдохе-выдохе;
- слабость и общее недомогание;
- незначительное повышение температуры;
- в грудной клетке слышится прерывистый шум, напоминающий скрип снега.
Иногда у больного наблюдается болезненность грудных или трапециевидных мышц. Без лечения воспалительный процесс переходит в острую форму, в полости скапливается плевральный экссудат, могут загноиться ткани.


Трахеит – воспалительный процесс оболочки трахеи. Заболевание носит острый и хронический характер, вызывается вирусами, бактериями. Также возникновению болезни способствует пересушенный пыльный воздух, вредные газы и пары. Трахеит острого характера обычно сопутствует некоторым ЛОР-заболеваниям – ларингиту, острому риниту, фарингиту. Хронический трахеит развивается на фоне сердечных болезней, при патологиях почек, эмфиземе, злоупотреблении курением, хронических воспалениях околоносовых пазух.

Симптомы:
- сухой навязчивый кашель, особенно усиливающийся по утрам;
- приступы надрывного кашля при переходе из тепла на холод, сильном вдохе, смехе;
- ноющие боли за грудиной и в гортани;
- легкая охриплость;
- повышение температуры по вечерам;
- появление вязкой мокроты в малых количествах.
Течение болезни в большинстве случаев длительное и сопровождается различными осложнениями дыхательной системы.

Бронхит
Воспаление бронхов может вызываться бактериальной инфекцией, вирусами, вдыханием токсичных веществ, пыли, дыма. Часто бронхит развивается у астматиков.

Заболевание не относится к опасным, но при хронических сердечных и легочных болезнях может вызывать осложнения. Инфекционным бронхитом болеют обычно поздней осенью и зимой. Основным его симптомом является кашель, поначалу сухой и надрывный, затем с выделением мокроты. Дополнительно человек чувствует першение в горле, усталость, незначительное повышение температуры.

Хроническая форма бронхита характеризуется длительным течением – до нескольких месяцев. Кашель вызывает боли в грудине, затруднение дыхания, слабость. Приступы кашля усиливаются при курении, нахождении в пыльном или задымленном помещении, на холоде. Иногда такому состоянию сопутствует развитие эмфиземы легких.

Пневмония
Опасное заболевание, вызываемое вирусами, бактериями и, в редких случаях, грибками. Первые симптомы похожи на простуду – у больного наблюдается повышение температуры, головная боль, слабость в мышцах.

С развитием воспаления появляются другие признаки:
- лихорадка;
- резкие боли в грудине;
- потливость;
- повышенное сердцебиение;
- кашель.

Воспаление легких — пневмония
При бактериальной форме кашель с выделением густой мокроты, при вирусной – сухой и надрывный. Если боль в груди не утихает несколько часов, усиливается при движении, сопровождается повышением температуры, головокружением, удушьем, следует немедленно идти к врачу-пульмонологу. Также не стоит выжидать, если с кашлем отходит мокрота светло-желтого или зеленоватого оттенка, с примесью крови и гнилостным запахом.

Все эти симптомы обозначают развитие в легких деструктивных процессов, что без своевременного лечения может привести к летальному исходу.
Посттравматические боли
Травмировать грудную клетку можно при ушибе, сильном столкновении с чем-либо или падении с высоты. При этом могут повреждаться как мягкие ткани, так и кости скелета, в зависимости от силы воздействия. В большинстве случаев боль появляется сразу, и о причине гадать не приходится, но бывает и так, что последствия травмы проявляются через время.

Характерные симптомы ушиба:
- резкая боль при поворотах и наклонах туловища;
- гематомы, припухлости в местах ушиба;
- болезненные ощущения при вдохе;
- боль при пальпации поврежденного участка.

Самостоятельно определить степень повреждения невозможно, ведь даже при умеренном болевом синдроме последствия травмы могут быть весьма серьезными. Если наблюдаются указанные симптомы, нужно обязательно показаться хирургу или травматологу. Врач назначит рентген-обследование, что даст возможность точно определить все повреждения и подобрать оптимальное лечение.

Болезни позвоночника
Одной из частых причин болей в грудине являются повреждения позвоночника грудного отдела. Межпозвоночная грыжа, спондилез, остеохондроз, сколиоз и другие патологии способны вызывать сильную боль посередине грудной клетки, и без соответствующего лечения могут даже привести к инвалидности.

Определить наличие таких заболеваний можно по следующим симптомам:

В зависимости от тяжести патологии проявления имеют различную интенсивность и продолжительность. Нередко у больного наблюдается только слабая боль в течение нескольких недель, без остальных характерных симптомов. Чтобы избавиться от дискомфорта и улучшить состояние, необходимо пройти тщательное обследование у ортопеда или невропатолога. Терпеть и надеяться, что все пройдет само, при болезнях позвоночника неразумно, ведь самостоятельно восстановиться поврежденные диски не могут.

Заболевания кишечника
![]()
Некоторые заболевания ЖКТ тоже могут проявляться болью в грудной клетке, вследствие чего их путают с болезнями сердца. Например, язва желудка очень долго маскируется под стенокардию, отдавая болью в подреберье, левую лопатку и грудину. Это часто приводит к ошибочному диагнозу, и человек пытается избавиться от дискомфорта при помощи сердечных лекарств, но в результате состояние только ухудшается.

У язвенной болезни есть свои характерные отличия:
- приступы боли длятся несколько часов, а не минуты, как при стенокардии;
- во время приступа пульс и давление остаются в норме;
- болевые ощущения стихают после приема спазмолитиков;
- с развитием болезни прослеживается взаимосвязь боли с приемом пищи, чего не бывает при сердечных заболеваниях.

Язвенная болезнь — симптоматика, проявления
Дополнительно может возникать изжога, нарушения стула, метеоризм и другие явные признаки желудочно-кишечных патологий. Поэтому, если вас тревожит боль в грудине, и ее сопровождает хотя бы 2-3 из указанных симптомов, обращаться нужно к гастроэнтерологу. Проведя необходимые исследования, врач назначит максимально эффективное лечение.

Видео — Болит грудина посередине
Боль в середине грудной клетки может вызываться множеством недугов органов дыхания, желудочно-кишечного тракта, сердечно-сосудистой системы. Поэтому при диагностировании врачи используют несколько методов для обследования пациента и постановки выявления болезни.
К дискомфорту и ноющим болевым ощущениям добавляются остальные симптомы: жжение, тахикардия, кашель и пр. Тупая боль чаще всего признак проблем с дыхательной системой, желудком и кишечником, патологий сердечно-сосудистой системы, болезней щитовидной железы. Такие неприятные симптомы могут повторяться периодически или присутствовать постоянно.
Не стоит заниматься самолечением не зная, чем вызваны болевые ощущения, необходимо пройти полное обследование для определения причин боли в грудной клетке.
Причины
Причиной возникновения тянущих или жгучих болей посередине грудной клетки могут быть болезни сердца, сосудов, дыхательной системы, травмы и многие другие факторы.
Патологии сердца
Стенокардия и инфаркт миокарда
Описание болезни
Стенокардия характеризуется сильными непродолжительными болями в груди. Причина патологии в непроходимости артерий, при котором сердечная мышца получает меньше крови.
Её вызывает атеросклероз, функциональные нарушения в организме, постоянное высокое давление, табакокурение, повышенный уровень холестерина в крови.
Инфаркт миокарда – патологии сердечной мышцы, при котором нарушается её питание кровью из-за поражения атеросклерозом. Сердцем не дополучается нужное количество кислорода, следствием становится отмирание участка сердца. Это явление может спровоцировать полная закупорка артерии или тромбы. Вероятность летального исхода в первые 2 часа после приступа очень высока.
Характер боли
Стенокардия — патология, характеризующаяся короткой тупой болью, которая повторяется короткими эпизодами. Наиболее часто проявляется при движении пациента, нагрузках. Дискомфорт проходит после того, как человек отдохнул.
При инфаркте возникают резкие приступообразные болевые ощущения похожие на стенокардию, но ощущения более интенсивные и длительные. У пациента приступ возникает даже, когда он лежит, находясь в состоянии покоя. Больного беспокоит сильное необъяснимое чувство страха. Дыхание больного становится чаще, его конечности пульсируют, возможна потеря сознания.
Кожные покровы бледнеют, возникает тошнота, человек потеет, его поташнивает. Речь нарушена.
Локализация
При стенокардии и инфаркте боль словно сдавливает грудь, ирригируя в левую область грудины. Она часто отдаёт в лопатку и руку.
Вмешательство врача
Для консультации, диагностики и лечения необходима помощь кардиолога
Диагностика
Диагностируют заболевание следующими методами:
- ЭКГ. При сужении артерий такая кардиограмма покажет отклонения от нормы.
- УЗИ сердца.
- Эхокардиограмма с нагрузкой
- Радиоизотопным сканированием.
Лечение
Чтобы вылечить стенокардию следует уменьшить количество приступов. Для этого врач понижает холестерин в крови, больному необходимо снизить вес, отказаться от вредных привычек, уменьшить уровень сахара в крови. Пациенту необходимо следить за своим давлением и не нервничать.
Все эти меры помогут уменьшить количество рецидивов.
- Лечение медикаментами. В качестве лекарств пациенту назначаются бета адреноблокаторы, блокаторы кальциевых каналов. Они не дадут сужаться артериям, а средства, содержащие нитроглицерин, усилят местное кровообращение, расширив сосуды.
- Хирургическое вмешательство. В сложных и запущенных случаях врачи предлагают коронарное шунтирование. Операция позволяет продолжить путь поступающей в сердце крови мимо поражённого сосуда. Медики предлагают ещё один вариант операционного вмешательства – ангиопластика. Хирург ставит специальный катетер, который раздувается механически, расширяя узкий сосуд, облегчая прохождение через него крови.
Острый перикардит
 Описание болезни
Описание болезни
Воспаление околосердечной сумки, которое характеризуется болями за грудиной, усиливающимися при дыхании. Может быть вызвано бактериями, нередко возникает при ревматизме, болезнях почек, при пневмонии, инфаркте и туберкулёзе.
Характер боли
Болевые ощущения могут быть тупыми или острыми, бывают интенсивными, усиливаются при вдыхании, движении, резкой смене позы. Они могут продолжаться несколько дней, появляются шумы в сердце. Пульс и давление у пациента не меняется, но появляется одышка.
Локализация
Боли с левой стороны в грудной клетке, ирригируя в область лопаток.
Вмешательство врача
Лечится заболевание терапевтом и кардиологом.
Диагностика
Диагностировать заболевание можно на основе ЭКГ, анализов крови на уровень аспарагиновой аминотрансферазы. С помощью рентгена врач увидит изменения перикарда.
В некоторых случаях для выявления болезни врач берет пункцию.
Лечение
Методы лечения зависят от разновидности патологии и их природы. При острой форме перикардита следует провести госпитализацию, а хроническое течение болезни может лечиться амбулаторно.
- Диета. Рациональное питание с ограничением жиров животного происхождения. Пациент не должен пить алкоголь, следует уменьшить количество соли и употребляемой воды.
- Лечение противовоспалительными лекарствами для устранения симптомов заболевания. А также применяется терапия для купирования боли.
- Применение диуретиков для выведению жидкости, антибиотиков, противогрибковых средств.
- Стимуляция иммунитета.
- Операция применяется когда у больного тяжелые последствия и воспалительный процесс угрожает сердцу пациента, например, гнойные явления, «панцирное сердце».
Мерцательная аритмия
 Описание болезни
Описание болезни
Фибрилляция предсердий характеризуется нарушенным сердечным приступом , периодами возбуждений и сокращений предсердий пациента и отдельных мышечных волокон. Сердечные сокращения учащаются до 600 в минуту. Если приступ продолжается больше 2 суток, то у больного развивается ишемическая болезнь. Возможно образование тромбов. При хроническом течении наблюдается нарушение кровоснабжения сердца.
Характер боли
В некоторых случаях патология протекает без всяких симптомов , но чаще всего у человека начинаются боли в груди, учащается биение сердца. Возможны перебои в работе сердца и остановка.
Пациент слабеет, у него кружится голова, усиливается потоотделение, возникает одышка, больной начинает задыхаться. При постоянной болезни сердца мышца истощается, возникают застойные явления во внутренних органах, одышка при подъёме по лестнице. Ночью у пациента может быть отёк лёгких приступы удушья со свистящим дыханием.
Пациент может терять сознание, бывают параличи конечностей, резко падает давление, бывают остановки дыхания и сердца.
Локализация
Боль локализуются в области сердца, отдаёт в руки, реже в челюсть или брюшину.
Вмешательство врача
Для лечения необходимо лечение, назначенное врачом кардиологом.
Диагностика
Врач распознает мерцательную аритмию визуально, осматривая пациента, подсчитав пульс, услышав хрипы в лёгких пациента. У больного во время приступа резко падает давление.
Если врач затрудняется с диагнозом, то назначает:
- Холтеровское мониторирование
- УЗИ сердца с доплерографией.
- Рентген грудины
- Компьютерная томография
Лечение
- Лечение лекарствами происходит с помощью назначения тромболитических ферментов, мочегонных средств, бета-адреноблокаторов, антикоагулянтов и др. медикаментов. Курс лечения длится несколько лет.
- Хирургическое вмешательство. Пациентам рекомендуют упражнения по дыхательной гимнастике для выравнивания сердечного ритма.
- Специально разработанный комплекс ЛФК
- Операция. Этот метод применяется в случаях когда все остальные способы неэффективны. Катетерная абляция направлена на прижигание повреждённого участка. Абляция с кардиостимулятором характеризуется, работу сердца переводят на искусственного водителя ритма. Вшивание дефибриллятора используется для ликвидации приступа аритмии. Хирургическое вмешательство по типу лабиринта перенаправляют импульсы тока для нормализации работы сердца.
- Народные рецепты. Это составы из натуральных компонентов: калина, тысячелистник, семена укропа, грецкие орехи, мед и др.
Синдром пролапса митрального клапана
Описание болезни
 Патология характеризуется нарушением работы левого желудочкового клапана сердца
(разрастание тканей клапана, миксоматозная дегенерация). В других органах нарушений нет. В процессе участвует задняя или передняя створка левого клапана. Иногда сопровождается деформацией костной ткани грудины.
Патология характеризуется нарушением работы левого желудочкового клапана сердца
(разрастание тканей клапана, миксоматозная дегенерация). В других органах нарушений нет. В процессе участвует задняя или передняя створка левого клапана. Иногда сопровождается деформацией костной ткани грудины.
Может быть вызвана ишемической болезнью сердца или ревматизмом сердца в хронической стадии.
Характер боли
Характеризуется периодическими болевыми ощущения в середине грудной клетки. На ранних стадиях часто протекает бессимптомно, а выявляется при медицинском обследовании. Пациент недомогает, у него на длительный период времени повышается температура до 37, 5 градусов. Потоотделение усиливается, в утреннее и вечернее время начинаются приступы мигрени. В ночное время пациент может задыхаться, делая судорожные глубокие вдохи. Боли, которые начинаются в области сердца не снимаются лекарствами, начинается аритмия. Врачи выявляют наличие шумов в сердце.
Локализация
Боли проявляются в области сердца, отдавая в середину грудной клетки.
Вмешательство врача
Для назначения лечения необходима консультация кардиолога и терапевта.
Диагностика
Для диагностирования используется УЗИ, эхокардиография, электрокардиография.
Лечение
- Необходимо нормализовать режим дня, спать не менее 8 часов, не перегружать организм физическими нагрузками
- Хорошо помогает курс психотерапии, аутотренинги, иглоукалывание, электрофорез.
- Массаж отделов позвоночника
- Врачи назначают бета-блокаторы, кардиотрофики, седативные лекарства
- Возможно назначение курса антибиотиков
Патологии крупных сосудов
Расслоение аорты
Описание болезни
Расслаивание аорты – опасная патология , которая может закончиться для больного летальным исходом. Характеризуется повреждением стенок аорты, создаёт лишний канал.

Осложнением может быть выбухание стенок сосудов в местах, где они становятся менее прочными.
Характер боли
Боль резкая интенсивная, возникает внезапно, у пациента могут неметь ноги (чаще левая). Болевые ощущения описываются пациентами, как раздирающие. Если при стенокардии боли имеют свойство стихать, то эти неприятные ощущения продолжаются и в состоянии покоя, и при смене поз.
У пациента резко повышается, а потом снижается давление, потоотделение становится сильней. Пульс асимметричен, человек чувствует усталость и слабость. Кожные покровы приобретают синеватый оттенок и бледнеют. Появляется одышка, человек хрипнет и шумно дышит. Иногда расслоение приводит к потере сознания и коме.
Локализация
Болеть начинает впереди грудины (проксимальное расслоение), болевые ощущения сзади грудной клетки или за лопаткой чаще всего проявляются при дистальном характере патологии.
По мере расслаивания аорты боль начинается и в шее, челюсти, между лопаток, ирригирует в спину и пах.
Вмешательство врача
Нужно срочное лечение у сосудистого хирурга, патология в основном исправляется только хирургическим путём.
Диагностика
Для диагностирования заболевания врачи используют следующие методы:
- Рентген грудины
- Чреспищеводная эхокардиография
- КТ-ангиография
- магнитно-резонансная ангиография
- Анализы крови
Лечение
Основным лечением при расслоении аорты будет срочная госпитализация в реанимацию и операция . Врачи купируют боль и выводят человека из состояния шока анальгетиками или наркотическими веществами.
Состояние больного стабилизируется. В редких неосложненных случаях возможно медикаментозное лечение. Если другие виды лечения неэффективны, то пациенту проводят операцию проводя пластику клапана аорты, протезируя его, проводят трансплантацию коронарных артерий.
Тромбоэмболия лёгочной артерии
 Описание болезни
Описание болезни
Это закупоривание артерий лёгких тромбом, нередко является следствием родовой деятельности, начинается после операций, травм лёгких и т. д. Патология на втором месте по летальным исходам после сердечно-сосудистых заболеваний и онкологии. Заболевание сложно диагностируется, с этим связана столь высокая смертность. При вскрытии тела больных статистика свидетельствует что у половины из них заболевание не было диагностировано.
При своевременном лечении болезни количество летальных исходов снижается до 10%.
Характер боли
Симптоматика этой патологии очень разнообразна, что усложняет диагностирование. Все зависит от скорости развития негативных процессов в лёгких, стадии заболевания и предпосылок, вызвавших тромбоэмболию лёгочной артерии.
Болевые ощущения зависят от места попадания тромба, например, если он находится в крупной артерии, то у пациента может наблюдаться только одышка и ничего больше, а при перекрывании мелких сосудов боль резкая, жгучая, интенсивная.
У человека резко развивается одышка. Начинается сильное сердцебиение, кожа пациента бледнеет, становится серой, нарушается работа кишечника, возникает напряжение в брюшном отделе. Аорта пульсирует, начинаются шумы в сердце, падает давление.
Наполняются кровью вены шеи и брюшного отдела, начинают выбухать.
Локализация
Болевые ощущения локализуются посередине грудной клетки, походя на признаки плеврита.
Вмешательство врача
Для лечения необходимо вмешательство сосудистого хирурга.
Диагностика
Для диагностирования используются следующие методы:
- Рентген
- Компьютерная томография
- Эхокардиография
- Ультразвуковое исследование вен
- Сцинтиграфия
Лечение
- Медикаментозное лечение: внутривенно фраксипарин, гепарин натрия; перорально варфарин;
- Использование лекарств для растворения тромбов, например, стрептокиназа, урокиназа, альтеплаза.
- Врачи могут применять следующие мероприятия: непрямой массаж сердца, оксигенотерапию, искусственную вентиляцию лёгких, введение солевых растворов капельницами.
- Операция. Это может быть ликвидация эмбола или стенки артерии с бляшкой. Нередко необходима пластическая операция сердца, из-за растягивания правого желудочка.
- Установка кава-фильтра, что позволяет делать профилактику заболевания.
Заболевания дыхательных путей
Ларинготрахеит, бронхит
 Описание болезни
Описание болезни
Это воспалительные заболевания , развивающиеся вследствие инфекции, сопровождающиеся кашлем, ознобом, осложнением дыхания.
Характер боли
Болевые ощущения могут быть острыми или тупыми, но непременно усиливаются при кашле. Пациент жалуется на першение в горле, у него саднит за грудиной, возникает мучительный кашель, при котором чувствуется боль.
Возможно увеличение лимфоузлов на шее.
Локализация
Боль начинается за грудной клеткой при кашле.
Вмешательство врача
Лечит это заболевание педиатр, пульполог, отоларинголог.
Диагностика
Врач выявляет заболевание на основе визуального осмотра пациента, при жалобах больного, при прослушивании. При необходимости делается рентген, компьютерная томография, МРТ.
Проводится анализ крови, мазков мокроты. Иногда делается биопсия слизистой гортани.
Лечение
- Щадящий режим для голосовых связок
- Диета с отсутствием солений, горячих или холодных блюд, острых приправ. Дополняется обильным щелочным питьем.
- Медикаментозное лечение антивирусными лекарствами (циклофен, Ингавирин); антибиотики (Флемоклав, Азитромицин); антигистаминные лекарства (Зиртек, Супрастин); препараты, снимающие воспаление (Парацетамол).
- Обязательно применения лекарств от кашля (Синекод, Коделак) и отхаркивающих средств, мулокилитики (Мукалтин, доктор Мом).
- Применение гомеопатических средств.
Плеврит
Описание болезни
Воспаление плевры (оболочки, которая защищает лёгкие) из-за бактерий (стрептококки, грибов, пневмококков и т. д.), травм, туберкулёза, аллергических реакций.
Характер боли
Болевые ощущения часто можно перепутать с сердечными , врачи исключают вероятность сердечного приступа ЭКГ. Когда человек лежит на поражённом месте, то дискомфорт уменьшается. Характер боли интенсивный, у пациента повышается температура, ему сложно дышать, кашель тоже происходит с болью.
Пульс у больного становится частым.
Локализация
Обычно боли локализуются за грудиной, становятся сильней при вдохе-выдохе. При нетипичных формах возможна ирригация в живот, поэтому иногда плеврит можно спутать с приступом аппендицита.
Вмешательство врача
Лечит заболевание врач пульполог.
Диагностика
- Для диагностирования заболевания необходим рентген для выявления затемнений, скоплений жидкости.
- Пункция жидкости в плевре
- Биохимия крови
- Биопсия плевры
- Осмотр пациента
- Прослушивание лёгких
- Пальпация грудной клетки
Лечение
- Пациенту необходимо соблюдение постельного режима с обтиранием влажной смоченной в тёплой воде салфеткой.
- Снятие воспаления с помощью гормональных, антибактериальных, противоотечных лекарств.
- Симптоматическое лечение: снижение температуры жаропонижающим, купирование боли анальгетиками, повышение защитных сил организма иммуностимуляторами.
- Физиотерапия с прогреванием грудины
- Откачивание содержимого плевры, что не устраняет компрессию внутренних органов
- Местное лечение: втирание растирок, накладывание компрессов и повязок.
- Восстановление с помощью ЛФК, йоги, приём витаминов и минералов, полноценное питание.
Рак (лёгкого, бронхов, плевры, метастатическое поражение лимфоузлов)
 Описание болезни
Описание болезни
Новообразование злокачественного характера лёгких, которое вызвано вдыхание канцерогенов, табакокурением, вредным производством .
Характер боли
На ранних этапах болезнь протекает бессимптомно, он просто похож на бронхит в хронической стадии или заболевание ОРВИ. Поэтому нередко диагностирование рака происходит на запущенной стадии болезни. При центральной форме онкологии патология проявляется быстрей из-за нарушений дыхания.
Сначала начинается тупая боль в грудной клетке, которая возникает периодически; потом болевые ощущения становятся настолько сильными, что человек не может спать, облегчают состояние только наркотические вещества. Кашель нередко сопровождается мокротой с кровью, визуально похожей на розовое или красное желе. Начинается одышка.
У пациента кружится голова, повышается температура, происходит потеря веса.
Локализация
Боли локализуются в грудной клетке на месте очага заболевания, но при прорастании опухоли могут начинаться в области рёбер, в районе близлежащих внутренних органов.
Вмешательство врача
Лечит заболевание врач-онколог.
Диагностика
Диагностируют онкологическое заболевание следующими методами:
- Рентген в двух проекциях
- Флюорография
- Бронхоскопия
- Медиаскопия
- Биопсия лимфатических узлов, внутренних органов
Лечение
- Хирургическое вмешательство
- Химиотерапия, направленная на подавление роста клеток опухоли. Делается при помощи Винкристина, Карбоплатин, Иринотекан, Этопозида.
- Курс лучевой терапии. Основные методики: технология (IGRT) (облучает поражённые клетки, корректирует, переводит нагрузки на другой участок ткани); брахитерапия (перемещение к клеткам средств, которые усиливают их действие); «умный нож» (точное воздействие кибер-ножа на поражённые клетки).
- Гормональная коррекция
- Иммунотерапия
Болезни органов желудочно-кишечного тракта
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
 Описание болезни
Описание болезни
Хроническая патология ЖКТ, возникающая из-за периодического заброса пищи в пищевод с последующим повреждением слизистых оболочек , близлежащих органов (бронхи, глотка, трахея).
Характер боли
Пациент жалуется на изжогу, кислую отрыжку. Нередко начинаются болевые жгущие ощущения при глотании и после приёма пищи, в редких случаях возникает рвота с последующей икотой. Пациент может жаловаться на болезненность за грудиной, походящие на инфаркт или стенокардию.
Ночью из-за забрасывания в пищевод пациент начинает кашлять, у него в глотке першит, возникает осиплость, возможно развитие бронхита или астмы.
Симптоматика усиливается при физических нагрузках, после еды.
Локализация
Жгущая боль, сопровождающаяся изжогой, локализуется в подложечной области, ирригирует в шейный отдел, плечи. Начинается через 1-2 часа после еды. Может становиться сильней после выпивания газировки, при движении.
Вмешательство врача
Для диагностики и назначения лечения необходима консультация терапевта и гастроэнтеролога.
Диагностика
- Тест с ингибитором протонной помпы.
- Внутрипищевой рН мониторинг
- Фиброэзофагогастродуоденоскопия
- Хромоэндоскопия пищевода.
- УЗИ внутренних органов
- Рентген.
- Анализы крови и кала
Лечение
- Хирургическое вмешательство необходимо только в крайних случаях.
- Соблюдение диеты и специальных рекомендаций. Из рациона исключаются горячие блюда, нельзя употреблять много еды на ужин, есть цитрусовые, шоколад и жирное. Нельзя делать резкие наклоны вперёд после еды, не рекомендуется ношение тесной одежды и корсетов, чтобы не поднимать внутрибрюшное давление.
- Рекомендуется снижение веса при наличии ожирения.
- Нельзя пить спазмолитики, простагландины.
- Курс медикаментов: антациды (Алмагель), прокинетики (Мотилиум).
Эзофагит
 Описание болезни
Описание болезни
Это патология, характеризующаяся воспалительным процессов слизистых оболочек. Если не лечить болезнь, то осложнениями станет пептическая язва, возникновение перфорации пищевода. Существуют разные виды патологии: болезнь бывает как острой, так и хронической. Она поражает поверхностные слои слизистой или глубокие.
Поражение пищевода может быть полным, в некоторых случаях, воспаление распространяется только на верхний или нижний отдел.
Характер боли
Проявления боли зависят от воспалительного процесса. Например, при катаральной форме пищевод чувствителен только к холодным и горячим блюдам. При тяжёлых формах появляются интенсивные жгучие боли. При глотании тоже начинается боль. Пациент жалуется на повышенное отделение слюны, изжогу, возможны приступы рвоты с кровью. Потом симптомы исчезают, но в течение 3 месяцев на стенах пищевода появляются рубцы.
Локализация
Болезненность ощущается за грудиной, может ирригировать в шейный отдел и в спину.
Вмешательство врача
Для лечения заболевания необходима консультация хирурга и гастроэтеролога.
Диагностика
- Рентген
- эзофагоскопия,
- эндоскопическая биопсия слизистой
- Гистологическое исследование
- Эзофагоманометрия
Лечение
- Приём медикаментов: антациды и лекарства из группы фамотидина.
- Диета с исключением алкогольных напитков, пищи усиливающей выделение желудочного сока
- Курс антибиотиков
- Отказ от транквилизаторов и седативных препаратов
- Физиотерапия (электрофорез, грязелечение).
- Операция. Делается в крайне тяжёлых случаях при рубцевании тканей пищевода.
Инородные тела пищевода
![]() Описание болезни
Описание болезни
Инородные тела в пищеводе бывают не так часто , но попадания в него монет, костей, протезов, пищи, мелких деталей игрушек требуют быстрой помощи. Застревать предметы в нём могут из-за большого объёма предмета в сравнении с просветом пищевода, опухоли и т. д.
Характер боли
Если у игрушек нет острых краёв, то родители часто и не подозревают, что потерянный предмет застрял в пищеводе. При попадании в пищевод тела с острыми краями замечено сильное слюнотечение. Такие дети отказываются от пищи, не хотят лишний раз поворачивать голову. При попадании тел с гладкой поверхностью пациент может кашлять, пьёт, но не ест густую пищу.
Наблюдаются нарушения дыхания.
Пациент чувствует жажду, теряет вес от недостатка воды. При нахождении предмета в верхней части пищевода гортань отодвигается вперёд и становится шире. Если проводить пальпацию впереди гортани, то возникает ноющая боль, которая проходит, как только врач убирает пальцы. Пациента знобит, может наблюдаться температура
Локализация
Боль развивается ниже того места куда попало инородное тело
Вмешательство врача
Для консультации и диагностики может понадобиться помощь хирурга и терапевта.
Диагностика
- Визуальный осмотр пациента
- Эзофагоскопия
- Рентген
- Фистулография
Лечение
Главные меры, которые врач может предпринять – это извлечение предмета. Это можно сделать щадящим способом при помощи обволакивающих веществ, специальной диетой, промыванием фурациллином.
Если инородное тело не удаляется, то нужно провести эндоскопию с извлечением под общей или местной анестезией.
Язвенная болезнь желудка
 Описание болезни
Описание болезни
Это болезнь хронического характера с частыми рецидивами . При ней формируются дефекты в желудке с проникновением под слизистые оболочки. При болезни чередуются периоды ремиссии и обострения.
Характер боли
Клиническая картина патологии может быть разной, она зависит от болевого порога пациента, стадии болезни, локализации очага, индивидуальных характеристик человека. Характер боли бывает постоянным и периодическим (в ночное время, после приёма пищи). Болезненность, наблюдаемая у пациента, бывает тянущей, тупой, острой и т. д. Варьируется и её интенсивность: от сильной до чуть заметной болезненности.
Пациент жалуется на тяжесть в животе после еды, отрыжку, изжогу, пониженный аппетит и задержку дефекации.
Локализация
Боль наблюдается в левой стороне грудной клетки, отдаёт в руку или спинной отдел, ребра, поясницу, область таза.
Вмешательство врача
Для лечения необходима консультация хирурга и гастроэнтеролога.
Диагностика
Выявление заболевания производится с помощью анализа крови, фиброэзофагогастродуоденоскопии, рентгена, рН-метрии и суточного мониторирование рН желудочного сока.
Лечение
- Курс антибиотиков (Амоксициллин, Тетрациклин).
- Лечение антисекреторными препаратами, которые нейтрализуют соляную кислоту (Маалокс).
- Приём Ранитидина, Омепразола, Сукральфата, Де-нола и т. д.
- Рекомендуется приём антидепрессантов и транквилизаторов.
- Для купирования боли используют спазмолитики, например, но-шпа.
- Назначают лечение пробиотиками, например, Линекс.
Обязательно посмотрите следующее видео
В каком случае немедленно к врачу?
- При резком приступе боли, особенно если пациент задыхается, слабеет, у него темнеет в глазах.
- Если таблетки нитроглицерина не могут снять болевые ощущения
- При потере сознания.
Первая помощь
Первая помощь зависит от заболевания:
- При стенокардии дают таблетку нитроглицерина, если не помогает, вызывают «скорую».
- При инфаркте максимально обеспечивают приток кислорода больному и вызывают «скорую помощь».
- Для снятия спазма при остеохондрозе достаточно принять таблетку купирующую боль или воспаление, сделать местное растирание нестероидной мазью.
- При язве срочно необходима помощь врача.
- При боли от сильной изжог принимается Пептобисмол.
- При травме больного укладывают на больной бок и фиксируют грудную клетку. Необходима срочная транспортировка пациента к травматологу.
- Невралгию облегчают тёплыми или холодными компрессами.
- При резком болевом приступе с потерей сознания нужно проверить дышит ли человек, бьётся ли его сердце, сделать сердечно-лёгочную реанимацию. Его укладывают так, чтобы ноги были выше головы. Пациента надо постараться привести в себя и вызвать врача.
Делая выводы из всего вышесказанного можно понять, что боль в грудине посередине не появляется просто так – чаще это симптом серьёзного заболевания .
Поэтому не нужно пускать все на самотёк, занимаясь самолечением. Необходимо обратиться к врачу для своевременной диагностики заболевания и его лечения. Это верный способ предупредить приступ стенокардии, инфаркта, избавиться от язвы желудка и других серьёзных патологий, отравляющих существование.
Вконтакте
В любом случае следует внимательно относиться к появлению таких болей, особенно связанных с физической нагрузкой или стрессовыми ситуациями.
Причины боли в груди
Инфаркт миокарда почти всегда вызывает боль разной степени выраженности от умеренной до интенсивной. Боль при инфаркте не проходит быстро. Невозможно полностью снять болевой синдром с помощью отдыха и лекарств. Об инфаркте миокарда следует помнить и при появлении выраженных болей в грудной клетке при стрессе и физической нагрузки даже у довольно молодых людей.
Приступы стенокардии также приводят к появлению боли, ощущаемой как при инфаркте миокарда, однако это другое заболевание. Большинство приступов стенокардии длится примерно 15 минут.
Изжога может вызывать чувство жгучей боли за грудиной.
Физические упражнения, падения, кашель могут приводить к болезненному перенапряжению мышц и других тканей грудной стенки. В этом случае боль усиливается при надавливании на больной участок.
Тревожное состояние, паника могут включать себя симптомы со стороны органов грудной клетки например тахикардию (частые, сильные и неритмичные удары сердца), поверхностное дыхание. К другим симптомам тревожного состояния относятся беспокойство, страх удушья, страх смерти.
Язвенная болезнь и заболевания желчного пузыря также вызывают боли, которые могут распространять на грудную клетку.
Эмболия легочной артерии это наличие тромба в артерии, идущей от сердца к легким. К факторам риска тромбоэмболии легочной артерии относятся хирургические вмешательства за последние 6 недель, ношение гипсовых повязок, длительное сидение в самолетах, автомобилях, состояние, ограничивающие подвижность. Симптомы тромбоэмболии включают внезапное прерывистое дыхание, внезапную боль в грудной клетке , которая становится все сильнее при дыхании, и иногда кашель с кровью.
Симптомы
Требуется немедленная медицинская помощь:
Боль в грудной клетке, потеря сознания или приступ кашля после физических упражнений;
- жгучая боль или давление в грудной клетке, которая распространяется на плечо, спину, шею и нижнюю челюсть;
- боль в грудной клетке продолжительностью более 15 мин, которая не облегчается после отдыха;
- боль и чувство сдавления грудной клетки в сочетании с нестабильным или ускоренным сердечным ритмом, поверхностным дыханием, тошнотой или рвотой, повышенным потоотделением, головокружением, беспокойством или обмороком;
- внезапные сильные боли в груди и прерывистое дыхание или кашель с кровью.
Что может сделать врач
Расспросить вас об истории сердечно-сосудистых заболеваний в вашей семье, о симптомах, присутствующих в настоящий момент, и о медикаментах, которые вы принимаете.
Провести осмотр, чтобы определить, связана ли боль с заболеваниями сердца или нет.
Провести необходимые обследования, включая ЭКГ, тест с физической нагрузкой, ангиографию коронарных сосудов (серия рентгеновских снимков сосудов сердца), исследования желудка и др.
Профилактика инфаркта и стенокардии
Регулярно делайте зарядку, ходите пешком. Ни в коем случае не начинайте занятия спортом или физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
Поддерживайте оптимальный для вас вес.
Держите под контролем факторы риска атеросклероза, например, высокое артериальное давление, уровень холестерина, диабет.
Пациенты, страдающие диабетом, должны регулярно контролировать уровень сахара крови.
Питайтесь регулярно.
Обязательно регулярно посещайте врача и проводите необходимые исследования. Любую проблему со здоровьем легче предотвратить или справиться с болезнью на ранних стадиях.





