IV उपचार के बाद फ़्लेबिटिस। इंजेक्शन के बाद थ्रोम्बोफ्लिबिटिस क्या है?
फ़्लेबिटिस एक सूजन प्रक्रिया है जो नसों की दीवारों को प्रभावित करती है और दर्दनाक प्रभाव या परेशान करने वाले पदार्थों के प्रवेश के कारण होती है। संक्रमण और सहवर्ती रोग भी इस विकृति का कारण बन सकते हैं।
इस प्रकार, इंजेक्शन के बाद फ़्लेबिटिस एक जटिलता है जो अंतःशिरा हस्तक्षेप के बाद होती है और शिरापरक दीवार के सूजन घाव के रूप में प्रकट होती है।
घाव को वाहिकाओं के विभिन्न क्षेत्रों में स्थानीयकृत किया जा सकता है। उदाहरण के लिए, इंजेक्शन के बाद थ्रोम्बोफ्लेबिटिस को अलग किया जाता है।
- साइट पर सभी जानकारी केवल सूचनात्मक उद्देश्यों के लिए है और कार्रवाई के लिए कोई मार्गदर्शिका नहीं है!
- आपको सटीक निदान दे सकता है केवल डॉक्टर!
- हम आपसे विनम्र निवेदन करते हैं कि स्वयं-चिकित्सा न करें, बल्कि किसी विशेषज्ञ के साथ अपॉइंटमेंट लें!
- आपको और आपके प्रियजनों को स्वास्थ्य!
रोग के निम्न प्रकार भी होते हैं:
कारण
यदि इस प्रक्रिया की तकनीक का पालन नहीं किया जाता है, तो इंजेक्शन के बाद थ्रोम्बोफ्लिबिटिस, एक नियम के रूप में, संपीड़न स्क्लेरोथेरेपी की एक जटिलता है।
यदि स्क्लेरोसेंट इंजेक्शन या कमजोर लोचदार संपीड़न के क्षेत्र में नस का स्थानीय संपीड़न अपर्याप्त है, तो पोत में सूजन हो सकती है। परिणामस्वरूप, अक्सर नस के लुमेन में रक्त का थक्का बन जाता है, जिससे फुफ्फुसीय अन्त: शल्यता का खतरा पैदा हो जाता है।
ऐसी समस्याओं के विकास को रोकने के लिए, विशेष चिपकने वाली पट्टियों और लेटेक्स या फोम रबर तकिए का उपयोग किया जाता है।
ऐसी जटिलता की घटना का एक उदाहरण, जो नस के अपर्याप्त संपीड़न के कारण होता है, तथाकथित अंतःशिरा हेमेटोमा की घटना है।
द्वारा उपस्थितिवे नसों के घने क्षेत्रों से मिलते जुलते हैं जो दर्द का कारण बनते हैं और थ्रोम्बोस्ड वाहिकाओं से मिलते जुलते हैं। ऐसी नसों के लुमेन में टार जैसा द्रव्यमान होता है, जिसमें रक्त और स्क्लेरोसेंट का मिश्रण होता है।
यदि समय पर उपाय नहीं किए गए, तो अंतःशिरा हेमटॉमस तीव्र थ्रोम्बोफ्लिबिटिस के विकास को जन्म दे सकता है। स्थानीय संपीड़न और हेपरिन युक्त मलहम के उपयोग के माध्यम से, हेमटॉमस का क्रमिक पुनर्वसन प्राप्त करना संभव है।
कभी-कभी एक विशेष पंचर प्रक्रिया को तेज़ करने में मदद करता है। यह प्रक्रिया नस के लुमेन में मौजूद द्रव्यमान को हटा देती है।
लक्षण
इंजेक्शन के बाद फ़्लेबिटिस की पहली अभिव्यक्ति तीव्र होती है दर्द सिंड्रोम, जो प्रभावित पोत के क्षेत्र में स्थानीयकृत है। साथ ही, शरीर का तापमान काफी बढ़ जाता है और व्यक्ति की सामान्य स्थिति काफी खराब हो जाती है।
रोग की शुरुआत के बाद पहले दिन, अंग की परिधि में गंभीर सूजन विकसित हो जाती है। जैसे-जैसे बीमारी बढ़ती है, यह बड़े क्षेत्र को अपनी चपेट में ले लेती है।
3 दिनों के बाद, नरम पेस्टी एडिमा विकसित होती है, जो हाथ और अग्रभाग को प्रभावित करती है। इस स्तर पर, सही निदान करना बहुत महत्वपूर्ण है। यदि फ़्लेबिटिस को गलती से हाथ-पैर की नसों का कफ समझ लिया जाता है, जो सतही है, तो इससे सर्जिकल हस्तक्षेप से बचा जा सकेगा।
सबसे गंभीर प्रकार जो इंजेक्शन के बाद हाथ का थ्रोम्बोफ्लेबिटिस हो सकता है वह पेरिफ्लेबिटिस है।
अक्सर विकृति प्रत्याहार सिंड्रोम का परिणाम होती है। इस स्थिति में, एक व्यक्ति के पास है बढ़ी हुई चिंता, वह हाथ-पांव में तेज दर्द की शिकायत करता है। ये लक्षण सटीक निदान करना कठिन बनाते हैं।
ऐसी स्थिति में इसके अतिरिक्त विशिष्ट लक्षणरोग, आपको अतिरिक्त अभिव्यक्तियों पर ध्यान देना चाहिए:
- त्वचा की लालिमा;
- अंग के आकार का आंशिक दोगुना होना;
- मांसपेशियों के ऊतकों का स्थानीय तनाव।
4 दिनों के बाद, प्रभावित क्षेत्र में ऊतक नरम स्थिरता प्राप्त कर लेते हैं, और उतार-चढ़ाव देखा जाता है।
शिरा के केंद्रीय ट्रंक में रक्त के थक्के की उपस्थिति से पास में स्थित धमनी में प्रतिवर्त ऐंठन हो सकती है। ऐसी स्थिति में, रोगी का गलत निदान किया जा सकता है, अर्थात् तीव्र धमनी रुकावट।
निदान
सबसे पहले, डॉक्टर को प्रभावित नस को थपथपाना चाहिए। परीक्षा के परिणामस्वरूप, एक घुसपैठ का पता लगाया जा सकता है, जो इंगित करता है कि सूजन प्रक्रिया चमड़े के नीचे के ऊतक के एक बड़े क्षेत्र में फैल गई है।
इसके अलावा, रक्त और मूत्र परीक्षण का उच्च नैदानिक मूल्य होता है।
यदि आवश्यक हो, तो रेडियोग्राफी की जा सकती है और अल्ट्रासाउंड जांच. डॉक्टर को यथाशीघ्र सटीक निदान करने में सक्षम होने के लिए, उसके पास रोगी का पूरा चिकित्सा इतिहास होना चाहिए।
संवहनी जांच भी महत्वपूर्ण है निचले अंग- रियोवासोग्राफी।
ज्यादातर मामलों में, इंजेक्शन के बाद थ्रोम्बोफ्लिबिटिस को खत्म करने के लिए, रूढ़िवादी चिकित्सा का उपयोग किया जाता है, जिसमें निम्नलिखित घटक शामिल होते हैं:
- गैर-स्टेरायडल विरोधी भड़काऊ दवाओं के साथ उपचार - इनमें इबुप्रोफेन, निमेसुलाइड शामिल हैं;
- उपयोग ;
- आवेदन पत्र;
- स्थानीय उपचार - विशेष रूप से, चांदी की तैयारी का उपयोग करके ड्रेसिंग।
यदि रोगी के पास है हल्की डिग्रीसतही नसों के घाव, पर्याप्त रूढ़िवादी चिकित्सा, जो सूजन प्रक्रिया को खत्म करने और दर्द से राहत दिलाने में मदद करता है
यदि कोई अधिक गंभीर प्रक्रिया है तो वह जटिल है जीवाणु संक्रमण, जटिल उपचार का संकेत दिया गया है।
इसे निम्नलिखित कार्यों को हल करना चाहिए:
- सूजन रोकें;
- ऐंठन को खत्म करें और बढ़ा हुआ स्वरसंवहनी दीवार;
- शिरापरक रक्त प्रवाह में वृद्धि;
- रक्त की चिपचिपाहट कम करें;
- रक्त के थक्कों के गठन से निपटें;
- चिकनी शिरापरक मांसपेशियों के स्वर को स्थिर करना;
- सूजन को खत्म करें और लसीका परिसंचरण में सुधार करें।
इलाज के लिए सूजन प्रक्रियागैर-स्टेरायडल सूजन-रोधी दवाओं का उपयोग किया जाता है। इनका उपयोग मौखिक रूप से या मलहम के रूप में किया जा सकता है। प्राथमिकता दी जानी चाहिए गैर-स्टेरायडल दवाएंनई पीढ़ी. हालाँकि, इसके अलावा, ब्यूटाडियोन, निमेसुलाइड आदि दवाओं का भी सफलतापूर्वक उपयोग किया जाता है।
यदि कोई संक्रमण होता है, तो आपको रोगज़नक़ का प्रकार निर्धारित करना होगा और उसे निर्धारित करना होगा जीवाणुरोधी उपचार. दवाइयाँएंडोलिम्फेटिक रूप से प्रशासित किया जा सकता है। इसके कारण, संक्रमण के स्रोत में उनकी सामग्री में वृद्धि संभव है।
सूजन वाली जगह पर हेपरिन और ट्रॉक्सवेसिन जैसे पदार्थों से युक्त मलहम लगाना चाहिए। वे सूजन को कम करने और संवहनी पारगम्यता में सुधार करने में मदद करते हैं। रक्त के थक्कों को बनने से रोकने के लिए ट्रेंटल और अन्य आधुनिक दवाओं का उपयोग किया जाता है।
अंतःशिरा इंजेक्शन और जलसेक के साथ थ्रोम्बोफ्लिबिटिस का उपचार विशेष रूप से अस्पताल की सेटिंग में किया जाना चाहिए। यह गंभीर जटिलताओं के जोखिम से जुड़ा है - थ्रोम्बोएम्बोलिज्म या कफ।
यदि फ़्लेबिटिस हो जाता है चिरकालिक प्रकृति, लीवर फेल होने का खतरा रहता है। इसलिए, नसों में क्षति के कारण होने वाली किसी भी स्थिति के लिए तुरंत पर्याप्त उपचार करना बहुत महत्वपूर्ण है अंतःशिरा प्रशासनऔषधियाँ।
क्षेत्र में प्रकट होने वाले फ़्लेबिटिस का स्व-उपचार अंतःशिरा इंजेक्शन, बहुत खतरनाक। यह न केवल मानव स्वास्थ्य, बल्कि मानव जीवन के लिए भी खतरा है। इसीलिए समय रहते डॉक्टर से परामर्श लेना बहुत महत्वपूर्ण है।
जिन लोगों को कष्ट हुआ है यह विकृति विज्ञानया जोखिम में हैं, तो आपको अपनी जीवनशैली में समायोजन करने की आवश्यकता है। उन्हें आराम के साथ संयोजन करने की आवश्यकता है चलना. धूम्रपान बंद करना और रक्तवाहिका-आकर्ष का कारण बनने वाले किसी भी कारक को खत्म करना बहुत महत्वपूर्ण है।
संभावित जटिलताएँ
अक्सर, इंजेक्शन के बाद थ्रोम्बोफ्लिबिटिस की जटिलताएं पर्याप्त चिकित्सा या स्व-दवा की कमी के कारण होती हैं। बाद के मामले में, न केवल कारण बनने का जोखिम है बड़ा नुकसानस्वास्थ्य, लेकिन मृत्यु भी।
यदि तीव्र फ़्लेबिटिस का पर्याप्त रूप से इलाज किया जाता है, तो यह आमतौर पर स्वास्थ्य के लिए खतरा पैदा नहीं करता है। साथ ही, वहाँ है जीर्ण रूपएक रोग जिसके लक्षण अव्यक्त होते हैं।
ऐसी स्थिति में, व्यक्ति केवल अभिव्यक्तियों को नज़रअंदाज कर देता है या लागू कर देता है। बीमारी के अचानक बढ़ने से गंभीर परिणाम हो सकते हैं।

निवारक उपाय
थ्रोम्बोफ्लिबिटिस की घटना को रोकने के लिए, आपको व्यायाम करने की आवश्यकता है। सबसे पहले, हार्मोनल के उपयोग को बाहर करने की सिफारिश की जाती है गर्भनिरोधक औषधियाँ. यह उन लोगों के लिए विशेष रूप से सच है जो संवहनी रोगों से ग्रस्त हैं।
थ्रोम्बोफ्लिबिटिस के विकास को रोकने के लिए विशेष उपाय किए जाने चाहिए शारीरिक व्यायाम. में इस मामले मेंपैदल चलना और उठक-बैठक करना बहुत उपयोगी है। जिम्नास्टिक कक्षाएं भी कम प्रभावी नहीं हैं।
यदि कोई व्यक्ति प्राप्त करता है दीर्घकालिक उपचारइंजेक्शन या ड्रॉपर का उपयोग करके, आपको इन क्षेत्रों को विशेष मलहम के साथ व्यवस्थित रूप से इलाज करने की आवश्यकता है। यदि आपको फ़्लेबिटिस के विकास का संदेह है, तो आपको डॉक्टर से परामर्श लेना चाहिए। किसी वाहिका में स्थित रक्त का थक्का टूट सकता है, जिससे तत्काल मृत्यु हो सकती है।
इंजेक्शन के बाद थ्रोम्बोफ्लिबिटिस - पर्याप्त गंभीर उल्लंघन, जो साथ है अप्रिय लक्षणऔर प्रतिनिधित्व कर सकते हैं असली ख़तराजीवन के लिए।
विकास को रोकने के लिए खतरनाक जटिलताएँया घातक परिणाम, आपको तुरंत किसी योग्य चिकित्सक से परामर्श लेना चाहिए। केवल पर्याप्त और समय पर चिकित्सा ही पैथोलॉजी से शीघ्रता से निपटने और नकारात्मक परिणामों को रोकने में मदद करेगी।
अधिकांश सामान्य कारणपरिधीय नसों के कैथीटेराइजेशन के दौरान विफलताएं और जटिलताएं चिकित्सा कर्मियों के बीच व्यावहारिक कौशल की कमी के साथ-साथ शिरापरक कैथेटर लगाने और उसकी देखभाल करने की तकनीक के उल्लंघन के कारण होती हैं।
कैथीटेराइजेशन से जुड़ी सभी जटिलताएँ परिधीय नस, सामान्य और स्थानीय में विभाजित किया जा सकता है। स्थानीय कैथेटर स्थापना स्थल पर या उसके तत्काल आसपास विकसित होते हैं (उदाहरण के लिए, उस नस के साथ जिसमें पीवीके स्थित है), इनमें हेमेटोमा, घुसपैठ, फ़्लेबिटिस और शिरा घनास्त्रता शामिल हैं। सामान्य जटिलताएँसामान्यीकरण से सम्बंधित स्थानीय जटिलताएँया शुरू में अंतःशिरा कैथेटर (एयर एम्बोलिज्म, थ्रोम्बोएम्बोलिज्म, कैथेटर सेप्सिस) के स्थान से दूर विकसित होते हैं। वे बुलाएँगे गंभीर उल्लंघन सामान्य हालतशरीर।
स्थानीय जटिलताएँ
हेमेटोमा ऊतकों में रक्त का संचय है। कैथेटर की जगह से सटे ऊतकों में किसी वाहिका से रक्त के रिसने के परिणामस्वरूप हेमेटोमा बन सकता है। यह पीवीसी स्थापित करते समय असफल नस पंचर के परिणामस्वरूप या इसके परिणामस्वरूप हो सकता है अगला विलोपनकैथेटर. इसलिए, पीवीके की स्थापना के कारण होने वाले हेमेटोमा के गठन से बचने के लिए, नस की पर्याप्त भराई सुनिश्चित करना आवश्यक है, साथ ही कैथेटर के स्थान का सावधानीपूर्वक चयन करना आवश्यक है।
रोकथाम: खराब आकृति वाले जहाजों पर वेनिपंक्चर न करें। पीवीके को हटाने के बाद 3-4 मिनट के लिए वेनिपंक्चर साइट पर दबाव डालकर कैथेटर को हटाते समय हेमेटोमा के गठन से बचा जा सकता है। आप अंग को ऊपर भी उठा सकते हैं।
शिरा घनास्त्रता (चित्र 1) तब होती है जब किसी वाहिका के लुमेन में रक्त का थक्का बन जाता है। ऐसा तब हो सकता है जब नस के व्यास और कैथेटर के आकार के बीच कोई मेल न हो, या देखभाल में दोष हो।
चावल। 1. नस के घनास्त्रता की योजना जिसमें पीवीसी स्थित है
रोकथाम. घनास्त्रता के विकास से बचने के लिए, प्रदर्शन करना आवश्यक है सही विकल्पकैथेटर का आकार छिद्रित नस के आकार के अनुसार, देखभाल के नियमों का पालन करें। कैनुलास से गुणवत्ता सामग्री(पॉलीयुरेथेन, पॉलीटेट्राफ्लुओरोएथिलीन, फ्लोरोएथिलीनप्रोपाइलीन कॉपोलीमर) में पॉलीइथाइलीन और पॉलीप्रोपाइलीन कैथेटर की तुलना में कम थ्रोम्बोजेनेसिटी होती है। घनास्त्रता की रोकथाम में उस स्थान के ऊपर त्वचा क्षेत्र को चिकना करना भी शामिल है जहां कैथेटर को हेपरिन जैल (लियोटन) के साथ नस में स्थित माना जाता है।
घुसपैठ तब होती है जब दवाइयाँया संक्रमित घोल त्वचा के नीचे जाते हैं, नस में नहीं। ऊतक में कुछ समाधानों का प्रवेश, जैसे कि हाइपरटोनिक, क्षारीय या साइटोस्टैटिक समाधान, ऊतक परिगलन का कारण बन सकता है। इसलिए घुसपैठ की पहचान करना बहुत जरूरी है प्रारम्भिक चरण. जब घुसपैठ के पहले लक्षण दिखाई दें, तो पीवीसी को तुरंत हटा दिया जाना चाहिए। घुसपैठ से बचने के लिए, लचीली केशिका कैथेटर का उपयोग करें और उन्हें सावधानीपूर्वक सुरक्षित करें।
रोकथाम. यदि कैथेटर को अंतिम मोड़ पर स्थापित किया गया है तो उसे स्थिर करने के लिए एक टूर्निकेट का उपयोग करें। ऊतक के तापमान में कमी और कैथेटर सम्मिलन स्थल के आसपास किसी सूजन की जाँच करें।
फ़्लेबिटिस शिरा की अंदरूनी सूजन है, जो रासायनिक, यांत्रिक जलन या संक्रमण के परिणामस्वरूप हो सकती है। कैथेटर संक्रमण के सबसे आम प्रेरक एजेंट हैं कोगुलेज़-नकारात्मक स्टेफिलोकोसीऔर स्टाफीलोकोकस ऑरीअस, एंटरोकोकी, कैंडिडा (अक्सर एंटीबायोटिक थेरेपी की पृष्ठभूमि के खिलाफ), कई के लिए प्रतिरोधी रोगाणुरोधी औषधियाँ.
सूजन के अलावा, रक्त का थक्का भी बन सकता है, जिससे थ्रोम्बोफ्लिबिटिस का विकास होता है। फ़्लेबिटिस के विकास में योगदान करने वाले सभी कारकों में से (जैसे कैथेटर का आकार, वेनिपंक्चर की साइट इत्यादि), कैथेटर नस में रहने की अवधि और इंजेक्शन किए गए तरल पदार्थ का प्रकार विशेष रूप से महत्वपूर्ण है . दवा की ऑस्मोलैरिटी महत्वपूर्ण है (गंभीर फ़्लेबिटिस 600 mOsm/l से अधिक की ऑस्मोलेरिटी पर विकसित होता है, तालिका 8.1) और इंजेक्ट किए गए समाधान का पीएच (पीएच मान सीमित करना फ़्लेबिटिस के विकास को प्रभावित करता है)। फ़्लेबिटिस के लक्षणों के लिए सभी अंतःशिरा पहुंच की नियमित रूप से निगरानी की जानी चाहिए। फ़्लेबिटिस के किसी भी मामले का दस्तावेजीकरण किया जाना चाहिए। आमतौर पर, फ़्लेबिटिस की घटना 5% या उससे कम होती है।
फ़्लेबिटिस के पहले लक्षण कैथेटर स्थल पर लालिमा और दर्द हैं। अधिक जानकारी के लिए देर के चरणसूजन और एक स्पष्ट "शिरापरक कॉर्ड" का निर्माण देखा जाता है। कैथेटर के स्थान पर त्वचा के तापमान में वृद्धि स्थानीय संक्रमण की उपस्थिति का संकेत दे सकती है। विशेष रूप से गंभीर मामलेंएरिथेमा कैथेटर के अंत तक 5 सेमी से अधिक तक फैला हुआ है, और कैथेटर सम्मिलन स्थल पर और जब इसे हटाया जाता है तो मवाद निकल सकता है। इससे प्युलुलेंट फ़्लेबिटिस और/या सेप्टीसीमिया हो सकता है, जो अंतःशिरा चिकित्सा की सबसे गंभीर जटिलताओं में से एक है और इसका कारण बनता है उच्च स्तरमृत्यु दर। यदि रक्त का थक्का है और/या कैथेटर में संक्रमण का संदेह है, तो इसे हटाने के बाद, प्रवेशनी की नोक को बाँझ कैंची से निकाला जाता है, एक बाँझ ट्यूब में रखा जाता है और जांच के लिए बैक्टीरियोलॉजिकल प्रयोगशाला में भेजा जाता है। यदि प्युलुलेंट फ़्लेबिटिस या सेप्टिसीमिया होता है, तो रक्त संस्कृति लेना और साइटो की जांच करना आवश्यक है!
फ़्लेबिटिस को रोकने के लिए: पीवीसी करते समय, किसी को सड़न रोकनेवाला और एंटीसेप्टिक्स के नियमों का सख्ती से पालन करना चाहिए; किसी विशिष्ट चिकित्सा कार्यक्रम के लिए सबसे छोटे संभव कैथेटर आकार को प्राथमिकता दें; पीवीके का विश्वसनीय निर्धारण सुनिश्चित करें; कैथेटर चुनें उच्च गुणवत्ता; दवाएँ देने से पहले, उन्हें पतला करें और धीरे-धीरे डालने का अभ्यास करें; उस स्थान के ऊपर की त्वचा को चिकनाई दें जहां कैथेटर नस में स्थित होता है, जेल लगाने से पहले हेपरिनाइज्ड जैल (फास्टम-जेल, ल्योटन) के साथ संयोजन में विरोधी भड़काऊ एजेंटों के साथ, त्वचा को चिकना करें शराब समाधान. साथ निवारक उद्देश्यों के लिएउस नस को नियमित रूप से बदलने की भी सिफारिश की जाती है जिसमें परिधीय शिरापरक कैथेटर स्थित है (प्रत्येक 48-72 घंटे), लेकिन रोग - विषयक व्यवस्थाइस आवश्यकता का अनुपालन करना कठिन है, इसलिए यदि फ़्लेबिटिस या अन्य जटिलताओं के कोई लक्षण नहीं हैं, तो आधुनिक उच्च गुणवत्ता वाले परिधीय शिरापरक कैथेटर कार्यान्वयन के लिए आवश्यक सभी चीज़ों के साथ नस में हो सकते हैं। आसव चिकित्सासमय।
सामान्य जटिलताएँ
थ्रोम्बोएम्बोलिज्म तब होता है जब कैथेटर या नस की दीवार पर रक्त का थक्का टूट जाता है और रक्तप्रवाह के माध्यम से हृदय या प्रणाली तक चला जाता है। फुफ्फुसीय परिसंचरण. हर समय कैथेटर के चारों ओर संतोषजनक रक्त प्रवाह सुनिश्चित करने के लिए एक छोटे कैथेटर का उपयोग करके रक्त के थक्कों के जोखिम को काफी कम किया जा सकता है।
रोकथाम. निचले छोरों की नसों में पीवीके डालने से बचें, क्योंकि इस मामले में घनास्त्रता का खतरा अधिक होता है। यदि गठन के कारण जलसेक बंद हो जाता है खून का थक्काकैथेटर के अंत में, इसे हटा दिया जाना चाहिए और इसकी स्थापना के स्थान को बदलने की योजना के अनुसार एक नया डाला जाना चाहिए। थ्रोम्बस द्वारा बाधित कैथेटर को फ्लश करने से थक्का टूट सकता है और हृदय की ओर स्थानांतरित हो सकता है।
वायु अन्त: शल्यताकिसी भी प्रकार की अंतःशिरा चिकित्सा के दौरान हो सकता है। हालाँकि, जब परिधीय कैथीटेराइजेशनघटना का खतरा वायु अन्त: शल्यतासकारात्मक परिधीय शिरापरक दबाव द्वारा सीमित। यदि कैथेटर हृदय के स्तर से ऊपर स्थापित किया गया है तो परिधीय नसों में नकारात्मक दबाव बन सकता है।
रोकथाम. पीवीसी से जोड़ने से पहले इन्फ्यूजन सिस्टम के सभी तत्वों से हवा को पूरी तरह से हटा दिया जाना चाहिए। आप सिस्टम के प्रारंभिक उद्घाटन को इन्फ्यूजन बोतल के स्तर से नीचे करके और कुछ समाधान निकालकर हवा निकाल सकते हैं, जिससे इन्फ्यूजन सिस्टम में हवा का प्रवाह रुक जाता है। अलावा, महत्वपूर्ण भूमिकासभी ल्यूर-लॉक कनेक्शनों का विश्वसनीय निर्धारण वायु एम्बोलिज्म को रोकने में भूमिका निभाता है।
अधिकांश दुर्लभ जटिलतापरिधीय शिरापरक कैथेटर का पृथक्करण और स्थानांतरण है।
इंजेक्शन के बाद फ़्लेबिटिस हाथ या निचले पैर में एक नस की सूजन की प्रक्रिया है। इंजेक्शन के बाद की बीमारी फ़्लेबिटिस का एक जटिल रूप है जो धमनी में कैथेटर सुई के अनुचित प्रवेश के परिणामस्वरूप या इंजेक्शन वाले पदार्थ से जलन के कारण होता है। फ़्लेबिटिस के सबसे आम लक्षण हैं ऊपरी छोर IV के ग़लत सम्मिलन के बाद।
इंजेक्शन के बाद फ़्लेबिटिस, इंजेक्शन के बाद फ़्लेबिटिस की तरह, अक्सर नशीली दवाओं के आदी लोगों और शराबियों की बांह पर पाया जाता है। तथ्य यह है कि उन्हें हमेशा अस्पताल में आईवी नहीं दिया जाता है। अक्सर घर पर, विषाक्त पदार्थों के तेजी से विषहरण के लिए, रोगी स्वयं कैथेटर सुई डालते हैं और पोत की परत को तोड़ देते हैं।
फ़्लेबिटिस के साथ, जो रोगी के इंजेक्शन के बाद होता है, निम्नलिखित लक्षण देखे जाते हैं: सामान्य कमजोरीशरीर, कमी शारीरिक गतिविधि. शुरुआती दिनों में भी हैं विशिष्ट लक्षणफ़्लेबिटिस:
- इंजेक्शन के दो से तीन घंटे बाद, रक्त जमा होने के कारण अंग का क्षेत्र बहुत मोटा हो जाता है और बाहर की ओर निकल जाता है। हाथ या पैर की किसी भी हरकत से नस में दर्द होता है।
- टटोलने पर आसपास तनाव महसूस होता है कोमल ऊतक, जब स्पर्श किया जाता है, तो तनाव होता है, हाथ या पैर "लकड़ी" बन जाते हैं।
- अंग में तेज तीव्र दर्द का स्पंदनशील चरित्र होता है। दर्द उंगलियों, कंधे या कूल्हे तक फैलता है।
- इंजेक्शन के बाद घाव के कुछ घंटों बाद, नस के पास का क्षेत्र बहुत सूज जाता है और सूज जाता है।
- पहले दिन में, प्रभावित क्षेत्र काफी लाल हो जाता है, और अगले 12 घंटों के बाद, हाथ या पैर गहरे बरगंडी रंग का हो जाता है और समय के साथ नीला हो जाता है।
- एक या दो दिन बाद सूजन काफी बढ़ जाती है। प्रभावित क्षेत्र पूरी तरह से सूज जाता है: नस के प्रभावित क्षेत्र की सूजन बांह के अग्र भाग या पैर की जांघ तक बढ़ जाती है और आसपास के ऊतकों को ढक लेती है।
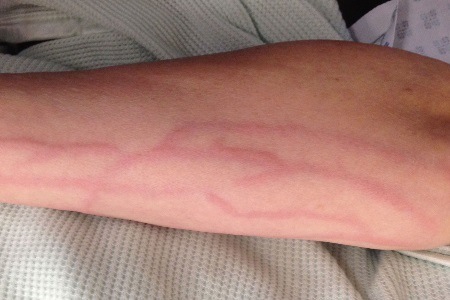
यदि आप लक्षणों को खत्म करने के लिए उपाय नहीं करते हैं, तो अगले दिन रोगी अंग को मोड़ने में सक्षम नहीं होगा: पैर पर कदम रखना या कलाई या कोहनी पर हाथ मोड़ना असंभव होगा। यदि इंजेक्शन के बाद के घावों वाले रोगी को समय पर सहायता प्रदान नहीं की जाती है, अर्थात् चौथे दिन, गंभीर हाइपरमिया और संवहनी दीवारों में घुसपैठ देखी जाती है। शरीर का तापमान धीरे-धीरे बढ़ता है। 5-6 घंटों के बाद तापमान 39-40°C तक बढ़ जाता है।
इंजेक्शन के पांचवें दिन, लक्षण तेज हो जाते हैं, इंजेक्शन के बाद सूजन आस-पास (कोहनी और बगल) को प्रभावित करती है लसीकापर्व. छह से सात दिनों के बाद, संवहनी दीवारों का दमन शुरू हो जाता है, और सूजन अन्य धमनियों में फैल जाती है। इस लक्षण के साथ दवाई से उपचारपहले से ही शक्तिहीन है, मवाद से रक्त वाहिकाओं की दीवारों को साफ करने के लिए एक ऑपरेशन आवश्यक है।
इंजेक्शन के बाद की पुरानी बीमारी के लक्षण तीव्र रूप में व्यक्त किए जाते हैं दर्दसक्रिय शारीरिक गतिशीलता के साथ प्रभावित क्षेत्र, कुछ रोगियों में विकसित होता है यकृत का काम करना बंद कर देना. घायल पैर या बांह की सूजन दूसरे अंग से भिन्न होती है।
चिकित्सीय प्रक्रियाएं
प्रभावित नस की इंजेक्शन के बाद की बीमारी का उपचार रूढ़िवादी तरीके से और/या किया जाता है एक क्रांतिकारी तरीके सेलक्षणों की समग्रता का आकलन करने के बाद। अक्सर, यदि रोगी पहले तीन दिनों के भीतर मदद मांगता है, तो सूजन प्रक्रिया का इलाज किया जा सकता है दवा द्वारा. उपचार अवश्य किया जाना चाहिए रोगी की स्थितियाँडॉक्टरों की देखरेख में, क्योंकि थ्रोम्बोम्बोलिज़्म या कफ विकसित होने की उच्च संभावना है।

रूढ़िवादी चिकित्सा का उद्देश्य है जीवाणुरोधी उपचारऔर विषहरण, इंजेक्शन के बाद के घावों के क्षेत्र में सूजन से राहत, स्थिरीकरण के कारण रक्त प्रवाह में वृद्धि तंतुमय परिवर्तननस की दीवारें. फ़्लेबिटिस के औषधि उपचार में निम्नलिखित दवाओं का उपयोग शामिल है:
- गैर-स्टेरायडल दवाएं जो सूजन से राहत देती हैं: इबुप्रोफेन, निमेसुलाइड, ब्यूटाडियोन, आदि। गोलियों और मलहम के रूप में उपयोग किया जाता है स्थानीय कार्रवाई, दिन में 2-3 बार से ज्यादा नहीं।
- दवाएं जो रक्त प्रवाह की गतिशीलता को बढ़ाती हैं: एस्क्यूसन, ट्रॉक्सवेसिन, हेपरिन, ग्लिवेनोल। इस समूह की दवाएं हर 5-6 घंटे में दी जाती हैं।
- थक्का-रोधी अप्रत्यक्ष कार्रवाई, रक्त के थक्कों की घटना को रोकने के उद्देश्य से: वारफारिन, एस्पेकार्ड। दवाएं रक्त प्रवाह की चिपचिपाहट को कम करने में मदद करती हैं।
- रक्त के थक्कों को घोलने के उद्देश्य से फाइब्रिनोलिटिक दवाएं: स्ट्रेप्टोकिनेज, यूरोकिनेस। इनका उपयोग केवल तब किया जाता है जब स्थिति खराब हो जाती है, जब रक्त के थक्के (थ्रोम्बी) दिखाई देते हैं। दवाएं गठित रक्त के थक्के पर कार्य करती हैं और प्रोथ्रोम्बिन की एकाग्रता को कम करने में मदद करती हैं।
- ड्रग्स जीवाणुरोधी क्रिया: एस्पिरिन, ब्यूटाडियन। दवाओं का उद्देश्य रक्त विषाक्तता के जोखिम को कम करना है। एक नियम के रूप में, उन्हें कैथेटर सुई का उपयोग करके सीधे बर्तन में डाला जाता है।
गोलियों, मलहम और इंजेक्शन के रूप में सूजनरोधी दवाओं और एंटीकोआगुलंट्स का उपयोग करके इंट्रामस्क्युलर और अंतःशिरा दोनों तरह से उपचार किया जाता है (एक कैथेटर सुई दूसरे हाथ की नसों में डाली जाती है)। जब सूजन प्रक्रिया जटिल होती है, तो कैथेटर सुई के एंडोलिम्फेटिक सम्मिलन का उपयोग किया जाता है ताकि दवाएं प्रभावित क्षेत्र पर अधिक तेज़ी से कार्य कर सकें। स्थानीय स्तर पर भी लागू किया गया धुंध पट्टियाँ, चांदी के घोल में भिगोया हुआ, हेपरिन मरहम के साथ पट्टियाँ, विस्नेव्स्की मरहम। स्थानीय उपचारअर्ध-अल्कोहल कंप्रेस के अनुप्रयोग के साथ वैकल्पिक। हालाँकि, यदि घाव सूखता नहीं है, बल्कि, इसके विपरीत, इसके किनारे नरम हो जाते हैं, तो यह एक शुद्ध प्रक्रिया की घटना को इंगित करता है।

यदि रोगी पहले या दूसरे दिन मदद मांगता है, तो हाइपरथर्मिक उपायों के उपयोग की अनुमति है। तीसरे दिन, सूजन प्रक्रिया तेज हो जाती है, फिजियोथेरेप्यूटिक प्रक्रियाओं को सख्ती से प्रतिबंधित किया जाता है। क्षतिग्रस्त क्षेत्र पर ठंडक लगाकर उन्हें बदल दिया जाता है। ठंड सूजन प्रक्रिया को विकसित होने से रोकेगी।
सर्जरी की जरूरत कब पड़ती है?
अगर औषध उपचारइंजेक्शन के बाद की बीमारी में सफलता नहीं मिलती, दमन और खून का थक्का बनना शुरू हो जाता है, यह जरूरी है शल्य चिकित्सा. शल्य चिकित्साके नीचे से गुजरता है स्थानीय संज्ञाहरणएक घंटे के भीतर. ऑपरेशन में प्युलुलेंट संरचनाओं को हटाना शामिल है।ऐसा करने के लिए, सर्जन सूजन वाली नस के साथ एक चीरा लगाता है और मवाद और घाव के किनारों को बाहर निकालता है। जिसके बाद प्रभावित हिस्से पर पट्टी बांध दी जाती है। टांके लगाना समान ऑपरेशनआवश्यक नहीं है, क्योंकि यह आसपास के ऊतकों की रिकवरी को धीमा कर देगा।
सर्जरी के बाद रिकवरी में 2-3 सप्ताह लगते हैं। रोगी को तनाव महसूस होता है। दर्द से राहत पाने के लिए, आपको पूर्ण आराम सुनिश्चित करना होगा और रक्त प्रवाह सुनिश्चित करने के लिए अंग को ऊंचाई पर रखना होगा। सर्जरी के दूसरे दिन, घायल अंग पर पट्टी बांधने की अनुमति है। अपने हाथों को दिन में दो बार लपेटें लोचदार पट्टी: सुबह सोने के बाद और शाम को सोने से ठीक पहले। घाव का मरहम से उपचार करने के लिए दिन के दौरान पट्टियाँ हटा दी जाती हैं।
लंबे समय तक अंतःशिरा चिकित्सा के दौरान इंजेक्शन के बाद फ़्लेबिटिस एक काफी सामान्य बीमारी है। यह याद रखना चाहिए कि इस मामले में स्व-उपचार केवल हानिकारक होगा। किसी भी फिजियोथेरेप्यूटिक प्रक्रिया निषिद्ध है; सूजन वाले क्षेत्र को गर्म करने की अनुमति नहीं है। पर जरा सा संकेतफ़्लेबिटिस, आपको एक विशेषज्ञ से संपर्क करने की ज़रूरत है जो उचित उपचार लिखेगा।
