Objawy i leczenie OCD. Zaburzenie kompulsywne - zachowanie obsesyjne
Miłość do porządku i czystości jest częścią życia większości ludzi. Czasami jednak te nawyki przekraczają cienką granicę, która oddziela normalna kondycja psychikę od jej patologii. Tacy ludzie cierpią zaburzenie obsesyjno-kompulsywne, w skrócie OCD. Ta patologia jest również nazywana nerwica stany obsesyjne - To choroba psychiczna. Jakie są przyczyny tej patologii? Jakie metody leczenia oferują lekarze, rozważymy w dalszej części artykułu?
OCD: definicja terminu
Zaburzenie obsesyjno-kompulsyjne (zaburzenie obsesyjno-kompulsyjne) należy do grupy objawowej, której nazwa pochodzi od dwóch łacińskich słów: obsesja i kompulsio. Pierwsze słowo w tłumaczeniu z łaciny oznacza okrążanie lub blokowanie, drugie zaś jako „przekonujący”.
Pragnienia obsesyjne, będące rodzajem stanów obsesyjnych (obsesyjnych), charakteryzują się występowaniem nieodpartych pragnień obsesyjnych, które pojawiają się w mózgu pacjenta niezależnie od emocji, woli i intelektu chorego. Sam pacjent często postrzega istotę swoich obsesyjnych pragnień jako moralnie lub religijnie nie do przyjęcia.
Przymusy (co odróżnia je od popędów impulsywnych) nigdy nie stają się rzeczywistością, nie są powoływane do życia. Sam pacjent uważa swoje pragnienia za złe, nieczyste lub sprzeczne z jego naturą – i dlatego bardzo to przeżywa. Z kolei fakt pojawienia się nienaturalnych pragnień prowokuje pojawienie się obsesyjne uczucie strach.
Termin kompulsje często odnosi się do obsesyjnych ruchów lub rytuałów, które dana osoba wykonuje dzień po dniu.
Psychiatrzy domowi definiują stany obsesyjne jako zjawiska patologiczne wróżki, których istota jest w przybliżeniu taka: w umyśle pacjenta powstają pewne zjawiska psychopatologiczne, którym niezmiennie towarzyszy poczucie przymusu. Stany obsesyjne charakteryzują się występowaniem pragnień i aspiracji sprzecznych z wolą i rozumem, których człowiek jest wyraźnie świadomy, ale których nie akceptuje i nie chce realizować.
Powyższe obsesyjne pragnienia a myśli są głęboko obce psychice konkretnej osoby, ale on sam nie jest w stanie ich zneutralizować. Ta sytuacja prowokuje u pacjenta depresję, nieznośny niepokój i wzrost emocjonalności, który jest sprzeczny z wszelką logiką.
Zespół wymienionych powyżej objawów nie wpływa na inteligencję pacjenta, nie zmniejsza produktywności jego myślenia, generalnie są to raczej wady podświadomości niż świadomości. Jednak pojawienie się takich objawów znacznie zmniejsza wydajność człowieka i negatywnie wpływa na efektywność jego aktywności umysłowej.
Przez cały czas, gdy dana osoba jest podatna na daną patologię psychiczną, konsekwentnie krytycznie ocenia się pojawiające się obsesyjne myśli i pomysły.
Jakie są rodzaje stanów obsesyjnych?
- Fobie (intelektualno-afektywne);
- Kompulsje (motoryczne);
- Emocjonalnie obojętny (roztargniony).
Większość przypadki klinicznełączą w sobie wiele obsesyjnych zjawisk. Dość często identyfikacja obsesji abstrakcyjnych lub obojętnych afektywnie (do których zalicza się np. arytmię) okazuje się nieistotna dla prawdziwego obrazu choroby. Analiza jakościowa psychogeneza stan neurotyczny zwykle pozwala zobaczyć podstawy patologii w depresji.
Przyczyny nerwicy obsesyjno-kompulsyjnej

Najczęstszymi przesłankami zaburzeń obsesyjno-kompulsyjnych są genetycznie zdeterminowane cechy psychoastenicznej struktury osobowości, a także poważne problemy w kręgu rodzinnym.
Najprostsze stany obsesyjne, wraz z przyczynami psychogennymi, mają przyczyny kryptogenne, które ukrywają przyczynę patologii. Najczęściej obsesje dotykają ludzi o mentalności psychoastenicznej. W takich przypadkach najważniejsze są obsesyjne lęki.
Inne czynniki rozwoju stanów obsesyjnych:
- Stany nerwicowe w schizofrenii niskiego stopnia.
- Padaczka.
- Depresja endogenna.
- Okres rekonwalescencji po chorobach somatycznych i urazach mózgu.
- Zespół nozofobiczny lub hipochondryczno-fobiczny.
Większość naukowców ten fenomen uważa, że geneza OCD to rodzaj smutnej zabawy, w której główna rola rolę odgrywają urazy psychiczne lub czynniki drażniące odruchy warunkowe, zbiegł się z czynnikami wywołującymi strach - i dlatego stał się chorobotwórczy. Podsumowując powyższe, warto zauważyć, że stany obsesyjne na ogół wywołują sytuacje sprzeczności między środowiskiem a wyobrażeniami człowieka na jego temat. Jednak dość często obsesje dotykają osoby psychoasteniczne lub osoby o skrajnie sprzecznych charakterach.
Obecnie wszystkie opisane powyżej zaburzenia obsesyjne są włączone do Międzynarodowej Klasyfikacji Chorób pod nazwą „OCD (zaburzenie obsesyjno-kompulsyjne)”.
OCD jest diagnozowane wielokrotnie i charakteryzuje się dużą zachorowalnością, dlatego w przypadku wystąpienia objawów konieczne jest pilne włączenie psychiatrów w leczenie patologii.
Do tej pory eksperci znacznie poszerzyli swoją wiedzę na temat etiologii choroby. Najważniejszym czynnikiem jest kierunek leczenia zaburzeń obsesyjno-kompulsyjnych w kierunku neurotransmisji serotoninergicznej. Odkrycie to stanowi rewolucję w leczeniu tej choroby, umożliwia wyleczenie milionów pacjentów na całym świecie.
Jak można uzupełnić niedobory serotoniny w organizmie? W tej kwestii może pomóc tryptofan, aminokwas występujący wyłącznie w pożywieniu. Gdy tryptofan dotrze do organizmu, przekształca się w serotoninę. Proces transformacji danych pierwiastki chemiczne powoduje u człowieka stan psychicznego relaksu, który zamienia się w uczucie stabilność emocjonalna i dobrobyt. Dalsza przemiana serotoniny przekształca ją w, co pomaga w normalizacji Zegar biologiczny ciało.
Odkrycie silnego hamowania wychwytu zwrotnego serotoniny (SSRI) jest pierwszym krokiem w tym kierunku najskuteczniejsza terapia zaburzenia obsesyjno-kompulsywne. Ten fakt stanowił pierwszy etap rewolucyjnych zmian w okresie Badania kliniczne, podczas którego naukowcy zauważyli skuteczność selektywnych inhibitorów.
Historia terapii OCD
Stany obsesyjne i ich leczenie interesują naukowców już od XVII wieku. Pierwsza wzmianka o badaniach nad tą patologią pochodzi z 1617 roku. Rok 1621 upłynął pod znakiem pracy E. Bartona, w której badacz opisał obsesyjny strach przed śmiercią. W 1829 r. ukazały się prace F. Pinela, ważne dla dalszych przełomów w badaniu tematu. Termin „idee obsesyjne” do rosyjskiej psychiatrii wprowadził I. Balinsky. W 1871 roku Westphal po raz pierwszy użył nazwy „agorafobia”, oznaczającej strach przed byciem w społeczeństwie ludzkim.
M. Legrand de Sol w 1875 r. badając dynamikę rozwoju wzorca zachorowalności na zaburzenia obsesyjno-kompulsyjne połączone z szaleństwem typu „wahanie plus delirium zmysłowe”, stwierdził, że przebieg tego typu choroby ulega pogorszeniu: symptomatyczny obraz Zastąpienie obsesyjnych wahań strachem przed dotknięciem otaczających rzeczy i mebli stopniowo uzupełniane jest rytuałami ruchowymi, które towarzyszą pacjentom przez całe życie.
Objawy OCD

Głównymi objawami choroby zwanej „zaburzeniem obsesyjno-kompulsyjnym” są stale pojawiające się myśli i aspiracje (obsesje), a także rytuały motoryczne (kompulsje), których pacjent nie jest w stanie samodzielnie zneutralizować.
Sednem każdego obrazu klinicznego OCD jest zespół obsesji, czyli zespół lęków, wątpliwości, uczuć i wspomnień, które pojawiają się niezależnie od życzeń pacjenta i zaprzeczają jego obrazowi świata. Pacjent ma świadomość nieprawidłowości pojawiających się myśli i uczuć i jest wobec nich niezwykle krytyczny. Zdając sobie sprawę, że pomysły, uczucia i pragnienia powstające w ich mózgach są nielogiczne i nienaturalne, chorzy są całkowicie bezsilni, próbując je przezwyciężyć. Cały kompleks obsesyjnych pomysłów i aspiracji jest postrzegany przez człowieka jako coś pochodzącego z wnętrza, ale sprzecznego z jego osobowością.
Dość często obsesje u chorych przekształcają się w obowiązkowe wykonywanie pewnych rytuałów, które ułatwiają stany lękowe(na przykład niepotrzebne częste mycie rąk lub zmiana bielizny, aby zapobiec niemal mitycznej infekcji najniebezpieczniejsza choroba lub skarpetkę Gaza opatrunkowa z tego samego powodu). Podejmując próby odparcia obsesyjnych popędów, pacjent wprowadza się w stan wewnętrznej sprzeczności, co znacznie zwiększa poziom lęku. Dlatego opisane powyżej stany patologiczne zaliczane są do grupy zaburzeń nerwicowych.
Występowanie OCD w populacji kraje rozwinięte ekstremalnie wysoko. Osoby dotknięte zaburzeniami obsesyjno-kompulsyjnymi stanowią statystycznie około 1% pacjentów szpitali psychiatrycznych. Ponadto ta patologia równie charakterystyczne dla mężczyzn i kobiet w każdym wieku.
Zaburzenie to charakteryzuje się logicznie niewytłumaczalnym występowaniem bolesnych myśli, które pacjent przedstawia jako obrazy i idee wytwarzane przez jego świadomość. Tego rodzaju myśli z całą siłą wkraczają do świadomości człowieka, ale on stara się ze wszystkich sił, aby się im przeciwstawić.
To poczucie wewnętrznego, kompulsywnego przekonania połączone z palącą chęcią przeciwstawienia się mu wskazuje na rozwój OCD. Czasami obsesyjne myśli przyjmują formę pojedynczych linijek lub fraz. Dla pacjenta mają one konotację nieprzyzwoitości, a nawet są nienaturalne lub bluźniercze.
Czym właściwie są obrazy wywoływane przez obsesyjne idee i aspiracje? Zwykle są to niezwykle żywe, obszerne sceny przemocy lub perwersji seksualnych, które wywołują u pacjenta strach lub obrzydzenie.
Impulsy obsesyjne to myśli, które motywują osobę do wykonywania potencjalnie niebezpiecznych, wstydliwych lub destrukcyjnych działań. Na przykład wskoczenie na jezdnię przed jadący samochód lub głośne wykrzyczenie nieprzyzwoitego wyrażenia w uprzejmym towarzystwie.
Rytuały obsesyjne to kompulsywnie powtarzalne czynności, które pacjent wykonuje, aby zagłuszyć impulsy niepokoju i strachu. Może to być na przykład wielokrotne mycie rąk (nawet kilkadziesiąt razy), powtarzanie pewnych zwrotów lub słów, a także inne bezsensowne czynności. U pewnego odsetka pacjentów występują uporczywe, obsesyjne myśli o zbliżającym się zakażeniu poważną chorobą.
Dość często obsesyjne rytuały polegają na ciągłym układaniu swojej garderoby według bardzo złożonego systemu. Pacjenci mogą również odczuwać nieodpartą chęć powtórzenia czynności rytualnych. pewna liczba raz. Jeśli to się nie powiedzie, cykl powtarza się od początku.
Sami pacjenci, uznając nielogiczność swoich działań, bardzo na tym cierpią i starają się ukryć swoje przyzwyczajenia. Niektórzy uważają nawet, że ich rytuały są symptomami mentalnej ciemności. Dlatego obsesyjne myśli i rytuały czynią życie nie do zniesienia. życie codzienne chory.
Myśli obsesyjne są czymś na kształt niekończącego się dialogu pacjenta ze sobą. Jej tematem może być najprostsza, codzienna czynność, jednak przemyślenie zajmuje dużo czasu. Osoby poddane obsesyjnemu myśleniu nieustannie rozważają wszystkie za i przeciw i nie są w stanie podjąć decyzji. Mówimy o czynnościach, które mogą zostać wykonane nieprawidłowo (np. włączenie kuchenki mikrofalowej czy komputera) lub nie dokończone, a także mogą stanowić zagrożenie dla chorego lub innych osób.
Obsesyjne myśli i kompulsywne rytuały mogą nasilić się w środowisku, w którym pacjent jest otoczony przedmiotami i zjawiskami, które wywołują takie myśli. Na przykład w kuchni, gdzie znajdują się widelce i noże, mogą nasilić się myśli o wyrządzeniu krzywdy sobie lub innym. W w tym przypadku Objawy OCD są podobne do objawów fobii. Ogólnie rzecz biorąc, lęk odgrywa znaczącą rolę w obrazie klinicznym OCD: niektóre myśli i działania go tłumią, podczas gdy inne powodują jego narastanie.
Stany obsesyjne lub obsesyjne mogą mieć charakter figuratywno-zmysłowy (z rozwojem bolesnego efektu) lub mieć charakter afektywno-neutralny. Do stanów obsesyjnych zmysłów zalicza się zazwyczaj obsesyjną niechęć, zapamiętywanie, pomysły, wahania i działania, nienaturalne pociągi, a także strach przed wykonywaniem prostych, codziennych czynności.
- Obsesyjne wątpliwości to brak stanowczości pacjenta we własnych działaniach i decyzjach, nieopartych na rozsądku i logice. W środowisku domowym mogą to być obawy związane z zamkniętymi drzwiami, zamkniętym oknem, wyłączonym żelazkiem lub kuchenką, zakręconym kranem i tak dalej. W pracy obsesja może zmusić osobę do dziesięciokrotnego sprawdzenia poprawności raportów i innych dokumentów, adresów i numerów. Ważne jest, aby liczne kontrole nie rozwiewały wątpliwości, a jedynie zwiększały niepokój.
- Wspomnienia natrętne to obrazy strasznych lub wstydliwych wydarzeń, które mu się przytrafiły i które nieustannie pojawiają się w mózgu pacjenta, o których dana osoba stara się zapomnieć, ale nie może.
- Popędy obsesyjne to „wewnętrzne impulsy” do popełniania niebezpiecznych lub brutalnych działań. Chorzy sami zdają sobie sprawę z nieprawidłowości tych impulsów, ale nie mogą się od nich uwolnić. Popędy obsesyjne mogą przybierać formę chęci brutalnego zabicia partnera lub dziecka, wepchnięcia przyjaciela pod samochód i tak dalej.
- Obsesyjne pomysły mogą przybierać różne formy. Czasami chorzy ludzie bardzo wyraźnie widzą rezultat ucieleśnienia swoich obsesyjnych pragnień (widzą w kolorach okrucieństwa, o którym marzyli; i widzą je już popełnione). Czasami osoby cierpiące na OCD zastępują rzeczywistość wymyślonymi absurdalnymi sytuacjami (osoba jest pewna, że jego zmarły krewny został pochowany żywcem).
Terapia OCD

Całkowite złagodzenie objawów zaburzeń obsesyjno-kompulsyjnych jest niezwykle rzadkie w praktyce medycznej. Bardziej realistyczne wydaje się ustabilizowanie objawów i złagodzenie stanu pacjenta poprzez poprawę jego jakości życia.
Podczas stawiania diagnozy niezwykle trudno jest odróżnić OCD od zespołu Tourette’a lub schizofrenii. Dlatego wykwalifikowany psychiatra musi zdiagnozować OCD.
Pierwszą rzeczą, którą należy zrobić, aby ustabilizować stan pacjenta z OCD, jest pozbycie się go wszystkiego możliwy stres. Następnie stosuje się terapię lekową ukierunkowaną na neurotransmisję serotoninergiczną.
Leczenie farmakologiczne nerwicy zaburzeń obsesyjno-kompulsyjnych jest najbardziej skuteczne niezawodna metoda złagodzić objawy OCD i poprawić życie pacjenta. Dlatego przy najmniejszym podejrzeniu należy udać się do psychiatry i powstrzymać się od samoleczenia – może to spowodować jeszcze większe szkody dla zdrowia.
Osoby podatne na obsesyjne pomysły i myśli często angażują w swoje rytuały członków rodziny i krewnych. W takim przypadku ten ostatni musi wykazać się stanowczością, nie tracąc sympatii.
Jakie leki przyjmują osoby cierpiące na zaburzenia obsesyjno-kompulsywne?
- Serotonergiczne leki przeciwdepresyjne;
- Drobne leki przeciwpsychotyczne;
- leki przeciwlękowe;
- Inhibitory MAO;
- Beta-blokery;
- Triazolowe benzodiazepiny.
Podstawą terapii omawianego zaburzenia są atypowe leki przeciwpsychotyczne (olanzapina, resperydon, kretiapina) w połączeniu z lekami przeciwdepresyjnymi (tianeptyna, moklobemid) i pochodnymi benzodiazepin (klonazepam, alprazolam).
W skutecznym leczeniu danej patologii najważniejsze jest nawiązanie kontaktu z pacjentem i jego silna wiara w możliwość wyzdrowienia. Ważne jest również, aby dana osoba przezwyciężyła swoje uprzedzenia wobec leków psychotropowych. W takim przypadku wymagane jest wszelkie wsparcie moralne i wiara w pomyślny wynik leczenia ze strony bliskich chorego.
Filmy na temat zaburzeń obsesyjno-kompulsywnych
Czym jest OCD, jak się objawia, kto jest podatny na zaburzenia obsesyjno-kompulsywne i dlaczego, co towarzyszy OCD. Powoduje
Cześć! Zwykle w artykułach, które staram się podawać przydatne rekomendacje, ale ten będzie miał charakter bardziej edukacyjny, aby ogólnie zrozumieć, z czym borykają się ludzie. Przyjrzymy się, jak zaburzenie objawia się najczęściej i kto jest na nie najbardziej podatny. Dzięki temu dowiesz się, na co zwrócić uwagę i od czego zacząć powrót do zdrowia.
Czym jest OCD (obsesja i kompulsja)
Czym więc jest zaburzenie obsesyjno-kompulsyjne, a w szczególności zaburzenie obsesyjno-kompulsyjne (OCD)?
Obsesja- obsesja, okresowo pojawiająca się irytująca, niechciana myśl. Ludziom niepokoją powtarzające się myśli i obrazy myślowe. Np. o możliwych błędach, zaniedbaniach, niewłaściwym zachowaniu, możliwości zarażenia, utraty kontroli itp.
przymus- jest to zachowanie obsesyjne, do którego człowiek czuje się zmuszony, aby zapobiec czemuś złemu, czyli działaniom mającym na celu uniknięcie postrzeganego niebezpieczeństwa.
Nie tak dawno temu zaburzenie obsesyjno-kompulsywne uznawano za chorobę, ale teraz tak jest klasyfikacja medyczna(ICD-10) OCD klasyfikuje się jako zaburzenia nerwicowe, które można skutecznie i trwale leczyć nowoczesnymi metodami psychoterapeutycznymi, w szczególności CBT (terapią poznawczo-behawioralną), założoną przez słynnego psychoterapeutę Aarona Becka (choć w mojej opinii i doświadczeniu tej metodzie brakuje kilku istotnych punktów).
Jest bardzo lepki, trwały i stan poważny : poważna choroba, które mogą pochłonąć prawie cały Twój czas, wypełniając go bezsensownymi działaniami oraz powtarzającymi się myślami i obrazami. Na tym tle ludzie zaczynają doświadczać trudności w komunikacji, sprawy codzienne, nauka i praca.
Zaburzenie obsesyjno-kompulsywne dzieli się na dwie formy:
- Obsesje gdy dana osoba ma tylko obsesyjne myśli i obrazy, czy to kontrastujące (pojedyncze), czy liczne myśli zastępujące się przy różnych okazjach, których się boi, próbuje się ich pozbyć i odwrócić od nich uwagę.
- Obsesje-kompulsje gdy obecne są obsesyjne myśli i działania (rytuały). Jeśli dana osoba całkowicie nie jest w stanie zapanować nad swoimi niepokojącymi myślami i uczuciami, może spróbować coś zrobić, zastosować pewne działania, aby ugasić niepokój i pozbyć się irytujących myśli i lęków.
Z biegiem czasu same te działania stają się obsesyjne i wydają się wpisywać w psychikę danej osoby, wówczas pojawia się nieodparte uczucie, aby kontynuować wykonywanie rytuałów, a w przyszłości, nawet jeśli dana osoba zdecyduje się ich nie wykonywać, po prostu nie wychodzi.

Zaburzenie kompulsywne – zachowanie obsesyjne.
Najczęściej rytuały kojarzą się z ponownym sprawdzaniem, myciem, sprzątaniem, liczeniem, symetrią, gromadzeniem, a czasami także z koniecznością spowiedzi.
Do takich czynności zalicza się np. liczenie okien, wyłączanie i włączanie światła, ciągłe sprawdzanie drzwi, kuchenki, układanie rzeczy w określonej kolejności, częste mycie rąk (mieszkań) i tak dalej.
Nie brakuje też osób, które posługują się mentalnymi rytuałami związanymi z wymawianiem określonych słów, autoperswazją czy konstruowaniem obrazów według określonego schematu. Ludzie wykonują takie rytuały, ponieważ wydaje im się, że jeśli wszystko zostanie zrobione dokładnie (tak jak trzeba), to straszne myśli odejdą i przy pierwszym użyciu naprawdę im to pomaga.
Jak pisałem wcześniej, główną przyczyną zaburzeń obsesyjno-kompulsywnych są szkodliwe przekonania, które ludzie często nabywają w dzieciństwie, a potem wszystko jest wzmacniane przez uzależnienie emocjonalne.
Do takich przekonań i przekonań zaliczają się przede wszystkim:
Myśl jest materialna – kiedy przychodzą do głowy niechciane myśli, pojawia się obawa, że się spełnią, np. „a co jeśli kogoś skrzywdzę, jeśli o tym pomyślę”.
Perfekcjoniści wierzą, że wszystko musi być idealne i nie można popełniać błędów.
Podejrzliwość – wiara w amulety i złe oczy, skłonność do wyolbrzymiania (katastrofowania) mniej lub bardziej możliwych niebezpieczeństw.
Nadmierna odpowiedzialność (muszę wszystko kontrolować) - gdy dana osoba wierzy, że jest odpowiedzialna nie tylko za siebie, ale także za pojawianie się myśli i obrazów w swojej głowie, a także za działania innych ludzi.
Przekonania związane z ocena wewnętrzna wszelkie zjawiska i sytuacje: „dobrze - źle”, „dobrze - źle” i inne.
Objawy zaburzeń obsesyjno-kompulsywnych.
Przyjrzyjmy się więc wszystkim najczęstszym przejawom OCD w życiu.
1. Stałe mycie rąk
Natrętne myśli i chęć częstego (długiego czasu) mycia rąk (łazienka, mieszkanie), stosowania wszędzie środków higieny osobistej, noszenia rękawiczek  z obawy przed infekcją (skażeniem).
z obawy przed infekcją (skażeniem).
Prawdziwy przykład. Pewna kobieta, będąc dzieckiem, przestraszyła się swojej matki, która z natury była niespokojna, mając dobry zamiar – ostrzec córkę – przed robakami. W rezultacie strach utkwił w psychice dziecka do tego stopnia, że dorastając, kobieta dowiedziała się o robakach wszystkiego, co mogła: od etapów rozmnażania, jak i gdzie można je złapać, po objawy infekcji. Starała się chronić przed najmniejszą możliwością infekcji. Wiedza nie pomogła jej jednak złapać infekcji, a wręcz przeciwnie, strach nasilił się i przerodził w ciągłe, niepokojące podejrzenie.
Należy pamiętać, że ryzyko infekcji we współczesnym życiu przy częstych badaniach, higienie i dobre warunkiżycie jest małe, jednak to właśnie ten strach stanowi ryzyko dla życia, a nie innych możliwe zagrożenia, co jeszcze bardziej prawdopodobne, stało się dla kobiety trwałe i główne.
Może to obejmować również obsesję na punkcie sprzątania wokół domu, podczas której objawia się strach przed zarazkami lub niepokojące poczucie „nieczystości”.
Ogólnie rzecz biorąc, możesz nauczyć dziecko bać się wszystkiego, nawet Boga, jeśli wychowasz je w religii i często będziesz mówić: „Nie rób tego i tamtego, bo inaczej Bóg cię ukarze”. Często zdarza się, że dzieci uczą się żyć w strachu, wstydzie i przed Bogiem (życiem, ludźmi), a nie w wolności i miłości do Boga i całego świata (wszechświat).
3. Obsesyjne sprawdzanie działań (kontrola)
Również częsty objaw zaburzeń obsesyjno-kompulsywnych. Tutaj ludzie wielokrotnie sprawdzają, czy drzwi są zamknięte, czy piec jest wyłączony itp. Takie wielokrotne kontrole, aby przekonać się, że wszystko jest w porządku, wynikają z troski o bezpieczeństwo swoje lub swoich bliskich.
I często człowiekiem kieruje niespokojne poczucie, że zrobiłem coś złego, coś przeoczyłem, nie dokończyłem i nie panuję nad sobą; może pojawić się myśl: „co by było, gdybym zrobił coś strasznego, ale nie pamiętam i nie wiem jak to sprawdzić.” Tło (przewlekły) lęk po prostu tłumi wolę danej osoby.
4. Obsesyjne liczenie
Niektóre osoby cierpiące na zaburzenia obsesyjno-kompulsywne liczą wszystko, co wpadnie im w oko: ile razy zgasły światła, liczbę kroków, przejechanych niebieskich (czerwonych) samochodów itp. Główną przyczyną takiego zachowania są przesądy (podejrzliwość) związane z obawą, że jeśli nie zrobię tego dokładnie lub nie policzę tego dokładnie, konkretna ilość od czasu do czasu może wydarzyć się coś złego. Obejmuje to również próbę ucieczki od niepokojących, natrętnych myśli.
Ludzie „licząc”, nie zdając sobie z tego sprawy, dążą do głównego celu - wygaszenia opresyjnego niepokoju, ale w ich świadomości wydaje im się, że wykonując rytuał uchronią się przed pewnymi konsekwencjami. Większość zdaje sobie sprawę, że jest mało prawdopodobne, aby to wszystko im w jakikolwiek sposób pomogło, ale próbując nie wykonywać rytuału, niepokój nasila się i znów zaczynają liczyć, myć ręce, włączać i wyłączać światło itp.
5. Całkowita poprawność i organizacja
To samo jest częstą formą zaburzeń obsesyjno-kompulsywnych. Osoby posiadające tę obsesję potrafią doprowadzić organizację i porządek do perfekcji. Na przykład w kuchni wszystko powinno być symetryczne i na półkach, w przeciwnym razie odczuwam wewnętrzny, emocjonalny dyskomfort. To samo dotyczy każdej pracy, a nawet jedzenia.
W stanie silnego lęku osoba przestaje brać pod uwagę interesy innych, podobnie jak inne negatywne emocje, pogłębiają egoizm człowieka, a tym samym wpływają na bliskich.
6. Obsesyjno-kompulsywne niezadowolenie ze swojego wyglądu
Dysmorfofobia, gdy dana osoba wierzy, że ma jakąś poważną wadę zewnętrzną (brzydotę), jest również klasyfikowana jako zaburzenie obsesyjno-kompulsyjne.
Ludzie na przykład mogą wpatrywać się godzinami, aż spodoba im się wyraz twarzy lub jakaś część ciała, jakby bezpośrednio od tego zależało ich życie i tylko lubienie siebie może się nieco uspokoić.
W innym przypadku jest to unikanie patrzenia w lustro z obawy, że dostrzeże się swoje „wady”.
7. Przekonania o błędności i poczuciu niekompletności.
Zdarza się, że niektórych ludzi dopada poczucie niekompletności, gdy wydaje się, że coś jest nie dość dobre lub nie zostało dokończone; w takiej sytuacji potrafią wielokrotnie przenosić rzeczy z miejsca na miejsce, aż w końcu są zadowoleni z wyniku.
A wierzący (choć nie tylko oni) bardzo często spotykają się z „nieprawidłowością” i „nieprzyzwoitością” swoich myśli. Przychodzi im na myśl coś, ich zdaniem, obscenicznego (bluźnierczego) i są absolutnie przekonani, że takie myślenie (wyobrażanie sobie) jest grzechem, nie powinienem mieć takich ludzi. A gdy tylko zaczną tak myśleć, problem natychmiast narasta. Inni mogą nawet odczuwać strach związany ze słowami, takimi jak czerń, diabeł, krew.
8. Kompulsywne objadanie się (w skrócie)
Najczęstszymi przyczynami kompulsywnego objadania się są: czynniki psychologiczne związany ze społeczeństwem, gdy człowiek wstydzi się swojej sylwetki, doświadczeń negatywne emocje, a jedzenie, często słodkie, nieświadomie stara się ugasić nieprzyjemne uczucia i to w pewnym stopniu działa, ale wpływa na wygląd.
Problemy psychiczne (osobiste) - depresja, stany lękowe, nuda, niezadowolenie z niektórych obszarów swojego życia, niepewność, ciągła nerwowość a niezdolność do kontrolowania emocji często prowadzi do kompulsywnego objadania się.
Pozdrawiam, Andrey Russkikh
Nie da się postawić diagnozy OCD na podstawie jednego czy dwóch faktów. Ważne jest, aby zrozumieć, czy dana osoba cierpi na zaburzenia psychiczne, czy po prostu jest przestraszona lub zdenerwowana. Nieprzyjemne myśli, podekscytowanie i niepokój są również powszechne u całkowicie zdrowych osób.
Co to jest zaburzenie obsesyjno-kompulsywne?
Psychiatrzy klasyfikują OCD jako zaburzenie obsesyjno-kompulsyjne. Zdrowy człowiek potrafi odsunąć na bok wątpliwości i niespokojne myśli. Osoba cierpiąca na zaburzenia obsesyjno-kompulsywne nie ma takiej możliwości. Niepokojące pomysły dręczą go, zmuszając do ciągłego myślenia o nich. Takich myśli w OCD nie można kontrolować ani się ich pozbyć, co jest przyczyną silny stres. Aby poradzić sobie z lękiem, człowiek musi wykonać pewne rytuały.
Zatem zaburzenie obsesyjno-kompulsyjne (OCD, zaburzenie obsesyjno-kompulsyjne) obejmuje dwie fazy: obsesje - lęki, obsesyjne myśli; i kompulsje - specjalne działania, które pomagają je odeprzeć na krótki czas.
W łagodnej postaci diagnoza OCD nie powoduje prawie żadnych niedogodności dla osoby i nie zakłóca wykonywania pracy. Ale z czasem wzrasta liczba kompulsji i stanów obsesyjnych, a choroba staje się przewlekła. A dla pacjenta, u którego zdiagnozowano OCD, ze względu na obfitość niepokojących myśli i związanych z nimi rytuałów, utrzymanie życia społecznego i osobistego stanie się trudne.
Na jakie obsesyjne myśli najczęściej cierpią osoby, u których zdiagnozowano OCD?
Przykłady możliwych kompulsji:
- Strach przed infekcjami. Ciągłe pragnienie Umyj ręce lub przetrzyj środkiem dezynfekującym. Noszenie rękawiczek. Wycieranie powierzchni, które będą miały kontakt. Prysznic wiele razy dziennie.
- Chorobliwa pasja symetrii i porządku. Wymóg, aby wszystko było na swoim miejscu, zgodnie z rankingiem. Korekta nawet lekko asymetrycznych struktur. Silny stres emocjonalny w przypadku naruszenia porządku i symetrii.
- Strach przed krzywdą. Osoba, u której zdiagnozowano OCD, stara się nie przebywać sama ani twarzą w twarz z osobą, której według obsesji jest w stanie wyrządzić krzywdę. Ukrywa się potencjalnie niebezpieczne przedmioty: noże kuchenne, lutownice, młotki, siekiery.
- Kontrola możliwe niebezpieczeństwa . Noszenie ze sobą wyposażenie ochronne(cegły, kanistry z gazem) - w obawie przed okradzieniem. Lub sprawdzanie zaworów gazowych i gniazdek, do których wielokrotnie podłączane są urządzenia elektryczne.
- Próbuję wszystko zaplanować. Stale sprawdzaj kieszenie, teczkę, torbę, aby sprawdzić, czy wszystkie rzeczy, których możesz potrzebować, są na swoim miejscu.
- Przesądy. Osoba, u której zdiagnozowano OCD, może rzucić zaklęcie zakładające szczęśliwe ubranie ważne spotkania, spójrz w lustro, jeśli zapomniałeś czegoś z domu. Jednorazowe użycie przedmiotów i słów przynoszących szczęście może zwiększyć poczucie własnej wartości. Jeśli jednak one nie działają, osoba cierpiąca na OCD zwiększa liczbę kompulsji do poziomu patologicznego.
- Psychiczne naruszenia doktryn religijnych. Po pomyśleniu o czymś, co wydaje się bluźniercze, osoba, u której zdiagnozowano OCD, spędza noce na modlitwie lub oddaje każdy grosz na rzecz kościoła.
- Myśli erotyczne co wydaje się niedopuszczalne.Obawiając się zrobienia czegoś nieprzyzwoitego lub niegrzecznego, pacjent odmawia intymności swojej bliskiej osobie.
Wydawałoby się, że niepiśmienni ludzie powinni być tak przesądni i podejrzliwi. Jednak, jak zapewnia Wikipedia, u pacjentów, u których zdiagnozowano OCD, najczęściej tak jest wysoki poziom inteligencja. Wiki stwierdza również: jak osobna choroba W psychiatrii OCD zostało zidentyfikowane w 1905 roku, ale starożytni Grecy i Rzymianie cierpieli na tę chorobę.

Czy wiesz, że u małych dzieci również diagnozuje się zaburzenia obsesyjno-kompulsyjne? Mogą także cierpieć na zaburzenia kompulsywne. W ich przypadku częściej pojawia się strach przed zgubieniem, strach przed porzuceniem przez rodziców i zapomnienie czegoś ważnego w szkole.
Objawy zaburzenia obsesyjno-kompulsywnego:
Zaburzenie kompulsywne przypomina nieco rytuał religijny. Ta reakcja na obsesyjne myśli może być fizyczna (sprawdzanie zaworów gazowych lub dezynfekcja rąk) lub mentalna (rzucenie zaklęcia). Możliwe również w przypadku zdiagnozowania OCD zachowanie unikające – próba ucieczki od niepokojącej sytuacji.

Charakterystyczne objawy OCD, które należy wziąć pod uwagę podczas stawiania diagnozy:
- Pacjent zdaje sobie sprawę, że sam generuje obsesyjne pomysły. Nie cierpi z powodu głosów nieziemskich.
- Osoba próbuje odeprzeć obsesyjne myśli, ale bezskutecznie.
- Obsesje przerażają pacjenta i powodują poczucie winy i wstydu. W poważnych przypadkach osoba, u której zdiagnozowano OCD, odmawia aktywność społeczna może stracić pracę i rodzinę.
- Stan „obsesji” często się powtarza.
Ludzie, którzy chcą wszystko kontrolować, lub ci, którzy nie mogli przeżyć dzieciństwa uraz psychiczny. Mniej powszechnymi czynnikami wyzwalającymi OCD są wpływy fizyczne, URAZY głowy.
Niektórzy psychiatrzy dzielą tę nerwicę na dwa podtypy:
Po zdiagnozowaniu OPD pacjenci rozpoznają obecność obsesyjnych myśli. Ale są pewni, że nie odprawiają rytuałów. Nie zawsze jest to prawdą. Prawdopodobnie ukryte zachowanie kompulsywne. Sami pacjenci mogą nie być świadomi rytuału: pewnego rodzaju konwulsyjnego ruchu - potrząsania głową, potrząsania nogą, pstrykania palcami.
Co powoduje OCD?
Na całym świecie u trzech na 100 dorosłych i u dwóch na 500 dzieci diagnozuje się zaburzenie obsesyjno-kompulsywne.
Rozpoznanie OCD wymaga obowiązkowej terapii. Naukowcy mogą mówić jedynie o czynnikach ryzyka zespołu. Niemożliwe jest jednak natychmiastowe rozpoznanie OCD i wyeliminowanie przyczyny, łagodząc w ten sposób stan pacjenta.
Jakie czynniki fizjologiczne mogą wywołać zaburzenia kompulsywne?
- Dziedziczność – choroba może być przenoszona z pokolenia na pokolenie. Jeśli u jednego z Twoich dziadków zdiagnozowano zaburzenia obsesyjno-kompulsyjne, ryzyko zachorowania na tę chorobę wzrasta.
- Choroby neurologiczne. Najczęściej są one spowodowane zaburzeniami metabolicznymi, powodując problemy w funkcjonowaniu neuronów.
- Konsekwencje chorób zakaźnych i autoimmunologicznych, urazy głowy.
Według badań psychiatrów, obniżenie poziomu serotoniny, noradrenaliny czy dopaminy w tkance mózgowej może również prowadzić do rozpoznania OCD.
Psychologia behawioralna sugeruje, że każde powtarzające się działanie jest łatwiejsze do późniejszego odtworzenia. Prawo to wyjaśnia przyczynę progresji diagnozy OCD i prawdopodobieństwo zachowań obsesyjnych w przyszłości.

Osoby najbardziej podatne na rozwój nerwicy to osoby znajdujące się w stanie stresu i depresji – w czasie przeprowadzki, nowych początków, utraty bliskich, przepracowania. Dwie trzecie pacjentów, u których zdiagnozowano OCD, doświadczyło jakiejś formy stresu.
Inne przyczyny psychologicznego charakteru zaburzenia często mają związek z traumą z dzieciństwa. To wychowanie było zbyt surowe – religijne, zmilitaryzowane. Albo relacje rodzinne spowodowały poważną traumę psychiczną, która w wieku dorosłym doprowadziła do rozpoznania OCD.
Osoby podatne na wpływy, które mają skłonność do przesady, są bardziej narażone na rozwój OCD.
Przykładem może być młoda matka, która na tle zmęczenia i stresu zaczyna bać się, że zrobi krzywdę swojemu dziecku. Prowadzi to do diagnozy „OCD”: patologicznego czyszczenia, niekończącego się sprawdzania sprzętu, różnych modlitw i zaklęć.
Dlaczego na tę przypadłość choruje coraz więcej osób i dlaczego choroba postępuje?
W zaburzeniach kompulsywnych najpierw pojawia się lęk. Ustępuje obsesyjnej myśli, po czym niepokój się pogłębia. Osoba pamięta działanie, które tymczasowo zmniejsza aktywność nerwicy. Ale następny stan obsesyjny będzie wymagał więcej niż jednego powtórzenia rytuału. Skutki będą katastrofalne: strata czasu, życie w silnym stresie, utrata cech społecznych jednostki, aż do odmowy interakcji z innymi ludźmi.
Co powoduje pogorszenie zaburzeń obsesyjno-kompulsywnych:
- Słaba samoocena i realizm magiczny. Osoba cierpiąca na OCD wyolbrzymia własne możliwości i wpływ na otaczającą rzeczywistość. Jest pewien, że za pomocą zaklęć, modlitw, może zapobiec wszelkim negatywnym sytuacjom. magiczne rytuały. Chwilowo dają iluzję komfortu, ale potem wymagają coraz większej liczby powtórzeń.
- Perfekcjonizm. Niektóre typy OCD wymagają doskonałego przestrzegania pewnych zasad. Osoba reprezentuje idealny stan życia, który należy osiągnąć za wszelką cenę. A drobne błędy lub asymetria doprowadzą do patologicznych konsekwencji. Często ten typ zaburzeń kompulsywnych idzie w parze z jadłowstrętem psychicznym.
- Próby przejęcia kontroli i przeceniania niebezpieczeństwa. Osoba cierpiąca na zaburzenia obsesyjno-kompulsywne czuje się zobowiązana do przewidywania wszelkich niebezpieczeństw. Nawet taki, który nie może istnieć w rzeczywistości. A przymusy w tym przypadku stają się rodzajem ubezpieczenia. Pacjent myśli: 25 kontroli zamkniętych drzwi zagwarantuje, że złodzieje nie włamią się do domu. Jednak powtarzające się powtórzenia tylko zwiększają poczucie niepokoju i niepewności.
Unikanie sytuacji lub rytuału tylko pogorszy Twoje OCD. Przecież próba uniknięcia niebezpiecznej sytuacji prowadzi do ciągłego myślenia o tym, jak najlepiej to zrobić i do poczucia własnej nienormalności. Krewni, którzy zabraniają rytuałów, drwią z pacjenta i nazywają go szaleńcem, również mogą pogorszyć sytuację.
Diagnoza „OCD” nie dotyczy jednak chorób psychicznych – choroba ta nie zmienia cech osobowości. Ale może poważnie zrujnować życie pacjenta.
Leczenie zaburzeń obsesyjno-kompulsywnych:
Obsesję można leczyć w domu, jeśli choroba nie posunęła się za daleko, a diagnoza zostanie postawiona na czas. Przeanalizuj swój stan – czy jesteś w stanie samodzielnie poradzić sobie z problemem.
- Zaakceptuj diagnozę OCD jako część, cechę twojej psychiki.
- Zrób listę objawów OCD, które u siebie obserwujesz.
- Przeczytaj całą odpowiednią literaturę psychologiczną na temat diagnozowania i leczenia OCD i przygotuj plan pozbycia się choroby.
- Poproś rodzinę i przyjaciół o pomoc. Ludzie są stronniczy w stawianiu diagnoz, więc ktoś powinien dokładnie sprawdzić twoją „niepokojącą” listę objawów OCD.
- Zaakceptuj nierealność swoich lęków. Należy o tym zawsze pamiętać, gdy odczuwasz pokusę odprawienia rytuału. Jeden z proste sposoby pozbądź się lęku - wyobraź sobie, co się stanie, jeśli strach się spełni. Czy przeżyjesz? Dlaczego więc rytuały?!
- Wspieraj się pochwałami, a nawet miłymi nagrodami i prezentami. Zachęty wzmocnią ideę: jesteś silniejszy od zmartwień i potrafisz je pokonać.

Dodatkowo, aby pozbyć się diagnozy OCD, możesz zastosować ćwiczenia oddechowe i Medycyna tradycyjna. Pomocne będą uspokajające wywary i nalewki na bazie serdecznika, mięty, piwonii, melisy i waleriany. W przypadku OCD można zastosować olejki aromatyczne, takie jak: lawendowy, pomarańczowy, bergamotowy, różany, ylang-ylang.
Jeśli nie potrafisz samodzielnie poradzić sobie z diagnozą OCD, konieczna jest wizyta u lekarza, a to konieczne, aby nie pogorszyć swojej sytuacji.
Z jakim lekarzem powinienem się skontaktować?
Skorzystaj z pomocy psychoterapeuty, psychoterapia bez dodatkowe spożycie leki prowadzą do wyleczenia OCD w 70 przypadkach na 100. Podczas korygowania zaburzenia bez leki efekt będzie trwalszy i nie będzie żadnych skutków ubocznych.
Jak leczyć OCD bez leków? Poniższe techniki pomogą:
- Terapia poznawczo-behawioralna.
- Efekt hipnotyczny.
- Terapia EMDR.
- Strategiczna psychoterapia krótkoterminowa.
Każda z tych terapii OCD ma na celu przerwanie cyklu lęku, obsesji i prób uniknięcia nieprzyjemnej sytuacji. Uwaga może być skupiona na zmniejszeniu dyskomfortu chwil obsesyjnych, na przeciwdziałaniu negatywnym myślom lub na zmianie reakcji na potrzebę powtórzenia rytuału. Psychoterapia grupowa jest przydatna - dzięki niej stanie się jasne, że tak nie jest jedyna osoba zdiagnozowane we Wszechświecie OCD wcale nie jest szalone.
Fizjoterapia - masaże, pływanie, relaksujące kąpiele - pomogą zmniejszyć stany lękowe.
Leki do diagnozy OCD są przepisywane, jeśli metody psychoterapeutyczne nie pomagają. Należą do nich leki przeciwdepresyjne wychwytu zwrotnego serotoniny i atypowe leki przeciwpsychotyczne. W przypadku fizjologicznych przyczyn choroby przepisywane są specjalne leki, które pomagają je wyleczyć. Łączą psychoterapię z lekami w celu diagnozy OCD w przypadkach, gdy konieczne jest szybkie usunięcie stan ostry.
Aby zapobiegać zaburzeniom obsesyjno-kompulsywnym, zalecamy:
- Obejmuje to regularne badania lekarskie.
- Przyjmowanie witamin.
- Maksymalne unikanie stresujące sytuacje i przepracowanie.
- Zajęcia praktyk relaksacyjnych - joga, qigong, medytacja.
Dokładną diagnozę OCD mogą postawić jedynie specjaliści z zakresu psychiatrii.
Zaburzenie psychiczne obsesyjno-kompulsywne (zwane także zaburzeniem obsesyjno-kompulsyjnym) może znacznie pogorszyć jakość życia. Mimo to wielu z tych, którzy to zauważają niepokojące objawy, nie spiesz się z wizytą u lekarza, tłumacząc to uprzedzeniami, poczuciem fałszywego wstydu i innymi powodami.
Zaburzenie obsesyjno-kompulsywne: co to jest w prostych słowach
Zaburzenie obsesyjno-kompulsyjne (OCD) to patologia neurotyczna charakteryzująca się pojawieniem się niespokojnych myśli, które prowokują do wykonywania czynności mających dla pacjenta znaczenie rytuału. W ten sposób człowiekowi udaje się na jakiś czas zmniejszyć poziom lęku.
Objawy OCD obejmują:
- obsesje - obsesyjne myśli, obrazy lub impulsy do działania, które pacjent odbiera w postaci stereotypów;
- kompulsje - powtarzające się działania spowodowane zmartwieniami i lękami. Służą jako „magiczne” rytuały, które mogą chronić przed krzywdą lub zapobiec niepożądanemu zdarzeniu.
Psychologowie uważają za uderzający przykład OCD:
- nosofobia - patologiczny strach przed nieuleczalnymi schorzeniami;
- mania ciągłego mycia rąk w obawie przed złapaniem infekcji.
Warto zauważyć, że osoby cierpiące na OCD z reguły charakteryzują się wysokim poziomem intelektualnym, są punktualne, sumienne i schludne.
Powoduje
Przyczyny rozwoju OCD nie zostały dokładnie ustalone, ale istnieją różne hipotezy na ten temat.
Objawy i leczenie choroby afektywnej dwubiegunowej:
- Biologiczny. Jak czynniki przyczynowe ona uważa:
- patologie mózgu, w tym wynikające z urazów porodowych;
- funkcjonalne anomalie anatomiczne;
- cechy pracy dział wegetatywny OUN;
- zaburzenia hormonalne.
- Genetyczne, które nie wyklucza rozwoju OCD w obecności dziedzicznej predyspozycji.
- Teorie psychologiczne, w tym:
- psychoanalityczny, który wyjaśnia stany obsesyjne, twierdząc, że są one narzędziem zmniejszania lęku w przypadkach, gdy wraz z agresją jest on skierowany na drugą osobę;
- egzogenno-psychotraumatyczny, który jako przyczynę wysuwa teorię o wpływie ciężkich sytuacji stresowych związanych z rodziną, aktywność zawodowa, różne rodzaje stosunki seksualne.
- Teorie socjologiczne wyjaśniające OCD twierdząc, że tak reakcja patologiczna organizm na traumatyczne sytuacje.
Mechanizm powstawania chorób
Jak wspomniano powyżej, istnieją różne wyjaśnienia powstawania zaburzeń obsesyjno-kompulsywnych. Obecnie teoria neuroprzekaźników, będąca częścią teorii biologicznej, jest uważana za priorytetową. Jego istotą jest to, że przyczyną OCD jest nieprawidłowa komunikacja między w oddzielnych częściach kora mózgowa i zespół podkorowych węzłów nerwowych.
Interakcję tych struktur zapewnia serotonina. Naukowcy doszli do wniosku, że w zaburzeniach obsesyjno-kompulsywnych występuje niedobór tego hormonu spowodowany zwiększonym wychwytem zwrotnym, co zakłóca przekazywanie impulsów do następnego neuronu.
Podsumowując, można stwierdzić, że patogeneza OCD jest dość złożona i nie została dostatecznie zbadana.
OCD u mężczyzn, kobiet i dzieci – różnice w objawach
Zaburzenie obsesyjno-kompulsyjne dotyka wiele osób, w tym mniej więcej taką samą liczbę mężczyzn i kobiet. Jeśli chodzi o wskaźniki wieku, uważa się, że objawy pojawiają się częściej u dorosłych, ale istnieją informacje, że aż 4% dzieci i młodzieży cierpi na OCD w takim czy innym stopniu. Wśród osób starszych znaczna jest także liczba osób cierpiących na zaburzenia obsesyjne. Podane statystyki zawierają informację o liczbie osób, które zwróciły się o pomoc.
Manifestacje patologii u mężczyzn i kobiet mają ze sobą wiele wspólnego, w szczególności:
- zawsze objawia się najpierw obsesyjnymi myślami;
- niespokojny strumień świadomości powoduje niepokój;
- na tle lęków rodzą się działania, które łagodzą napięcie nerwowe i, zdaniem pacjenta, mogą zapobiec strasznym konsekwencjom.
U mężczyzn źródłem niepokoju jest:
- Działalność zawodowa;
- rozwój kariery i biznesu;
- chęć zachowania i pomnażania tego, co zostało nabyte.
Na przykład mężczyzna martwi się, że zostanie wyrzucony z pracy i pozostawiony bez środków do życia. Na tle lęku rodzi się niepokój i dlatego człowiek zaczyna kompulsywnie: modlić się lub wykonywać inne rytuały (czynności), które, jak mu się wydaje, w cudowny sposób pomogą uniknąć kłopotów.
Lęki kobiet wynikają głównie z:
- martwić się o zdrowie członków rodziny;
- obawa przed możliwością rozwodu;
- patologiczny strach przed samotnością.
Jest coś szczególnego – OCD poporodowe, kiedy matka tak bardzo martwi się o zdrowie i życie swojego nowonarodzonego dziecka, że nabiera to charakteru patologii. Dręczy ją myśl, że mógłby:
- nagle zachorować i umrzeć;
- upaść i doznać kontuzji;
- przestań oddychać przez sen.
Prowadzi to do tego, że znaczna część czasu poświęcona jest doświadczeniom i zachowaniom podyktowanym OCD.
Zaburzenie obsesyjno-kompulsyjne u osób starszych wiąże się z takimi zjawiskami jak:
- samotność, bez perspektyw na zmianę czegokolwiek;
- nieaktywny tryb życia;
- obawy o zdrowie i dobre samopoczucie młodszych krewnych;
- pogorszenie jakości życia;
- rozwój dolegliwości prowadzących do ograniczeń fizycznych.
Starsi ludzie przestają spać w nocy i zaczynają często dzwonić do swoich wnuków i dzieci, aby upewnić się, że żyją i mają się dobrze. Po drodze rodzą się niewytłumaczalne rytuały – aby wszystko poszło dobrze, należy:
- popływać;
- przeorganizować rzeczy w szafie;
- zamień kwiaty na parapecie;
- wykonać inne czynności.
U dzieci występuje najczęściej z powodu przyczyny genetyczne lub z powodu problemów w szkole, w domu, wśród znajomych. Dzieci często cierpią z powodu:
- słabe wyniki w nauce;
- kłótnie i samotność;
- akty przemocy o charakterze fizycznym i psychicznym.
Podobnie jak dorośli, na tle zwiększonego niepokoju, zaczynają wykonywać pewne rytuały.
Rodzaje i rodzaje zaburzeń obsesyjno-kompulsywnych oraz ich charakterystyczne cechy
Zauważono, że OCD może występować w postaci przewlekłej, postępującej lub epizodycznej:
- Stan przewlekły wskazuje, że zaburzenie jest stale obecne, stabilne i niezmienne.
- Stan postępujący oznacza, że pacjent doświadcza proces chroniczny, którego objawy nasilają się, co jest niebezpieczne.
- Epizodyczny charakteryzuje się tym, że objawy pojawiają się od czasu do czasu. Istnieją cykliczne, warunkowe i mieszane typy epizodycznych postaci zaburzenia, z:
- stany cykliczne zależą od biorytmów organizmu;
- warunkowe objawiają się pod wpływem traumatycznych okoliczności, które obejmują gwałtowną zmianę zwykłego stylu życia, wpływ stresu psycho-emocjonalnego, różne patologie ciało;
- mieszane reprezentują kombinację czynników biorytmicznych i warunkowych.
W zależności od stopnia przewagi głównych objawów wyróżnia się kilka typów OCD:
- Mieszane, obejmujące zarówno kompulsje, jak i obsesje;
- Typy „czyste” są obsesyjne i kompulsywne.
Warto zauważyć, że w typach jednoskładnikowych po bliższym zbadaniu w ten czy inny sposób można prześledzić wpływ składnika pary.
Na przykład osoba spokojnie układająca przedmioty na stole w określonej kolejności (przymus). Dokonuje tych działań, aby stłumić uczucie niepokoju (obsesji), które nieuchronnie objawia się kontemplacją nieporządku.
Kompulsje można wyrazić:
- działania zewnętrzne (liczenie pasków na spodniach, przestawianie małych przedmiotów, częste mycie rąk i tak dalej);
Obsesje występują w postaci:
- irytujące myśli (na przykład o własnej niekompetencji zawodowej);
- bezpodstawne obawy;
- wątpliwości co do nieskazitelności własnych działań i rozumowania;
- obsesyjny niepokój o relacje osobiste;
- ekscytujące wspomnienia związane z odległą przeszłością;
- patologiczny strach przed zrobieniem czegoś złego lub odkryciem oznak (charakteru, wyglądu, stylu życia), które są potępiane i wyśmiewane w społeczeństwie;
- obsesyjne uczucie fizycznego dyskomfortu.
- uczucie niepokoju, które pojawia się nagle i skłania do wykonania określonego działania.
Symptomy i objawy
Objawy zaburzenia obsesyjno-kompulsywnego obejmują:
- człowiek tak bardzo martwi się porządkiem, drobnymi, nieistotnymi szczegółami, wyimaginowanymi niebezpieczeństwami, że wiele naprawdę ważnych momentów w życiu schodzi na dalszy plan;
- perfekcjonizm nie pozwala dokończyć rozpoczętej pracy z powodu niekończących się przeróbek spowodowanych wątpliwościami i obawami o niewystarczającą jakość;
- Cały czas i uwagę poświęcamy pracy na rzecz wysokich wyników. Jednocześnie osoba poświęca odpoczynek, przyjaźń, ciekawy wypoczynek, chociaż obiektywnie „gra nie jest warta świeczki”, to znaczy ofiary nie są porównywalne z nagrodą za wyniki pracy;
- osoby cierpiące na OCD wyróżniają się patologicznie wysokim poziomem świadomości i odpowiedzialności, są skrupulatne i całkowicie nieelastyczne w kwestiach moralności i etyki;
- osoba doświadcza prawdziwego cierpienia, gdy konieczne jest wyrzucenie uszkodzonych i niepotrzebnych rzeczy;
- trudności pojawiają się zawsze mówimy o o potrzebie dzielenia się choć małą częścią swojej władzy z innymi ludźmi. Jeżeli tak się stanie, to tylko pod warunkiem, że prace będą prowadzone według już istniejących zasad;
- Osoby z OCD mają silną wolę i są uparte. Ponadto są wyjątkowo oszczędni i niechętnie wydają pieniądze, ponieważ w przyszłości mogą pojawić się trudności, tragedie i katastrofy, które będą wymagały nakładów finansowych,
Jeśli ktoś odkrył u siebie lub u bliskiej osoby 4 lub więcej z wymienionych powyżej objawów, istnieje możliwość, że są to objawy rozwoju osobowości obsesyjno-kompulsywnej.
Możliwości leczenia
Leczenie zaburzeń obsesyjnych obejmuje farmakoterapia i psychoterapię jako elementy obowiązkowe
Psychoterapia
Polega ona na użyciu np techniki terapeutyczne, Jak:
- Korekcja poznawczo-behawioralna, opracowana przez amerykańskiego psychiatrę D. Schwartza. Technika ta daje pacjentowi możliwość przeciwstawienia się wpływowi zaburzenia poprzez zmianę kolejności czynności rytualnych, uproszczenie ich, aby stopniowo redukować je do minimum. Metoda opiera się na świadomym podejściu człowieka do swojego problem mentalny i stopniową odporność na jej objawy.
- „4 kroki” to kolejna technika opracowana przez tego samego specjalistę w dziedzinie psychiatrii. Jego działanie opiera się na tym, co lekarz wyjaśnia pacjentowi:
- które z jego obaw są uzasadnione, a które są spowodowane wpływem OCD i dlatego nie mają sensu;
- jak zachowałaby się zdrowa osoba, gdyby znalazła się w określonej sytuacji;
- Jak możesz powstrzymać obsesyjne myśli?
- Narażenie i ostrzeżenie to jedne z najważniejszych efektowne formy korekta zachowania u osób cierpiących na OCD. W tym przypadku ekspozycja polega na zanurzeniu pacjenta w warunkach powodujących dyskomfort z powodu obsesji. Terapeuta instruuje, jak oprzeć się pokusie wykonywania kompulsywnych działań, tworząc ostrzeżenie przed reakcją patologiczną. Według statystyk zdecydowana większość osób, które poddały się takiemu leczeniu, osiąga trwałą poprawę swojego stanu, a efekt psychoterapii może utrzymywać się przez wiele miesięcy.
W Leczenie OCD Stosowane są również inne rodzaje psychokorekcji:
- grupa i rodzina,
- racjonalny i awersyjny:
- inne rodzaje.
Terapia lekowa lekami psychotropowymi
Leki przeciwdepresyjne wykazały maksymalną skuteczność w przypadku OCD. Kiedy na pierwszych etapach leczenia wzrasta niepokój, uzupełnia się je środkami uspokajającymi. W przewlekłych przypadkach OCD, gdy leki przeciwdepresyjne będące inhibitorami wychwytu zwrotnego serotoniny są nieskuteczne, coraz częściej przepisuje się atypowe leki przeciwpsychotyczne.
Leczenie choroby w domu jest niemożliwe i niedopuszczalne.
Jak żyć z OCD i czy można się go całkowicie pozbyć?
Nie ma uniwersalnej odpowiedzi na to pytanie, ponieważ wszystko zależy od:
- nasilenie zaburzenia;
- cechy konkretnej osoby;
- obecność motywacji do przezwyciężenia problemu.
To ostatnie jest niezwykle ważne, gdyż błędem byłoby zaakceptowanie sytuacji i dostosowanie się do standardów danego zaburzenia. Aby życie było długie, szczęśliwe, bogate i interesujące, musisz rozpoznać problem i podjąć działania, aby go rozwiązać. Oczywiście lepiej natychmiast skonsultować się z lekarzem. Wiele osób próbuje samodzielnie poradzić sobie z chorobą, jednak przy braku specjalnej wiedzy i umiejętności może to prowadzić do straty czasu i nasilania się objawów.
Aby zmienić swoje życie na lepsze, ważne jest:
- Zdobądź jak najwięcej informacji na temat zaburzeń obsesyjno-kompulsywnych. Nowa wiedza pozwoli zrozumieć, skąd biorą się stany obsesyjne i jak sobie z nimi radzić;
- bądź otwarty na pozytywne zmiany, bez względu na to, jak nierealne mogą się wydawać;
- zrozumieć, że proces gojenia wymaga czasu, wytrwałości i cierpliwości;
- komunikować się z innymi osobami cierpiącymi na OCD. W Internecie istnieją podobne społeczności. Są przydatne nie tylko jako okazja do rozmowy, ale także jako szansa na otrzymanie nowych, przydatnych informacji.
OCD, które trwa latami, jest wyczerpujące, pochłania dużo energii i czasu, wnosi dyskomfort w życie, ale od dawna jest skutecznie leczone.
Zaburzenie obsesyjno-kompulsyjne to zespół, którego przyczyny rzadko są oczywiste. Charakteryzuje się obecnością obsesyjnych myśli (obsesji), na które dana osoba reaguje określonymi działaniami (kompulsjami).
Obsesja (łac. obsessio – „oblężenie”) to myśl lub pragnienie, które nieustannie pojawia się w umyśle. Myśl ta jest trudna do opanowania lub pozbycia się i powoduje duży stres.
Typowe obsesje w OCD to:
- obawa przed skażeniem (brudem, wirusami, zarazkami, płynami ustrojowymi, odchodami lub substancjami chemicznymi);
- obawa przed możliwymi zagrożeniami (zewnętrznymi, takimi jak strach przed okradzieniem i wewnętrznymi, takimi jak strach przed utratą kontroli i wyrządzeniem krzywdy bliskiej osobie);
- nadmierna troska o precyzję, porządek i symetrię;
- myśli lub obrazy o charakterze seksualnym.
Prawie każdy doświadczył tych natrętnych myśli. Jednak w przypadku osoby z zaburzeniami obsesyjno-kompulsyjnymi poziom niepokoju wywołany takimi myślami jest nie do przyjęcia. Aby uniknąć zbytniego niepokoju, osoba często zmuszona jest uciekać się do działań „ochronnych” - przymusów (łac. compello - „zmuszać”).
Kompulsje w OCD przypominają nieco rytuały. Są to działania, które dana osoba powtarza wielokrotnie w odpowiedzi na obsesję, aby zmniejszyć ryzyko wyrządzenia krzywdy. Przymus może być fizyczny (jak wielokrotne sprawdzanie, czy drzwi są zamknięte) lub psychiczny (jak wypowiedzenie w głowie określonej frazy). Może to być na przykład wypowiedzenie specjalnego wyrażenia, aby „chronić krewnych przed śmiercią” (nazywa się to „neutralizacją”).
Powszechne w zespole OCD są kompulsje w postaci niekończących się kontroli (na przykład kranu z gazem), rytuałów mentalnych (specjalne słowa lub modlitwy powtarzane w określonej kolejności) i liczenia.
 Najczęstszym jest strach przed zarazkami połączony z kompulsywnym myciem i sprzątaniem. W obawie przed zarażeniem ludzie bardzo się starają: nie dotykają klamek, desek sedesowych, unikają podawania rąk. Zazwyczaj w przypadku zespołu OCD osoba przestaje myć ręce nie wtedy, gdy są czyste, ale wtedy, gdy w końcu poczuje „ulgę” lub „właściwie”.
Najczęstszym jest strach przed zarazkami połączony z kompulsywnym myciem i sprzątaniem. W obawie przed zarażeniem ludzie bardzo się starają: nie dotykają klamek, desek sedesowych, unikają podawania rąk. Zazwyczaj w przypadku zespołu OCD osoba przestaje myć ręce nie wtedy, gdy są czyste, ale wtedy, gdy w końcu poczuje „ulgę” lub „właściwie”.
Zachowanie polegające na unikaniu jest centralną częścią OCD i obejmuje:
- chęć uniknięcia sytuacji wywołując uczucia Lęk;
- trzeba spełnić obsesyjne działania.
Zaburzenie obsesyjno-kompulsywne może powodować wiele problemów i zwykle towarzyszy mu wstyd, poczucie winy i depresja. Choroba powoduje chaos w relacje międzyludzkie i wpływa na wydajność. Według WHO OCD jest jedną z dziesięciu chorób prowadzących do niepełnosprawności. Ludzie z Zespół OCD nie ubiegaj się o profesjonalną pomoc, bo się wstydzą, boją lub nie wiedzą, że ich chorobę można leczyć m.in. nielecznicze.
Co powoduje OCD
Pomimo wielu badań dotyczących OCD, nadal nie można z całą pewnością stwierdzić, co to jest. główny powód naruszenia. Za ten stan mogą odpowiadać zarówno czynniki fizjologiczne (zaburzona równowaga chemiczna w komórkach nerwowych), jak i czynniki psychologiczne. Przyjrzyjmy się im szczegółowo.
Genetyka
 Badania wykazały, że OCD może być przekazywane z pokolenia na pokolenie bliskim krewnym w postaci większej tendencji do zapadania na bolesne stany obsesyjne.
Badania wykazały, że OCD może być przekazywane z pokolenia na pokolenie bliskim krewnym w postaci większej tendencji do zapadania na bolesne stany obsesyjne.
Badanie dorosłych bliźniąt wykazało, że zaburzenie to jest umiarkowanie dziedziczne, ale nie zidentyfikowano żadnego genu powodującego tę chorobę. Na szczególną uwagę zasługują jednak geny, które mogą odgrywać rolę w rozwoju OCD: hSERT i SLC1A1.
Zadaniem genu hSERT jest zbieranie „odpadowej” serotoniny włókna nerwowe. Przypomnijmy, że neuroprzekaźnik serotonina jest niezbędny do przekazywania impulsów w neuronach. Istnieją badania potwierdzające niezwykłe mutacje hSERT u niektórych pacjentów z zaburzeniami obsesyjno-kompulsyjnymi. W wyniku tych mutacji gen zaczyna działać zbyt szybko, zbierając całą serotoninę, zanim następny nerw „usłyszy” sygnał.
SLC1A1 to kolejny gen, który może mieć związek z zaburzeniami obsesyjno-kompulsyjnymi. Gen ten jest podobny do hSERT, jednak jego zadaniem jest transport innego neuroprzekaźnika – glutaminianu.
Reakcja autoimmunologiczna
 Niektóre przypadki szybkiego wystąpienia OCD u dzieci może być konsekwencja zakażenia paciorkowcami grupy A, które powoduje zapalenie i dysfunkcję zwojów podstawnych. Przypadki te są pogrupowane w warunki kliniczne zwane PANDAMI (autoimmunologiczne zaburzenia neuropsychiatryczne u dzieci związane z infekcjami paciorkowcowymi).
Niektóre przypadki szybkiego wystąpienia OCD u dzieci może być konsekwencja zakażenia paciorkowcami grupy A, które powoduje zapalenie i dysfunkcję zwojów podstawnych. Przypadki te są pogrupowane w warunki kliniczne zwane PANDAMI (autoimmunologiczne zaburzenia neuropsychiatryczne u dzieci związane z infekcjami paciorkowcowymi).
Kolejne badanie zasugerowałże epizodyczne występowanie OCD nie jest spowodowane infekcją paciorkowcami, ale raczej profilaktyczne antybiotyki, które są przepisywane w celu leczenia infekcji. Stany OCD mogą być również związane z reakcjami immunologicznymi na inne patogeny.
Problemy neurologiczne
Techniki obrazowania mózgu umożliwiły naukowcom badanie aktywności określonych obszarów mózgu. Wykazano, że niektóre części mózgu u osób cierpiących na OCD wykazują niezwykłą aktywność. Objawy OCD to:
- kora oczodołowo-czołowa;
- przedni zakręt obręczy;
- prążkowie;
- wzgórze;
- jądro ogoniaste;
- zwoje podstawne.
 Obwód obejmujący powyższe obszary reguluje prymitywne aspekty zachowania, takie jak agresja, seksualność i wydzieliny ustrojowe. Aktywacja obwodu wyzwala odpowiednie zachowanie, np. dokładne umycie rąk po dotknięciu czegoś nieprzyjemnego. Zwykle po dokonaniu niezbędnej czynności pragnienie maleje, to znaczy osoba przestaje myć ręce i przechodzi do innej czynności.
Obwód obejmujący powyższe obszary reguluje prymitywne aspekty zachowania, takie jak agresja, seksualność i wydzieliny ustrojowe. Aktywacja obwodu wyzwala odpowiednie zachowanie, np. dokładne umycie rąk po dotknięciu czegoś nieprzyjemnego. Zwykle po dokonaniu niezbędnej czynności pragnienie maleje, to znaczy osoba przestaje myć ręce i przechodzi do innej czynności.
Jednakże u pacjentów, u których zdiagnozowano OCD, mózg ma pewne trudności z wyłączaniem i ignorowaniem impulsów z obwodu, co powoduje problemy z komunikacją w tych obszarach mózgu. Obsesje i kompulsje utrzymują się, prowadząc do powtarzania pewnych zachowań.
Natura tego problemu nie jest jeszcze jasna, ale najprawdopodobniej jest on związany z naruszeniem biochemii mózgu, o którym mówiliśmy wcześniej (zmniejszona aktywność serotoniny i glutaminianu).
Przyczyny OCD z punktu widzenia psychologii behawioralnej
Zgodnie z jednym z podstawowych praw psychologia behawioralna powtarzanie określonego aktu zachowania ułatwia jego odtworzenie w przyszłości.
Wszystkie osoby z OCD starają się unikać rzeczy, które mogą wywołać strach, „walczyć” z myślami lub wykonywać „rytuały” w celu zmniejszenia lęku. Takie działania tymczasowo zmniejszają strach, ale paradoksalnie, zgodnie z powyższym prawem, zwiększają prawdopodobieństwo wystąpienia zachowań obsesyjnych w przyszłości.
 Okazuje się, że przyczyną zaburzeń obsesyjno-kompulsyjnych jest unikanie. Unikanie obiektu strachu zamiast go znosić może prowadzić do tragicznych konsekwencji.
Okazuje się, że przyczyną zaburzeń obsesyjno-kompulsyjnych jest unikanie. Unikanie obiektu strachu zamiast go znosić może prowadzić do tragicznych konsekwencji.
Najbardziej podatne na patologię są osoby żyjące w stresie: rozpoczynając nową pracę, kończąc związek lub cierpiąc z powodu przepracowania. Na przykład osoba, która zawsze spokojnie korzystała z publicznych toalet, nagle w stanie stresu zaczyna się „nakręcać”, mówiąc, że deska sedesowa jest brudna i grozi zarażeniem się chorobą… Dalej, przez skojarzenia, strach może przenieść się na inne podobne obiekty: publiczne zlewy, prysznice itp.
Jeśli dana osoba unika publiczne toalety lub zaczyna wykonywać złożone rytuały oczyszczające (mycie foteli, klamek, a następnie dokładne mycie rąk) zamiast uporać się ze strachem, może to skutkować rozwojem prawdziwej fobii.
Poznawcze przyczyny OCD
Opisana powyżej teoria behawioralna wyjaśnia występowanie patologii „niewłaściwym” zachowaniem, natomiast teoria poznawcza wyjaśnia występowanie OCD niemożnością prawidłowej interpretacji własnych myśli.
Większość ludzi doświadcza niechcianych lub natrętnych myśli kilka razy dziennie, ale wszyscy cierpiący znacznie wyolbrzymiają znaczenie tych myśli.
 Na przykład na tle zmęczenia kobieta wychowująca dziecko może okresowo myśleć o wyrządzeniu dziecku krzywdy. Większość oczywiście odrzuca takie obsesje i je ignoruje. Osoby cierpiące na OCD wyolbrzymiają znaczenie myśli i reagują na nie jak na zagrożenie: „A jeśli naprawdę jestem do tego zdolny?!”
Na przykład na tle zmęczenia kobieta wychowująca dziecko może okresowo myśleć o wyrządzeniu dziecku krzywdy. Większość oczywiście odrzuca takie obsesje i je ignoruje. Osoby cierpiące na OCD wyolbrzymiają znaczenie myśli i reagują na nie jak na zagrożenie: „A jeśli naprawdę jestem do tego zdolny?!”
Kobieta zaczyna myśleć, że może stać się zagrożeniem dla dziecka, co powoduje u niej niepokój i inne negatywne emocje, takie jak wstręt, poczucie winy i wstyd.
Strach przed własnymi myślami może prowadzić do prób neutralizacji negatywnych uczuć wynikających z obsesji, na przykład poprzez unikanie sytuacji wywołujących odpowiednie myśli, udział w „rytuałach” nadmiernego samooczyszczenia lub modlitwie.
Jak zauważyliśmy wcześniej, powtarzające się zachowania polegające na unikaniu mogą „utknąć” i mieć tendencję do powtarzania się. Okazuje się, że przyczyną zaburzeń obsesyjno-kompulsywnych jest interpretowanie natrętnych myśli jako katastroficznych i prawdziwych.
Badacze teoretyzują, że osoby cierpiące na OCD przywiązują przesadną wagę do myśli ze względu na fałszywe przekonania nabyte w dzieciństwie. Pomiędzy nimi:
- przesadna odpowiedzialność: przekonanie, że dana osoba ponosi ogólną odpowiedzialność za bezpieczeństwo innych lub wyrządzoną im krzywdę;
- wiara w materialność myśli: wiara w to negatywne myśli mogą „spełnić się” lub wpłynąć na innych ludzi i należy je kontrolować;
- przesadne poczucie zagrożenia: tendencja do przeceniania prawdopodobieństwa niebezpieczeństwa;
- przesadny perfekcjonizm: przekonanie, że wszystko musi być idealne, a błędy są niedopuszczalne.
środowisko, cierpienie
Stres i uraz psychiczny mogą wywołać proces OCD u osób podatnych na rozwój ten stan. Badania dorosłych bliźniąt wykazały, że nerwica obsesyjno-kompulsywna w 53-73% przypadków powstała w wyniku niekorzystnego wpływu środowiska.
Statystyki potwierdzają fakt, że większość osób z objawami OCD przeżyła stresujące lub traumatyczne wydarzenie życiowe tuż przed wystąpieniem choroby. Takie zdarzenia mogą również powodować pogorszenie istniejących objawów choroby. Oto lista najbardziej traumatycznych czynników środowiskowych:
- nadużycia i przemoc;
- zmiana mieszkania;
- choroba;
- śmierć członka rodziny lub przyjaciela;
- zmiany lub problemy w szkole lub pracy;
- problemy w związku.
Co przyczynia się do postępu OCD?
Dla skutecznego leczenia zaburzeń obsesyjno-kompulsywnych znajomość przyczyn patologii nie jest tak ważna. O wiele ważniejsze jest zrozumienie mechanizmów wspierających OCD. To jest klucz do pokonania problemu.
Rytuały unikania i kompulsywne
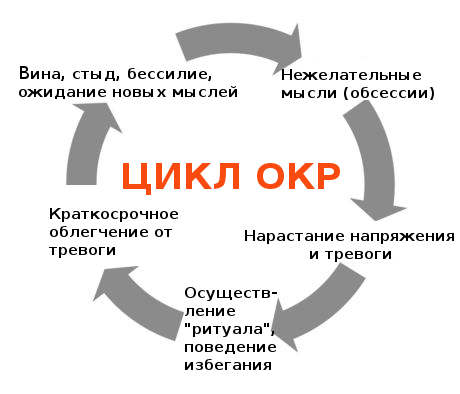
Zaburzenie obsesyjno-kompulsyjne jest utrwalane przez błędne koło przymusu, lęku i reakcji na lęk.
Ilekroć dana osoba unika sytuacji lub działania, zachowanie zostaje „wpisane” na stałe w odpowiedni obwód neuronowy w mózgu. Następnym razem w podobnej sytuacji zachowa się w ten sam sposób, co oznacza, że ponownie straci szansę na zmniejszenie intensywności swojej nerwicy.
Wzmagają się także kompulsje. Osoba czuje się mniej niespokojna, gdy sprawdza, czy światła są wyłączone. Dlatego w przyszłości będzie działać w ten sam sposób.
Unikanie i działania impulsywne na początku „działają”: pacjent myśli, że zapobiegł krzywdzie, a to łagodzi uczucie niepokoju. Ale na dłuższą metę wywołają jeszcze większy niepokój i strach, ponieważ podsycają obsesję.
Przesadzanie ze swoimi możliwościami i „magiczne” myślenie
Osoba z OCD nadmiernie wyolbrzymia swoje możliwości i zdolność wpływania na świat. Wierzy w swoją moc powodowania lub zapobiegania złym zdarzeniom za pomocą mocy myśli. Myślenie „magiczne” wiąże się z przekonaniem, że spełnienie pewnych akcje specjalne rytuały zapobiegną czemuś niechcianemu (podobnie jak przesąd).
Dzięki temu człowiek może poczuć iluzję komfortu, jakby miał większy wpływ na wydarzenia i kontrolę nad tym, co się dzieje. Z reguły pacjent, chcąc poczuć się spokojniejszy, coraz częściej odprawia rytuały, co prowadzi do postępu nerwicy.
Nadmierna koncentracja na myślach
 Odnosi się to do stopnia wagi, jaką dana osoba przywiązuje do natrętnych myśli lub obrazów. Ważne jest, aby zrozumieć, że obsesyjne myśli i wątpliwości - często absurdalne i sprzeczne z tym, czego dana osoba chce lub robi - pojawiają się u każdego! W latach 70. badacze przeprowadzili eksperymenty, w których poprosili osoby z zaburzeniami obsesyjno-kompulsyjnymi i bez nich o wypisanie swoich natrętnych myśli. Nie było różnicy pomiędzy myślami rejestrowanymi przez obie grupy osób – z chorobą i bez niej.
Odnosi się to do stopnia wagi, jaką dana osoba przywiązuje do natrętnych myśli lub obrazów. Ważne jest, aby zrozumieć, że obsesyjne myśli i wątpliwości - często absurdalne i sprzeczne z tym, czego dana osoba chce lub robi - pojawiają się u każdego! W latach 70. badacze przeprowadzili eksperymenty, w których poprosili osoby z zaburzeniami obsesyjno-kompulsyjnymi i bez nich o wypisanie swoich natrętnych myśli. Nie było różnicy pomiędzy myślami rejestrowanymi przez obie grupy osób – z chorobą i bez niej.
Rzeczywista treść natrętnych myśli wynika z wartości danej osoby: rzeczy, które są dla niej najważniejsze. Myśli reprezentują najwięcej głębokie lęki osobowość. I tak na przykład każda matka zawsze martwi się o zdrowie swojego dziecka, ponieważ jest ono największą wartością w jej życiu i wpadnie w rozpacz, jeśli przydarzy mu się coś złego. Dlatego obsesyjne myśli o skrzywdzeniu dziecka są tak powszechne wśród matek.
Różnica polega na tym, że osoby cierpiące na zaburzenia obsesyjno-kompulsywne częściej niż inne doświadczają niepokojących myśli. Dzieje się tak jednak z powodu zbyt dużego znaczenia, jakie pacjenci przypisują tym myślom. Nie jest tajemnicą: im więcej uwagi poświęcasz swoim obsesyjnym myślom, tym gorzej się one wydają. Zdrowi ludzie Mogą po prostu ignorować obsesje i nie skupiać na nich swojej uwagi.
Przecenianie niebezpieczeństwa i nietolerancja niepewności
Kolejnym ważnym aspektem jest przecenianie niebezpieczeństwa danej sytuacji i niedocenianie możliwości poradzenia sobie z nią. Wiele osób cierpiących na OCD uważa, że muszą mieć pewność, że nie wydarzy się nic złego. Dla nich OCD jest rodzajem absolutnej polisy ubezpieczeniowej. Myślą, że jeśli będą się bardziej starać, wykonywać więcej rytuałów i mieć lepsze ubezpieczenie, zyskają większą pewność. W rzeczywistości większe starania prowadzą jedynie do większych wątpliwości i większego poczucia niepewności.
Perfekcjonizm
 Niektóre formy OCD wiążą się z przekonaniem, że zawsze istnieje idealne rozwiązanie, że wszystko powinno być zrobione perfekcyjnie i że najmniejszy błąd będzie miał konsekwencje. poważne konsekwencje. Jest to częste u osób z zaburzeniami obsesyjno-kompulsyjnymi, które szukają porządku, a szczególnie częste u osób cierpiących na jadłowstręt psychiczny.
Niektóre formy OCD wiążą się z przekonaniem, że zawsze istnieje idealne rozwiązanie, że wszystko powinno być zrobione perfekcyjnie i że najmniejszy błąd będzie miał konsekwencje. poważne konsekwencje. Jest to częste u osób z zaburzeniami obsesyjno-kompulsyjnymi, które szukają porządku, a szczególnie częste u osób cierpiących na jadłowstręt psychiczny.
Zapętlenie
Jak to mówią strach ma wielkie oczy. Istnieją typowe sposoby na „zakręcenie” i zwiększenie niepokoju własnymi rękami:
- „Wszystko jest okropne!” – oznacza tendencję do opisywania czegoś jako „strasznego”, „koszmarnego” lub „końca świata”. To tylko sprawia, że wydarzenie wydaje się bardziej przerażające.
- "Katastrofa!" - oznacza oczekiwanie katastrofy jako jedynego możliwego wyniku. Przekonanie, że stanie się coś katastrofalnego, jeśli temu nie zapobiegniemy.
- Niska tolerancja na rozczarowanie – gdy jakiekolwiek podekscytowanie jest postrzegane jako „nie do zniesienia” lub „nie do zniesienia”.
W przypadku OCD osoba najpierw mimowolnie pogrąża się w stanie skrajnego niepokoju z powodu swoich obsesji, a następnie próbuje od nich uciec, tłumiąc je lub wykonując czynności kompulsywne. Jak już wiemy, właśnie to zachowanie zwiększa częstotliwość obsesji.
Leczenie OCD
Badania pokazują, że psychoterapia znacząco pomaga 75% pacjentów z zaburzeniami obsesyjno-kompulsyjnymi. Istnieją dwie główne metody leczenia nerwicy: leki i psychoterapia. Można je również stosować razem.
Niemniej jednak, leczenie niefarmakologiczne preferowane, ponieważ OCD można łatwo skorygować bez stosowania leków. Psychoterapia nie powoduje skutków ubocznych na organizm i ma bardziej trwały efekt. Leki mogą być zalecane w leczeniu, jeśli nerwica jest ciężka, lub jako krótkotrwały środek łagodzący objawy na początku psychoterapii.
Psychoterapia poznawczo-behawioralna (CBT), krótkoterminowa psychoterapia strategiczna, a także są stosowane w leczeniu zaburzeń obsesyjno-kompulsywnych.

Ekspozycja – kontrolowana konfrontacja ze strachem – jest również stosowana w leczeniu OCD.
Pierwszy skuteczny metoda psychologiczna W walce z OCD doceniono technikę konfrontacji z jednoczesnym tłumieniem reakcji lękowej. Jego istotą jest starannie dozowana konfrontacja z lękami i obsesyjnymi myślami, ale bez zwykłej reakcji unikania. Dzięki temu pacjent stopniowo się do nich przyzwyczaja, a lęki zaczynają zanikać.
Jednak nie każdy czuje się na siłach poddać się takiemu leczeniu, dlatego technikę udoskonalono poprzez terapię poznawczo-behawioralną, która koncentruje się na zmianie znaczenia natrętnych myśli i popędów (część poznawcza), a także zmianie reakcji na popęd (część behawioralna). ).
Zaburzenie obsesyjno-kompulsywne: przyczyny
4,8 (96%) 5 głosów