Jakie są choroby układu sercowo-naczyniowego? Co zrobi lekarz? Nieprawidłowy drenaż żył płucnych
Amyloidoza jest jedną z najrzadszych chorób przewlekłych mięśnia sercowego. Na pewien typ w chorobie białko znajduje się w pobliżu kolagenu, w wyniku czego mięsień sercowy gęstnieje.
Naczyniak
Naczyniak to łagodny nowotwór, któremu towarzyszy proliferacja naczyń limfatycznych (naczyniak chłoniakowy) lub naczyń krwionośnych (naczyniak krwionośny) zlokalizowanych pod skórą. Wada ta kształtuje się już w okresie prenatalnym i po urodzeniu dziecka niektóre elementy mogą same zniknąć.
Angiopatia
Angiopatia to grupa chorób, które atakują ścianę naczyń. W przypadku tej patologii ton jego ściany jest zaburzony, pojawiają się przejściowe niedowłady i skurcze. W rezultacie może wystąpić częste krwawienie.
Tętniak aorty
Tętniak aorty jest miejscowym, ograniczonym procesem zachodzącym w aorcie, objawiającym się rozciąganiem, wysunięciem i ścieńczeniem ściany naczynia. Rozszerzalność lokalna jest 1,5 razy większa od średnicy. W przypadku tętniaka światło tworzy się pomiędzy błoną wewnętrzną (błoną wewnętrzną) a błoną środkową (środkową) lub pomiędzy błoną środkową a przydanką (błoną zewnętrzną), tworząc w ten sposób nowy przepływ krwi, który towarzyszy tworzeniu się rozwarstwienia.
Tętniak aorty brzusznej
Tętniak aorta brzuszna to lokalny proces rozciągania, wysuwania i ścieńczania ściany naczynia, zlokalizowany w aorcie brzusznej. Można to łatwo rozpoznać po odczuciu pulsacji w okolicy pępka.
Tętniak łuku aorty
Tętniak łuku aorty jest procesem patologicznym, który występuje w ściana naczyńłuku aorty, towarzyszy jego niekontrolowanemu rozszerzeniu i zmianie konfiguracji naczynia. Choroba może objawiać się dusznością, kaszlem, dysfagią, chrypką, obrzękiem i sinicą twarzy, obrzękiem żył szyi, co wiąże się z uciskiem pobliskich narządów.
Tętniak zstępującej aorty piersiowej
Tętniak dział zstępujący aorta piersiowa to lokalny proces patologiczny zachodzący w jednym z odcinków aorty, który objawia się wybrzuszeniem, rozszerzeniem i ścieńczeniem ściany narządu. Chorobie towarzyszy ból mostka, narastająca duszność, kaszel i anemia. W przypadku wykrycia patologii wskazana jest pilna lub planowana resekcja chirurgiczna z późniejszą rekonstrukcją usuniętego obszaru.
Tętniak serca
Tętniak serca jest chorobą serca układ naczyniowy, w którym w miejscu przerzedzenia występuje patologiczne wysunięcie ścian serca. Tętniak może objawiać się dusznością, kołataniem serca, ortopnoją, atakami astmy, ciężkim upośledzeniem tętno, powikłania zakrzepowo-zatorowe.
Tętniak zatoki Valsalvy
Tętniak zatoki Valsalvy jest patologiczną wadą serca, która jest powikłana procesem takim jak niewydolność serca. Klinika rozwija się, gdy tętniak zatoki Valsalvy pęka, czemu może towarzyszyć ból w klatce piersiowej, duszność i zwiększone złe samopoczucie.
Anomalia Ebsteina
Anomalia Ebsteina jest patologiczną chorobą układu sercowo-naczyniowego, w wyniku której dochodzi do dysplazji zastawki i jej przemieszczenia do jamy prawej komory. Objawy złego samopoczucia obejmują niską wytrzymałość fizyczną, duszność, napadowy częstoskurcz, sinicę, kardiomegalię, niewydolność prawej komory i zaburzenia rytmu.
Nieprawidłowy drenaż żył płucnych
Nieprawidłowy drenaż żył płucnych jest patologiczną wrodzoną wadą serca, która polega na ujściu żył płucnych do prawego przedsionka lub do żyły głównej wielkiej. Wszystko zależy od całkowitej lub częściowej anomalii. W pełnej wersji nie ma komunikacji między prawą i lewą częścią mięśnia sercowego na poziomie przedsionka, aby uratować życie noworodka, w pierwszych tygodniach konieczna jest pilna operacja. W drugim dochodzi do przeciążenia prawych partii mięśnia sercowego, wzrostu ciśnienia w naczyniach płucnych i objawów niewydolności prawej komory.
Niewydolność aorty
Niewydolność aorty jest przewlekłą chorobą układu sercowo-naczyniowego, w przebiegu której dochodzi do niecałkowitego zamknięcia płatków zastawki aortalnej, co prowadzi do odwrotnego przepływu krwi z aorty do lewej komory.
Zwężenie aorty
Zwężenie aorty- choroba, w której występuje zwężenie ujścia zastawka aorty co prowadzi do ograniczenia przepływu krwi z lewej komory w kierunku aorty.
Arytmia serca
Arytmia serca to zaburzenie rytmu skurczów serca. Ten fenomen występuje, gdy impulsy elektryczne stymulujące objętość wyrzutową nie są dostarczane prawidłowo. W rezultacie serce zaczyna bić zbyt wolno, zbyt szybko lub nieregularnie.
Nadciśnienie tętnicze
Nadciśnienie tętnicze jest chorobą układu sercowo-naczyniowego, która ma charakter zespołu utrzymującego się podwyższonego ciśnienia krwi (PBP). W tym przypadku ciśnienie skurczowe (SD) przekracza 139 mmHg, a ciśnienie rozkurczowe (DP) przekracza 89 mmHg.
Niedociśnienie tętnicze
Niedociśnienie tętnicze to zespół charakteryzujący się okresowym lub systematycznym spadkiem ciśnienia krwi ( najwyższa postać- poniżej 100 mmHg, poniżej - poniżej 60 mmHg).
Miażdżyca
Miażdżyca to uszkodzenie naczyń krwionośnych, na które wpływają szkodliwe skutki, takie jak uzależnienie od nikotyny, wysoki poziom cholesterolu i zużycie dużych naczyń. Zła dieta dieta, siedzący tryb życia, ciągły stres - wszystko to prowadzi do tej choroby.
Kardioskleroza miażdżycowa
Miażdżycowa miażdżyca jest schorzeniem będącym następstwem choroby niedokrwiennej serca. Choroba rozwija się w wyniku postępującej miażdżycy naczyń wieńcowych serca.
Atrezja zastawki trójdzielnej
Atrezja zastawka trójdzielna– anomalia w budowie serca o charakterze wrodzonym, charakteryzująca się brakiem naturalnej komunikacji między prawym przedsionkiem a prawą komorą.
Blok przedsionkowo-komorowy
Blok przedsionkowo-komorowy to choroba, w której funkcja przewodzenia serca jest upośledzona, w wyniku czego przepływ impulsów z przedsionków do komór może zostać spowolniony lub całkowicie zatrzymany. W efekcie dochodzi do zaburzenia rytmu serca i hemodynamiki krwi.
Blok odgałęzienia wiązki
Blok odnogi pęczka Hisa to stan charakteryzujący się zaburzeniami przewodzenia w sercu. Impulsy elektryczne przechodzą z opóźnieniem lub nie są w całości przenoszone przez odpowiednie komórki.
Choroby serca
Choroby serca to heterogenna grupa chorób, do których prowadzą różne naruszenia w funkcjonowaniu układu sercowo-naczyniowego. Choroby te mogą mieć wiele różnych przyczyn.
Bradykardia
Bradykardia to rodzaj arytmii, w którym częstość akcji serca (HR) jest mniejsza niż sześćdziesiąt uderzeń na minutę. Zwykle ten stan może wystąpić u zawodowych sportowców, ale w większości przypadków towarzyszy jakiejś patologii.
Zapalenie naczyń
Zapalenie naczyń to grupa chorób charakteryzujących się procesami zapalnymi w małych naczyniach krwionośnych. W rezultacie z biegiem czasu traci się ich jędrność i elastyczność, a naczynka stają się łamliwe. Na tę chorobę może zachorować każdy, niezależnie od wieku.
Dystonia wegetatywno-naczyniowa u dzieci
Dystonia naczyniowo-naczyniowa (VSD)
Dystonia naczyniowo-naczyniowa (VSD) to zespół objawów o różnych objawach klinicznych, który wpływa na wiele narządów i układów. W rezultacie rozwijają się patologie w strukturach i funkcjach centralnego i obwodowego autonomicznego układu nerwowego.
Wrodzona wada serca
Wrodzona choroba serca to wrodzona wada anatomiczna mięśnia sercowego, jego zastawek lub naczyń krwionośnych. Ten stan nieuchronnie prowadzi do zmian w aktywności i ogólnoustrojowej hemodynamice serca. W większości przypadków ta patologia wymaga natychmiastowego leczenia.
Kardiomiopatia wtórna
Kardiomiopatia wtórna – zmiany w porządku strukturalnym i funkcjonalnym w tkankach serca, które powstają na skutek działania choroby pierwotne o różnym charakterze lub stany patologiczne.
Hemochromatoza serca
Hemochromatoza serca (barwnikowe zapalenie mięśnia sercowego, syderokardioza) to choroba charakteryzująca się uszkodzeniem narządu w wyniku zaburzenia metabolizmu żelaza.
Choroba hipertoniczna
Choroba hipertoniczna to choroba, która charakteryzuje się wzrostem ciśnienia krwi powyżej 140/90 mmHg i może objawiać się okresowym lub stałym wzrostem ciśnienia krwi.
Kryzys nadciśnieniowy
Kryzys nadciśnieniowy to choroba, w przebiegu której dochodzi do nagłego, krytycznego wzrostu ciśnienia krwi, co powoduje zaburzenia neurowegetatywne, zaburzenia hemodynamiki mózgu i wystąpienie ostrej niewydolności serca.
Nadciśnienie
Nadciśnienie tętnicze jest chorobą o podłożu przewlekłym, w przebiegu której występuje stały lub okresowy wzrost ciśnienia krwi.
Kardiomiopatia przerostowa
Kardiomiopatia przerostowa jest chorobą charakteryzującą się pierwotnym uszkodzeniem serca z pojawieniem się pogrubienia ścian lewej komory i dalszym rozwojem rozkurczowej niewydolności serca.
Przerost lewej komory
Przerost lewej komory jest chorobą charakteryzującą się stwardnieniem lewej ściany komory serca. Jeśli pacjent ma uszczelnienie w przegrodzie między prawą i lewą komorą, stan ten może prowadzić do utraty elastyczności ścian.
Przerost prawej komory
Przerost prawej komory - stan patologiczny, w którym zwiększa się objętość prawej komory, co prowadzi do rozwoju poważnych schorzeń i przeciążenia serca.
Ropne zapalenie osierdzia
Ropne zapalenie osierdzia- choroba charakteryzująca się zapalenie zakaźne błona surowicza serce, nagromadzenie ropnego płynu w worku osierdziowym (wokół serca).
Ziarniniakowatość Wegenera
Ziarniniak Wegenera (WG) jest dość rzadką chorobą charakteryzującą się zapaleniem naczyń krwionośnych i powstawaniem ziarniniaków – nagromadzeń zakażonych komórek – na organizmie człowieka. Choroba może wpływać na różne narządy, na przykład narządy laryngologiczne, płuca, nerki.
Angina pectoris
Angina pectoris(dławica piersiowa) – atak silny ból w sercu w wyniku skurczu tętnic sercowych (wieńcowych, wieńcowych). W przypadku tej patologii krążenie krwi zostaje zakłócone, a w pewnym obszarze mięśnia sercowego brakuje składników odżywczych i tlenu.
Ubytek przegrody aortalno-płucnej
Ubytek przegrody aortalno-płucnej (ubytek przegrody aortalno-płucnej, fenestracja, okienko ortopłucne lub przetoka aortalno-płucna) to wrodzona anomalia wewnątrzmacicznego powstawania serca, która objawia się obecnością otworu, przez który możliwa jest komunikacja między aortą a tułowiem tętnicy płucnej.
Ubytek przegrody międzyprzedsionkowej
Ubytek przegrody międzyprzedsionkowej jest częstą wrodzoną wadą serca, w której występuje duży otwór w przegrodzie oddzielającej prawy i lewy przedsionek.
Kardiomiopatia rozstrzeniowa
Kardiomiopatia rozstrzeniowa jest rozproszona patologia mięsień sercowy niewiadomego pochodzenia, w którym rozszerzają się wszystkie komory serca wyraźne naruszenie funkcja skurczowa.
Dodatkowy skurcz komorowy
Dodatkowy skurcz komorowy to zaburzenie rytmu serca, któremu towarzyszy pojawienie się dodatkowych impulsów serca w ogniskach ektopowych zlokalizowanych w ścianie komór, które przyczyniają się do wadliwych skurczów serca. Jest to najczęstszy rodzaj arytmii, który występuje w różnych kategoriach wiekowych.
Choroby tętnic obwodowych
Choroby tętnice obwodowe– najczęstsze dolegliwości, które prowadzą do stopniowego zwężania światła naczynia, a także całkowita blokada(okluzja) głównych tętnic i aorty.
Idiopatyczne zapalenie mięśnia sercowego Abramov-Fiedler
Idiopatyczne zapalenie mięśnia sercowego Abramov-Fiedlera jest ciężką patologią mięśnia sercowego, której towarzyszy kardiomegalia, niewydolność serca, zaburzenia rytmu i wydajności oraz zespół zakrzepowo-zatorowy.
Zawał mięśnia sercowego
Zawał mięśnia sercowego to śmierć obszaru mięśnia sercowego z powodu nagłe pojawienie się brak równowagi pomiędzy zapotrzebowaniem mięśnia sercowego na tlen a jego dostarczaniem do serca.
Infekcyjne-alergiczne zapalenie mięśnia sercowego
Zakaźno-alergiczne zapalenie mięśnia sercowego jest chorobą mięśnia sercowego spowodowaną infekcją. Charakterystyczna choroba może rozpocząć się w każdym wieku, ale najczęściej zagrożone są osoby w wieku od 20 do 40 lat.
Niedokrwienie serca
Choroba niedokrwienna choroba serca (CHD) to choroba, która występuje, gdy dopływ tlenu przez tętnice wieńcowe do mięśnia sercowego jest ograniczony.
Kardioskleroza
Miażdżyca to patologiczny stan serca charakteryzujący się tworzeniem się tkanki bliznowatej w mięśniu sercowym, która zastępuje włókna mięśniowe serca.
Koarktacja aorty
Koarktacja aorty jest wada wrodzona rozwój, objawiający się odcinkowym zwężeniem światła aorty i prowadzący do przerostu lewej komory, nadciśnienia naczyniowego górne kończyny i przerost narządów jamy brzusznej.
Połączona choroba serca trójdzielnego
Złożona choroba zastawki trójdzielnej to połączona wada obejmująca niedomykalność zastawki trójdzielnej i zwężenie prawego ujścia przedsionkowo-komorowego.
Kompleks Eisenmengera
Kompleks Eisenmengera jest złożoną wrodzoną wadą mięśnia sercowego, obejmującą defekt i przerost przegrody międzykomorowej i prawa komora.
Serce płucne
Serce płucne- proces powiększenia prawej strony serca, który pojawia się na skutek patogennej zmiany ciśnienia krwi. Choroba ta pojawia się również z powodu poważnej deformacji klatki piersiowej i różnego rodzaju choroby naczyń krwionośnych płuc, ich zablokowanie i związane z tym uszkodzenia.
Międzybłoniak osierdzia
Międzybłoniak osierdzia jest nowotworem rzadkim i ma charakter złośliwy. Z reguły powstaje z komórek osierdzia (mesotelialnych).
Migotanie przedsionków
Migotanie przedsionków- forma zakłócenia normalnej czynności skurczowej serca. Towarzyszy temu przerwanie pracy mięśnia sercowego i częste drgania przedsionków.
śluzak
Śluzak to łagodny nowotwór powstający z tkanki łącznej. Zawartość śluzaka ma konsystencję galaretowatą. Może pojawić się na prawie wszystkich narządach, głównie w Tkanka podskórna, na kończynach, ścianach Pęcherz moczowy, w jamie ustnej lub w okolicy serca. Śluzak zwykle ma łodygę.
Dystrofia mięśnia sercowego
Dystrofia mięśnia sercowego jest niezapalną zmianą mięśnia sercowego, charakteryzującą się naruszeniem jego metabolizmu, występowaniem procesów zwyrodnieniowych w wyniku wpływu różnych czynników.
Niedomykalność mitralna
Niedomykalność mitralna jest wadą zastawkową mięśnia sercowego, charakteryzującą się luźnym zamknięciem lewej zastawki podczas skurczu. Powoduje to cofanie się krwi z komory do przedsionka.
Choroba mitralnie-aortalna
Łączy się choroba aortalno-mitralna negatywne skutki na zastawkach mięśnia sercowego. Objawia się zwężeniem pierwszej zastawki lub zwężeniem (obu zastawek).
Wada mitralna i trójdzielna
Wada mitralnie-trójdzielna to wada, która odnosi się do połączonych wad serca, do których należą zaburzenia w funkcjonowaniu zastawki mitralnej i trójdzielnej.
Zwężenie zastawki dwudzielnej
Stenoza mitralna to zjawisko zwężenia ujścia mitralnego, w wyniku którego zostaje zakłócony prawidłowy przepływ krwi z lewej komory do przedsionka (to między tymi komorami znajduje się dwupłatkowa zastawka mitralna).
Zaburzenia krążenia
Zaburzenia krążenia to rodzaj stanu patologicznego, który rozwija się w wyniku zmian objętości i właściwości krwi w naczyniach lub uwolnienia krwi poza łożysko naczyniowe.
Niewydolność zastawki aortalnej
Niedomykalność zastawki aortalnej jest jedną z najczęstszych chorób serca, która charakteryzuje się niedostatecznie szczelnym zamknięciem płatków zastawki aortalnej, przez co podczas rozkurczu lewej komory serca część krwi cofa się (przepływ wsteczny).
Niewydolność zastawki płucnej
Niedomykalność zastawki płucnej jest jedną z wad chorób serca. Niecałkowite zamknięcie ujścia tętnicy płucnej przez zastawkę następuje podczas rozkurczu prawej komory, co prowadzi do cofania się krwi z tętnicy do komory.
Kardiopsychoneuroza
Dystonia neurokrążeniowa (NCD) to choroba charakteryzująca się uszkodzeniem układu sercowo-naczyniowego, nerwowego i układ hormonalny, co prowadzi do zaburzeń regulacji neuroendokrynnej i pojawienia się różnych klinicznych objawów uszkodzeń, które pojawiają się na tle stresu i nietolerancji wysiłku.
Zatarcie miażdżycy
Miażdżyca zarostowa jest chorobą tętnic obwodowych, która charakteryzuje się upośledzoną drożnością naczyń dolne kończyny co prowadzi do niedostatecznego przepływu krwi.
Zatarcie zapalenia wsierdzia
Zarostowe zapalenie wsierdzia jest chorobą charakteryzującą się upośledzeniem drożności tętnic obwodowych, co prowadzi do ostrego ograniczenia dopływu krwi do kończyn dolnych.
Ostra niedrożność naczyń krezkowych (AMV)
Ostra niedrożność naczyń krezkowych (AMV) jest niebezpiecznym stanem patologicznym organizmu związanym z upośledzeniem drożności łożyska naczyniowego zaopatrującego krezkę.
Ostra niedrożność naczyń kończyn
Ostre okluzja naczyń kończyn - nagła niedrożność naczynia obwodowe które jest spowodowane skurczem, uszkodzeniem tętnic, zakrzepicą lub zatorowością.
Ostry reumatyzm
Ostry reumatyzm (ostry gorączka reumatyczna) - choroba ogólnoustrojowa tkanka łączna. Charakteryzuje się uszkodzeniem układu sercowo-naczyniowego, rozwojem zapalenia stawów (choroba stawów), rumienia (zespół skórny) i pląsawicy (zespół neurologiczny). Może wystąpić u młodszych dzieci wiek szkolny, u młodzieży na tle odpowiedzi immunologicznej organizmu na antygeny paciorkowców grupy A i reaktywności krzyżowej u ludzi.
Paroksyzm
Paroksyzm to stan, w którym każdy bolesny atak (duszność, ból, gorączka) nasila się maksymalnie. Czasami pojęcie to odnosi się do ataków choroby, które powracają z określoną częstotliwością. Mówiąc najprościej, napad nie jest chorobą samą w sobie, ale nagłym atakiem charakterystycznym dla konkretnego stanu patologicznego.
Zapalenie osierdzia
Zapalenie osierdzia to proces zapalny, który wpływa na zewnętrzną wyściółkę serca. Choroba ta jest zwykle powikłaniem wielu innych chorób.
Angina po zawale
Dławica pozawałowa to zespół charakteryzujący się występowaniem napadów dławicy piersiowej w okresach od jednego dnia do dwóch tygodni.
Kardioskleroza pozawałowa
Kardioskleroza pozawałowa odnosi się do postaci choroby niedokrwiennej mięśnia sercowego i charakteryzuje się wymianą tkanki łącznej serca.
Nabyta wada serca
Nabyta choroba serca to choroba związana z uszkodzeniem serca, które jest spowodowane zmianami morfologicznymi lub funkcjonalnymi w funkcjonowaniu jego zastawek.
Wypadanie zastawki mitralnej
Wypadanie zastawki mitralnej jest patologią charakteryzującą się dysfunkcją zastawki znajdującej się pomiędzy lewym przedsionkiem a komorą. Naruszenie struktury zastawki prowadzi do opuszczenia jej płatków do jamy lewego przedsionka w momencie skurczu lewej komory, odpowiednio pewna ilość krwi przepływa z powrotem do przedsionka. Przy niewielkiej niedomykalności nie objawia się w żaden sposób i nie wymaga leczenia. Jeśli część odwrotnej ilości krwi jest duża, wymaga leczenia, czasem operacji.
Wypadanie zastawki mitralnej u dzieci
Rozwarstwiający tętniak aorty
Tętniak rozwarstwiający aorty to uszkodzenie wewnętrznej wyściółki aorty, z późniejszym przedostaniem się pod nią krwi i rozwarstwieniem warstwy naczyniowej z dalszym powstawaniem krwiaka śródściennego.
Reumatyzm serca
Reumatyzm serca jest chorobą przewlekłą, której towarzyszy proces zapalny błon serca związany z zaburzeniami tkanki łącznej, powstawaniem guzków reumatoidalnych, co prowadzi do rozwoju miażdżycy i wad serca.
Astma serca
Astma sercowa - stan poważny : poważna choroba pacjenta, któremu towarzyszy pojawienie się uduszenia i duszności. Wymaga pilnego opieka medyczna, ponieważ może to być śmiertelne.
Choroby serca są jedną z najczęstszych chorób wśród dorosłej populacji, przy czym w ostatnim czasie inną rolę odgrywa zawód i wiek pacjenta ważna rola, jak przedtem. Aby zapobiec rozwojowi możliwe komplikacje w postaci zawału serca i nagłego zatrzymania krążenia należy słuchać swojego organizmu i monitorować objawy patologii serca.
Główne patologie, które mogą wpływać na mięsień sercowy, obejmują:
- Niedokrwienie serca, powstaje z powodu silnego głód tlenu kiedy tętnice wieńcowe po prostu nie są w stanie sprostać swojemu zadaniu. Zazwyczaj zaburzenia są wywoływane przez tworzenie się blaszek miażdżycowych na ścianach naczyń krwionośnych, które zwężają światło naczynia.

- Nadciśnienie i niedociśnienie tętnicze. Zaburzenia te mogą być wywołane wieloma przyczynami, począwszy od spożycia alkoholu po dystonię wegetatywno-naczyniową.
- Choroby mięśnia sercowego. Powstają również z różnych powodów, m.in. na skutek infekcji i niewystarczającego dopływu tlenu do mięśnia. W większości przypadków zapalenie mięśnia sercowego przebiega bezobjawowo i kończy się całkowitym wyzdrowieniem. Jeśli tam są objawy kliniczne rokowanie jest gorsze: powrót do zdrowia następuje tylko w połowie przypadków, u pozostałych rozwija się kardiomiopatia rozstrzeniowa. Zapalenie mięśnia sercowego jest niebezpieczne również ze względu na zaburzenia rytmu, które mogą prowadzić do nagłej śmierci.
- Choroby wsierdzia. W większości przypadków zapalenie wsierdzia nie jest chorobą niezależną, ale częściową manifestacją innych chorób. Niezależne znaczenie ma podostre bakteryjne zapalenie wsierdzia, najczęściej wywoływane przez paciorkowce. W tym przypadku stan zapalny jest zlokalizowany na wewnętrznej wyściółce mięśnia sercowego.
- Zapalenie osierdzia, który charakteryzuje się procesem zapalnym błony surowiczej serca. W rezultacie dochodzi do nadmiernego gromadzenia się płynu w okolicy osierdzia, a także tworzenia się zwężeń włóknistych, co prowadzi do trudności w funkcjonowaniu narządu.

- Wady mięśnia sercowego. Powstają w wyniku nieprawidłowego działania zastawek, gdy serce nie może zatrzymać krwi i wykonuje odwrotny wyrzut. Wice może być typ wrodzony, jak i nabyte. Może się do tego przyczyniać duża aktywność fizyczna, procesy zapalne i wiele innych przyczyn.
- Niewydolność serca. Jest to zespół, w którym serce nie jest w stanie zaspokoić potrzeb metabolicznych organizmu z powodu naruszenia funkcji pompowania lub robi to poprzez wzmożenie pracy komór.
Oprócz problemów z ciśnieniem krwi, nadwaga organizmu, alkoholizm i palenie, guz może również stać się czynnikiem rozwoju chorób serca. Onkologię można zlokalizować w dowolnej części mięśnia sercowego, co może spowodować rozwój kilku patologii jednocześnie.
Przyczyny chorób serca

Wymienione czynniki mogą stać się źródłem rozwoju chorób serca, możesz także zapoznać się z częstotliwością ich manifestacji.
| Ryzyko rozwoju | Częstotliwość występowania |
|---|---|
| Objawy reumatyczne wywołane wirusami i bakteriami | Często |
| Penetracja paciorkowców i gonokoków do organizmu | Często |
| Uszkodzenie organizmu przez zapalenie wątroby | Rzadko |
| Zmiany syfilityczne | Rzadko |
| Miażdżyca | Często |
| Palenie i alkohol | Często |
| Choroby onkologiczne | Rzadko |
| Długotrwała infekcja organizmu | Często |
| Ciągły stres i depresja | Często |
| Problemy trawienne | Rzadko |
| Duża ilość cholesterolu we krwi | Często |
| Używać duża ilość tłuste potrawy | Rzadko |
| Wrodzone problemy | Często |
| Otyłość | Często |
| Cukrzyca | Często |
| Niska aktywność fizyczna | Często |
| Historia rodzinna choroby układu krążenia. | Często |
Uwaga! Rozwój może wywołać kilka czynników, co może znacznie skomplikować jego diagnozę i późniejsze leczenie.
Możesz podejrzewać, że masz problemy z sercem, jeśli masz następujące objawy:
- pojawienie się duszności i braku tlenu nawet przy niewielkim wysiłku fizycznym;
- ciągłe uczucie osłabienia i niskiej wytrzymałości;
- pojawienie się suchego kaszlu bez przyczyny w postaci chorób układu oddechowego;
- systematyczne przyspieszanie lub zwalnianie rytmu serca i oddychania;
- uczucie duszności i silnego ucisku w klatce piersiowej podczas wysiłku fizycznego, tak zwykle objawia się niedokrwienie;
- obecność tępego bólu w klatce piersiowej i wątrobie;
- obrzęk kończyn dolnych, zwłaszcza wieczorem;
- nieświadome pragnienie podniesienia Górna część tułów w pozycji poziomej, aby ułatwić proces oddychania;
- uporczywe problemy ze snem, w tym bezsenność;
- ból pleców, nawet w spoczynku.

Uwaga! Objawy nie zawsze są całkowicie obecne i początkowo mogą pojawiać się sporadycznie. Ale ze względu na pogorszenie stanu i dalszy rozwój Objawy choroby serca mogą pozostać trwałe.
Leczenie chorób serca
Podczas wstępnego badania lekarz zbiera wywiad, wysłuchuje wszystkich skarg, mierzy ciśnienie krwi, puls i zwraca uwagę na intensywność oddechu. Jeśli podczas osobistego badania pojawią się podejrzenia możliwe problemy z sercem pacjentowi przepisuje się badania. Konieczne jest wykonanie badań krwi i moczu. Wymagane jest wykonanie EKG i w razie potrzeby aktywność fizyczna. Odbywa się to za pomocą roweru treningowego. Wykonuje się także całodobowe monitorowanie, echokardiografię i radiografię klatki piersiowej. W przypadku problemów z naczyniami krwionośnymi i przewodnictwem tętniczym lekarz zaleci koronarografię.
Po przeprowadzeniu badania i postawieniu trafnej diagnozy należy bezwzględnie przestrzegać wszystkich zaleceń lekarza prowadzącego, przestrzegać diety i przyjmować odpowiednie leki.
Uwaga! Jeśli leczenie farmakologiczne nie prowadzi do pożądanego rezultatu lub występuje patologia, której nie można leczyć metody konserwatywne, pacjent może wymagać operacji. Na przykład, jeśli występuje wrodzona wada zastawki serca lub zaburzenie rytmu, którego nie można leczyć terapia lekowa wówczas zastawkę można wymienić na sztuczną, a wszczepiony rozrusznik serca będzie w stanie utrzymać prawidłowy rytm.
Leczenie farmakologiczne chorób serca
Antybiotyki
Są przepisywane w sytuacjach, gdy wirusy i infekcje spowodowały powikłania w sercu. Przebieg terapii w tym przypadku wynosi około 7-10 dni, w ciężkie przypadki Dopuszcza się wydłużenie czasu leczenia do dwóch tygodni. Wraz z antybiotykami przyjmuje się leki zmniejszające zatrucie i podrażnienie przewodu żołądkowego.
Leki na wysokie lub niskie ciśnienie krwi
Muszą szybko ustabilizować ciśnienie krwi, aby uniknąć powikłań, takich jak udar, zawał serca i zatrzymanie akcji serca. Stosowany przez długi czas w połączeniu z innymi lekami. Do tych celów doskonale nadają się inhibitory ACE, beta-blokery, leki moczopędne i blokery kanału wapniowego.
Leki przeciwmiażdżycowe
Ich działanie ma na celu obniżenie poziomu cholesterolu we krwi, a także rozpuszczenie blaszki miażdżycowe. Można go używać przez długi lub krótki czas, wszystko zależy od stan aktulany pacjenta i jego reakcji na leczenie. Wskazane jest stosowanie tych leków w Terapia skojarzona, a także powinieneś przestrzegać diety o minimalnej zawartości tłuszczu.

Leki zmniejszające przekrwienie
W tym celu stosuje się diuretyki, lub po prostu diuretyki. Lek stosuje się wyłącznie zgodnie z jego przeznaczeniem, przez ściśle określony czas. Dzieje się tak dzięki możliwości szybkiego wypłukiwania witamin i korzystnych kompleksów mineralnych z organizmu. Razem z lekami moczopędnymi warto przyjmować witaminy z grupy B, które znacząco wzmocnią mięsień sercowy.
Preparaty cynku, magnezu i żelaza
Należą do nich kompleksy witaminowe, które można przepisywać pacjentom jako kompleks terapeutyczny lub stosować w celach profilaktycznych. Kompleksy witaminowe należy przyjmować w kursach, aby nie powodować hiperwitaminizacji i hipermineralizacji narządów.
Uwaga! Wszystkie leki powinien przepisać kardiolog dopiero po otrzymaniu wszystkich badań i wyników badań. Tylko w ten sposób można przypisać maksimum dokładne dawki i zatrzymać chorobę.
Przykłady leczenia uzależnień
Enalapryl

Można go stosować w chorobie niedokrwiennej serca, dusznicy bolesnej i problemach z ciśnieniem krwi. W pierwszych tygodniach leczenia pacjentowi przepisuje się nie więcej niż 5 mg substancji, aby nie wywołać działań niepożądanych i bradykardii. Stopniowo dawkę zwiększa się do 20 mg. Jeśli u pacjenta zdiagnozowano już pewien stopień niewydolności serca, przepisuje się mu 2,5 mg leku. Czas trwania terapii jest ściśle indywidualny.
Chlorotiazyd
Lek należy do klasy leków moczopędnych. W zależności od stanu pacjenta można mu przepisać od jednej do czterech tabletek. W tym przypadku czas trwania terapii jest całkowicie indywidualny. Jeżeli pacjentowi przepisano chlorotiazyd w leczeniu długotrwałym, należy go przyjmować nie częściej niż trzy razy w tygodniu, zachowując te same odstępy pomiędzy dawkami.
Linezolid

Lek należy do klasy antybiotyków i jest stosowany w procesach zapalnych w sercu - w chorobach wsierdzia i osierdzia. Aby stać się prawdziwym efekt terapeutyczny pacjent powinien przyjąć 0,6 g produkt leczniczy dwa razy dziennie. W takim przypadku leczenie trwa nie dłużej niż cztery tygodnie i nie krócej niż dwa. Linezolid można stosować w monoterapii lub w leczeniu skojarzonym.
Nadolol

Konieczne jest stosowanie leku w przypadku nadciśnienia tętniczego oraz problemów z przewodnictwem tętnic i naczyń krwionośnych. Początkowa dawka leku wynosi 40 mg substancja aktywna, na nadciśnienie tętnicze – 80 mg. Stopniowo ilość Nadololu wzrasta do 240 mg, a w przypadku nadciśnienia tętniczego do 180 mg. Czas trwania terapii może być długi i jest ustalany na podstawie stanu pacjenta.
Askorutin

Wyrób medyczny wzmacniający ściany naczyń krwionośnych i serca oraz poprawiający jego ukrwienie. Aby uzyskać rzeczywisty efekt terapeutyczny, pacjent powinien przyjmować kurację w ilości 1-2 tabletek trzy razy dziennie. Terapia Ascorutinem powinna trwać od 21 do 30 dni, po czym będzie wymagać jej odwołania lub wyznaczenia innego lekarza medycyna. Produkt można przyjmować niezależnie od posiłków.
Cholestyd

Lek jest przepisywany w celu eliminacji blaszek miażdżycowych i obniżenia poziomu cholesterolu. Najpierw należy zażyć pięć gramów cholestydu, a po dwóch miesiącach podwoić dawkę. Należy to robić co dwa miesiące, aż ilość substancji czynnej osiągnie 30 g. Po tym kończy się stosowanie Cholestide. Czasami lekarz może co miesiąc zwiększać dawkę leku.
Leczenie chorób serca jest pracochłonnym procesem, który obejmuje dietę, leki i możliwą aktywność fizyczną. Ale temu stanowi łatwiej jest zapobiec, przestrzegając podstawowych zasad środki zapobiegawcze. Rzucenie palenia, alkoholu, przyjmowania kompleksów witaminowych i zdrowe odżywianie– to coś, co pomoże zachować zdrowie na długie lata.
Wideo - Niebezpieczne objawy chorób serca
Kardiologia
A-Z A B C D E F G H I J J K L M N O P R S T U V X C CH W W E Y Z Wszystkie sekcje Choroby dziedziczne Warunki awaryjne Choroby oczu Choroby wieku dziecięcego Choroby męskie Choroby przenoszone drogą płciową Choroby kobiece Choroby skóry Choroba zakaźna Choroby nerwowe Choroby reumatyczne Choroby urologiczne Choroby endokrynologiczne Choroby immunologiczne Choroby alergiczne Choroby onkologiczne Choroby żył i węzłów chłonnych Choroby włosów Choroby zębów Choroby krwi Choroby piersi Choroby i urazy ODS Choroby układu oddechowego Choroby układu trawiennego Choroby serca i naczyń Choroby jelita grubego Choroby ucha, nosa i gardła Problemy narkotykowe Zaburzenia psychiczne Mowa zaburzenia Problemy kosmetyczne Problemy estetyczne
Kardiologia- dziedzina medycyny zajmująca się badaniami niezbędnymi ważny system organizmu człowieka – układu krążenia: cechy budowy i funkcji serca i naczyń krwionośnych, przyczyny i mechanizmy patologii; opracowuje i udoskonala metody diagnostyki, zapobiegania i leczenia chorób układu krążenia. Dużą uwagę w kardiologii przywiązuje się do rehabilitacji pacjentów z patologia układu krążenia. Niestety, choroby serca i naczyń coraz częściej dotykają ludzi młodych i stanowią jeden z najważniejszych problemów współczesnej opieki zdrowotnej.
Choroby układu krążenia zajmują pierwsze miejsce pod względem zachorowalności i umieralności w niemal wszystkich krajach świata. To smutne przywództwo wynika z wielu czynników, w tym złej jakości odżywiania, złej ekologii i złego stylu życia. Nie bez powodu wiele schorzeń układu krążenia nazywa się chorobami cywilizacyjnymi.
Nasz układ sercowo-naczyniowy jest reprezentowany przez serce i naczynia krwionośne. Brzmi to jak prymitywna tautologia, ale to prawda.
Ludzkie serce zawiera
- Cztery komory lub wnęki - prawy i lewy przedsionek, komory
- Układ przewodzący zapewniający prawidłowy rytm i kolejność skurczów serca
- Wewnętrzna błona wyściełająca wnętrze jam serca - wsierdzie
- Zastawki serca oddzielające komory serca i zapobiegające cofaniu się krwi
- Środkowa warstwa mięśniowa - mięsień sercowy
- Zewnętrzna warstwa serca, osierdzie
- Tętnice sercowe (wieńcowe) zaopatrujące tkanki serca.

Układ naczyniowy jest reprezentowany przez dwa koła krążenia krwi - duży i mały. Duże koło zaopatruje narządy i tkanki w krew tętniczą w tlen, a odprowadza dwutlenek węgla.
Układ naczyniowy obejmuje tętnice i żyły dużego lub średniego kalibru, małe tętnice i żyły (tętniczki i żyłki), a także najmniejsze naczynia - naczynia włosowate.
To właśnie w naczyniach włosowatych zachodzi wymiana gazowa pomiędzy krwią a tkankami, a krew tętnicza zamienia się w krew żylną.
Może to mieć wpływ na dowolną z powyższych części układu sercowo-naczyniowego. Najczęściej u podstaw chorób serca i naczyń leżą następujące mechanizmy patologiczne:
- Wady wrodzone
- Procesy zapalne
- Infekcje – bakteryjne, wirusowe, grzybicze
- Zmiany napięcia naczyniowego
- Są pospolite Zaburzenia metaboliczne, co prowadzi do zmian w równowadze kwasów, zasad, elektrolitów
- Zmiany w krzepnięciu krwi
- Zablokowanie światła naczyń.
W większości sytuacje kliniczne odnotowuje się kombinację jednego lub więcej mechanizmów patologicznych.
Choroby
Nie przyjęto jeszcze wygodnej, akceptowalnej klasyfikacji chorób układu krążenia. Najwyraźniej wynika to z różnorodności przyczyn i objawów tych chorób.
ICD ( klasyfikacja międzynarodowa chorób) jest uciążliwy i przeznaczony bardziej do celów statystycznych niż do rozwiązywania problemów praktycznych.
Nie ma sensu wymieniać wszystkich chorób w całości – jest ich zbyt wiele, a większość z nich jest rzadka. Warto jednak wspomnieć o niektórych naruszeniach:

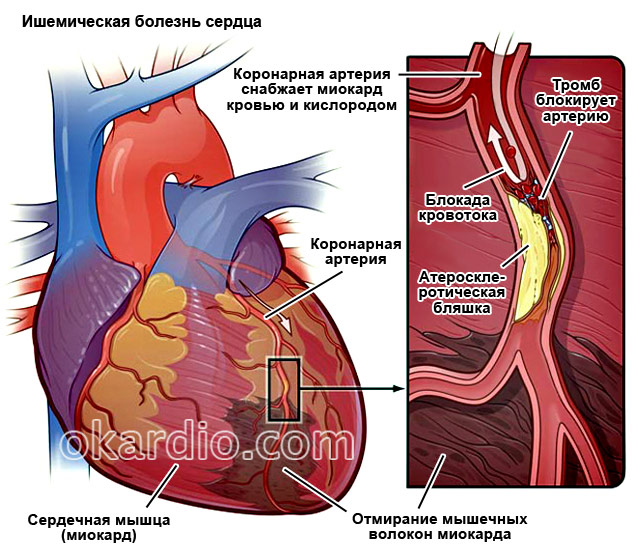
Niedokrwienie jest naruszeniem dopływu krwi do określonego narządu i rozwinęło się z tego powodu zmiany patologiczne w nim. IHD opiera się na trudnościach w krążeniu krwi w tętnicach wieńcowych z powodu ich zablokowania przez blaszki miażdżycowe i skrzepy krwi. IHD objawia się dusznicą bolesną. Przy długotrwałym niedokrwieniu mięsień sercowy umiera - rozwija się zawał mięśnia sercowego.

Wiodącym znakiem jest wzrost ciśnienia krwi o ponad 140/90 mm. rt. Sztuka. Wartość ciśnienia krwi w dużej mierze zależy od stanu napięcia naczyń tętniczych, objętości krążącej krwi i pracy serca. Funkcje te są regulowane przez określone struktury mózgu i narządy układu hormonalnego. Nadciśnienie tętnicze rozwija się, gdy ta regulacja zostaje zakłócona, co z czasem prowadzi do nieodwracalnych zmian w różnych narządach.
.

Stan ten można w pełni przypisać zarówno chorobom neurologicznym, jak i sercowo-naczyniowym. Dotknięty jest mózg, ale przyczyną jest naruszenie krążenia krwi przez naczynia mózgowe (mózgowe). Zaburzenie to może objawiać się na dwa sposoby, dlatego rozróżnia się udary krwotoczne i niedokrwienne.
Na udar niedokrwienny naczynie zatyka się blaszką miażdżycową, po czym w odpowiednim obszarze mózgu rozwija się niedokrwienie. W przypadku udaru krwotocznego z powodu naruszenia integralności naczynie krwionośne krew napływa do mózgu.
Zaburzenia rytmu serca (arytmie).

Aby hemodynamika była zapewniona na właściwym poziomie, serce musi kurczyć się z określoną kolejnością i częstotliwością - najpierw przedsionki wydalają krew do komór, a z komór przedostaje się ona do dużych naczyń - aorty i tętnicy płucnej. Osiąga się to poprzez normalne przejście impuls nerwowy wzdłuż układu przewodzącego serca.
Wiersz czynniki patologiczne prowadzi do blokady impulsów lub powstania nieprawidłowych, nadzwyczajnych impulsów, które utrudniają prawidłową kurczliwość mięśnia sercowego. Na tym właśnie polega istota arytmii, a niektóre z nich są niebezpieczne nie tylko dla zdrowia, ale i życia.

Mogą być wrodzone i nabyte. W tych warunkach wpływa to głównie na aparat zaworowy. Choć niektóre wady wrodzone oprócz uszkodzenia zastawek objawiają się one brakiem zamknięcia przegród między przedsionkami i komorami, a także nieprawidłową komunikacją między aortą a tętnicą płucną.
Uszkodzenie zastawek może przybierać postać niewydolności, gdy klapki zastawki nie domykają się całkowicie, oraz zwężenia – zwężenia otworu zastawki. We wszystkich tych przypadkach krążenie krwi we wszystkich układach organizmu jest zakłócone.

Termin ten odnosi się do zespołu negatywnych zmian w sercu podczas reumatyzmu. Choroba ta występuje z uszkodzeniem większości narządów i struktur anatomicznych. Najbardziej jednak cierpią stawy i serce. W przypadku reumatycznego zapalenia serca wraz z wadami zastawek rozwija się zapalenie mięśnia sercowego - zapalenie mięśnia sercowego.
W przypadku zapalenia mięśnia sercowego zmiany zapalne w mięśniu sercowym prowadzą do zahamowania jego kurczliwości. Przejawia się to zmniejszeniem funkcji pompowania serca i rozwojem niewydolności serca. W niektórych przypadkach sytuację pogarsza dodanie zapalenia osierdzia - zapalenie osierdzia.
Osierdzie jest reprezentowane przez dwie membrany, pomiędzy którymi znajduje się szczelinowata przestrzeń. W przypadku zapalenia osierdzia w tej przestrzeni gromadzi się płyn, co dodatkowo pogarsza istniejące zaburzenia krążenia.
Zatorowość płucna (PE).

W żyłach kończyn dolnych niektóre procesy zapalne i zastój krwi prowadzą do zakrzepicy. Z biegiem czasu powstałe skrzepy krwi mogą się oderwać. W tym przypadku skrzeplina działa jak zator - patologiczna formacja, która zatyka światło naczynia.
Przez żyłę główną dolną skrzeplina zatorowa kierowana jest do prawego przedsionka, do prawej komory, a stamtąd do tętnicy płucnej, której gałęzie rozgałęziają się w tkanka płuc.
Należy zauważyć, że nazwa tętnica płucna jest myląca i stanowi hołd dla tradycji, kiedy wszystkie naczynia opuszczające serce nazywano tętnicami. W rzeczywistości jest to żyła, ponieważ przepływa przez nią krew żylna.
Całkowite zablokowanie głównego pnia tętnicy płucnej przez zator oznacza w 100% natychmiastową śmierć. Zablokowanie jego gałęzi jest niezwykle trudne, towarzyszą mu także poważne problemy krążeniowo-oddechowe.

Jest to patologia serca, ale z udziałem tkanki płucnej. Obrzęk płuc rozwija się z powodu niewydolności serca, a dokładniej zmniejszenia kurczliwości lewej komory.
Niewydolność lewej komory serca prowadzi do zastoju krwi w krążeniu płucnym. Jednocześnie ciśnienie w naczyniach płucnych wzrasta tak bardzo, że osocze krwi przedostaje się do światła pęcherzyków płucnych.
Ten płynny wysięk pieni się podczas oddychania – czasami piana wydobywa się z ust. Podobnie jak PE, obrzęk płuc jest niezwykle poważny niebezpieczny stan, wymagający środki nadzwyczajne aby to wyeliminować.
.
Zwiększona zawartość cholesterol o małej i bardzo małej gęstości, prowadzi do jego odkładania się na ścianach tętnic w postaci blaszek miażdżycowych. Płytki te zatykają światło naczyń. W takim przypadku przepływ krwi zostaje zakłócony i w odpowiednich strefach anatomicznych rozwija się niedokrwienie.

Niektóre procesy patologiczne, w tym niedokrwienie i zapalenie, są powikłane śmiercią poszczególnych włókien mięśnia sercowego. Martwe obszary mięśnia sercowego zostają zastąpione tkanka łączna– stać się sklerotycznym. Prowadzi to do zmniejszenia kurczliwości mięśnia sercowego.
Dwa ostatnie schorzenia, miażdżyca i kardioskleroza, nie są chorobami niezależnymi. Są to zespoły (zespoły negatywnych zmian i objawów), które towarzyszą innym chorobom serca i naczyń krwionośnych. Choroby te można także łączyć i wzajemnie zaostrzać.
Na przykład miażdżyca tętnice wieńcowe– główną przyczynę choroby niedokrwiennej serca. Niedokrwienie mięśnia sercowego może prowadzić do zawału serca. A zawał serca często jest powikłany arytmią i obrzękiem płuc. Połączenie różnych zaburzeń sercowo-naczyniowych często tworzy zamknięte błędne koło. Przełamanie tego kręgu i wyjście z impasu jest możliwe tylko dzięki kompleksowemu, terminowemu leczeniu.
Staramy się dostarczać informacje najbardziej istotne i przydatne dla Ciebie i Twojego zdrowia.
Data publikacji artykułu: 03.02.2017
Data aktualizacji artykułu: 18.12.2018
Z tego artykułu dowiesz się: jakie są rodzaje chorób serca (wrodzone i nabyte). Ich przyczyny, objawy i metody leczenia (medyczne i chirurgiczne).
Choroby układu krążenia są jedną z głównych przyczyn zgonów. Statystyki rosyjskie sugeruje, że na choroby tej grupy cierpiało około 55% wszystkich zmarłych obywateli.
Dlatego znajomość objawów patologii serca jest ważna dla każdego, aby na czas zidentyfikować chorobę i natychmiast rozpocząć leczenie.
Równie ważne jest poddawanie się badaniom profilaktycznym u kardiologa przynajmniej raz na 2 lata, a od 60. roku życia – co roku.
Lista chorób serca jest obszerna, przedstawiono ją w treści. Jeśli zostaną zdiagnozowane, znacznie łatwiej je wyleczyć etap początkowy. Niektóre z nich są całkowicie wyleczalne, inne nie, ale w każdym przypadku, jeśli rozpoczniesz terapię na wczesnym etapie, możesz uniknąć dalszego rozwoju patologii, powikłań i zmniejszyć ryzyko śmierci.
Choroba niedokrwienna serca (CHD)
Jest to patologia, w której dopływ krwi do mięśnia sercowego jest niewystarczający. Przyczyną jest miażdżyca lub zakrzepica tętnic wieńcowych.
Klasyfikacja IHD
O ostrym zespole wieńcowym warto porozmawiać osobno. Jej objawem jest długotrwały (ponad 15 minut) atak bólu w klatce piersiowej. Termin ten nie oznacza odrębnej choroby, ale stosuje się go, gdy na podstawie objawów i EKG nie można odróżnić zawału mięśnia sercowego od zawału mięśnia sercowego. Pacjentowi zostaje postawiona wstępna diagnoza „ostra”. zespół wieńcowy„i natychmiast rozpocznij terapię trombolityczną, która jest potrzebna każdemu ostra forma IHD. Ostateczne rozpoznanie stawia się na podstawie badania krwi w kierunku markerów zawału: troponiny sercowej T i troponiny sercowej 1. Jeśli ich poziom jest podwyższony, u pacjenta występuje martwica mięśnia sercowego.
Objawy IHD
Objawem dławicy piersiowej są ataki palącego, ściskającego bólu za mostkiem. Czasami ból promieniuje do lewa strona, w różnych częściach ciała: łopatka, ramię, ramię, szyja, szczęka. Rzadziej ból jest zlokalizowany w nadbrzuszu, dlatego pacjenci mogą myśleć, że mają problemy z żołądkiem, a nie z sercem.
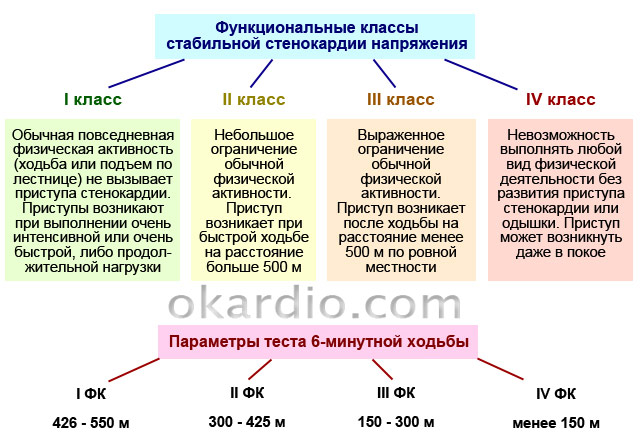
Na stabilna dławica piersiowa ataki są wywoływane przez aktywność fizyczną. W zależności od klasa funkcjonalna dławica piersiowa (zwana dalej dławicą piersiową) ból może być wywołany stresem o różnym natężeniu.
| 1 FC | Pacjent dobrze toleruje codzienne czynności, takie jak długie spacery, lekki jogging, wchodzenie po schodach itp. Napady bólu występują jedynie podczas wysiłku fizycznego o dużej intensywności: szybkiego biegania, wielokrotnego podnoszenia ciężarów, uprawiania sportu itp. |
|---|---|
| 2FC | Do ataku może dojść po przejściu ponad 0,5 km (7–8 minut bez przerwy) lub wejściu po schodach wyższych niż 2 piętra. |
| 3 FC | Aktywność fizyczna człowieka jest znacznie ograniczona: przejście 100–500 m lub wejście na drugie piętro może wywołać atak. |
| 4FC | Ataki wywołują nawet najmniejsza aktywność fizyczna: przejście mniej niż 100 m (np. poruszanie się po domu). |
Niestabilna dławica piersiowa różni się od stabilnej dławicy piersiowej tym, że ataki stają się częstsze, zaczynają pojawiać się w spoczynku i mogą trwać dłużej - 10-30 minut.
Kardioskleroza objawia się bólem w klatce piersiowej, dusznością, zmęczeniem, obrzękiem i zaburzeniami rytmu.
Według statystyk około 30% pacjentów umiera z powodu tej choroby serca w ciągu 24 godzin bez wizyty u lekarza. Dlatego dokładnie przestudiuj wszystkie objawy zawału serca, aby wezwać karetkę na czas.
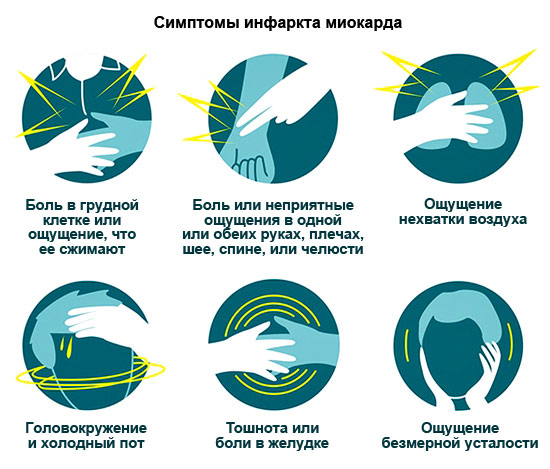
Objawy zawału serca
| Formularz | Oznaki |
|---|---|
| Anginal – najbardziej typowy | Pilny, palący ból w klatce piersiowej, czasami sięgające do lewe ramię, dłoń, łopatka, lewa strona twarze. Ból trwa od 15 minut (czasami nawet jeden dzień). Nie usuwalny przez nitroglicerynę. Analgetyki tylko chwilowo je osłabiają. Inne objawy: duszność, zaburzenia rytmu. |
| Astmatyczny | Rozwija się atak astmy sercowej, spowodowany ostrą niewydolnością lewej komory. Główne objawy: uczucie uduszenia, brak powietrza, panika. Dodatkowo: sinica błon śluzowych i skóry, przyspieszone bicie serca. |
| Arytmiczny | Wysokie tętno, niskie ciśnienie krwi, zawroty głowy, możliwe omdlenia. |
| Brzuszny | Ból w górnej części brzucha promieniujący do łopatek, nudności, wymioty. Często nawet lekarze początkowo mylą to z chorobami przewodu pokarmowego. |
| Naczyniowo-mózgowy | Zawroty głowy lub omdlenia, wymioty, drętwienie ręki lub nogi. Obraz kliniczny takiego zawału serca jest podobny do udaru niedokrwiennego. |
| Bezobjawowy | Intensywność i czas trwania bólu są takie same jak w przypadku normalnego bólu. Może wystąpić niewielka duszność. Osobliwość ból - Tabletka nitrogliceryny nie pomaga. |
Leczenie choroby wieńcowej
| Stabilna dławica piersiowa | Łagodzenie ataku - Nitrogliceryna. Terapia długoterminowa: aspiryna, beta-blokery, statyny, inhibitory ACE. |
|---|---|
| Niestabilna dławica piersiowa | Opieka w nagłych przypadkach: wezwać pogotowie ratunkowe, jeśli wystąpi atak o większej intensywności niż zwykle, a także podać pacjentowi tabletkę aspiryny i tabletkę nitrogliceryny co 5 minut 3 razy. W szpitalu pacjent otrzyma antagonistów wapnia (werapamil, diltiazem) i aspirynę. To drugie trzeba będzie brać na bieżąco. |
| Zawał mięśnia sercowego | Pomoc w nagłych przypadkach: natychmiast wezwać lekarza, 2 tabletki aspiryny, nitrogliceryny pod język (do 3 tabletek w odstępie 5 minut). Po przybyciu na miejsce lekarze natychmiast rozpoczną leczenie: wdychają tlen, podają roztwór morfiny, jeśli nitrogliceryna nie łagodzi bólu, oraz podają heparynę w celu rozrzedzenia krwi. Dalsze leczenie: uśmierzanie bólu za pomocą podanie dożylne Nitrogliceryna lub narkotyczne leki przeciwbólowe; zapobieganie dalszej martwicy tkanki mięśnia sercowego za pomocą leków trombolitycznych, azotanów i beta-blokerów; ciągłe zażywanie aspiryny. Przywróć krążenie krwi w sercu za pomocą takich operacje chirurgiczne: angioplastyka wieńcowa, stentowanie. |
| Kardioskleroza | Pacjentowi przepisano azotany, glikozydy nasercowe, inhibitory ACE lub beta-blokery, aspirynę, leki moczopędne. |

Przewlekła niewydolność serca
Jest to stan serca, w którym nie jest on w stanie w pełni pompować krwi po całym organizmie. Powodem są choroby serca i naczyń (wady wrodzone lub nabyte, choroba niedokrwienna serca, stany zapalne, miażdżyca, nadciśnienie itp.).

W Rosji na CHF choruje ponad 5 milionów ludzi.
Etapy CHF i ich objawy:
- 1 – inicjał. Ten łagodny niedobór lewej komory, co nie prowadzi do zaburzeń hemodynamicznych (krążenia). Nie ma żadnych objawów.
- Etap 2A. Słabe krążenie w jednym z kręgów (zwykle w małym kółku), powiększenie lewej komory. Objawy: duszność i kołatanie serca przy niewielkim wysiłku fizycznym, sinica błon śluzowych, suchy kaszel, obrzęk nóg.
- Etap 2B. Hemodynamika jest upośledzona w obu kręgach. Komory serca ulegają przerostowi lub poszerzeniu. Objawy: duszność w spoczynku, ból w klatce piersiowej klatka piersiowa, niebieskie zabarwienie błon śluzowych i skóry, zaburzenia rytmu serca, kaszel, astma kardiologiczna, obrzęki kończyn, brzucha, powiększenie wątroby.
- Etap 3. Ciężkie zaburzenia krążenia. Nieodwracalne zmiany w sercu, płucach, naczyniach krwionośnych, nerkach. Nasilają się wszystkie objawy charakterystyczne dla etapu 2B i pojawiają się objawy uszkodzenia narządy wewnętrzne. Leczenie nie jest już skuteczne.

Leczenie
Przede wszystkim konieczne jest leczenie choroby podstawowej.
Prowadzone jest również objawowe leczenie farmakologiczne. Pacjentowi przepisano:
- Inhibitory ACE, beta-blokery lub antagoniści aldosteronu – w celu obniżenia ciśnienia krwi i zapobiegania dalszemu postępowi chorób serca.
- Diuretyki - w celu wyeliminowania obrzęków.
- Glikozydy nasercowe – do leczenia arytmii i poprawy pracy mięśnia sercowego.
Wady zaworów
Istnieją dwa typowe typy patologii zastawek: zwężenie i niewydolność. W przypadku zwężenia światło zastawki ulega zwężeniu, co utrudnia pompowanie krwi. Przeciwnie, w przypadku niewydolności zastawka nie zamyka się całkowicie, co prowadzi do wypływu krwi w przeciwnym kierunku.

Częściej nabywa się takie wady zastawek serca. Pojawiają się na tle chorób przewlekłych (na przykład choroby niedokrwiennej serca), wcześniejszych stanów zapalnych lub zły obrazżycie.
Najbardziej podatne na choroby są zastawki aortalna i mitralna.
Objawy i leczenie najczęstszych chorób zastawek:
| Nazwa | Objawy | Leczenie |
|---|---|---|
| Zwężenie aorty | W początkowej fazie nie ma żadnych objawów, dlatego bardzo ważne jest regularne poddawanie się profilaktycznym badaniom serca. W ciężkim stadium pojawiają się ataki dusznicy bolesnej, podczas których następuje omdlenie aktywność fizyczna, blada skóra, niskie skurczowe ciśnienie krwi. |
Leczenie farmakologiczne objawów (z powodu wad zastawek). Wymiana zaworu. |
| Niewydolność zastawki aortalnej | Zwiększona częstość akcji serca, duszność, astma sercowa (napady uduszenia), omdlenia, niskie rozkurczowe ciśnienie krwi. | |
| Zwężenie zastawki dwudzielnej | Duszność, powiększenie wątroby, obrzęk brzucha i kończyn, czasami chrypka głosu, rzadko (w 10% przypadków) ból serca. | |
| Niedomykalność zastawki mitralnej | Duszność, suchy kaszel, astma sercowa, obrzęk nóg, ból w prawym podżebrzu, To tępy ból w sercu. |
Wypadanie zastawki mitralnej

Inną częstą patologią jest. Występuje u 2,4% populacji. Jest to wada wrodzona polegająca na „zapadaniu się” płatków zastawki w lewym przedsionku. W 30% przypadków przebiega bezobjawowo. U pozostałych 70% pacjentów lekarze zauważają duszność, ból w okolicy serca, któremu towarzyszą nudności i uczucie „guz” w gardle, zaburzenia rytmu, zmęczenie, zawroty głowy i częsty wzrost temperatury do 37,2–37,4 .
Leczenie może nie być konieczne, jeśli choroba przebiega bezobjawowo. Jeśli wadzie towarzyszą zaburzenia rytmu lub ból serca, zaleca się leczenie objawowe. Na silna zmiana zastawkę można skorygować chirurgicznie. Ponieważ choroba postępuje z wiekiem, pacjenci muszą być badani przez kardiologa 1-2 razy w roku.
Anomalia Ebsteina

Anomalia Ebsteina polega na przemieszczeniu płatków zastawki trójdzielnej do prawej komory. Objawy: duszność, napadowy częstoskurcz, omdlenia, obrzęk żył szyi, powiększenie prawego przedsionka i górnej części prawej komory.
Leczenie przypadków bezobjawowych nie jest przeprowadzane. Jeśli objawy są nasilone, wykonuje się korekcję chirurgiczną lub przeszczepienie zastawki.
Wrodzone wady serca
Wrodzone anomalie budowy serca obejmują:
- Ubytek przegrody międzyprzedsionkowej to obecność połączenia między prawym i lewym przedsionkiem.
- Ubytek przegrody międzykomorowej to nieprawidłowe połączenie prawej i lewej komory.
- Kompleks Eisenmengera jest wysoko położonym ubytkiem przegrody międzykomorowej, aorta jest przesunięta w prawo i łączy się jednocześnie z obiema komorami (dekstropozycja aorty).
- Przetrwały przewód tętniczy - połączenie aorty z tętnicą płucną, które zwykle występuje w embrionalnym stadium rozwoju, nie jest zamknięte.
- Tetralogia Fallota to połączenie czterech wad: ubytku przegrody międzykomorowej, dekstropozycji aorty, zwężenia płuc i przerostu prawej komory.

Wrodzone wady serca – objawy i leczenie:
| Nazwa | Objawy | Leczenie |
|---|---|---|
| Ubytek przegrody międzyprzedsionkowej | Na mała wada objawy zaczynają pojawiać się w średnim wieku: po 40 latach. Jest to duszność, osłabienie, zmęczenie. Z czasem u każdego rozwija się przewlekła niewydolność serca charakterystyczne objawy. Im większa wada, tym wcześniej zaczynają pojawiać się objawy. | Chirurgiczne zamknięcie wady. Nie zawsze się to zdarza. Wskazania: nieskuteczny farmakoterapia CHF, opóźnienie rozwoju fizycznego u dzieci i młodzieży, podwyższone ciśnienie krwi w kole płucnym, wydzielina tętniczo-żylna. Przeciwwskazania: przeciek żylno-tętniczy, ciężka niewydolność lewej komory. |
| Ubytek przegrody międzykomorowej | Jeśli wada ma średnicę mniejszą niż 1 cm (lub mniejszą niż połowa średnicy ujścia aorty), podczas wysiłku fizycznego o umiarkowanej intensywności charakterystyczna jest jedynie duszność. Jeżeli wada jest większa niż podane wymiary: duszność z lekki ładunek lub w spoczynku, ból serca, kaszel. |
Chirurgiczne zamknięcie wady. |
| Kompleks Eisenmengera | Obraz kliniczny: niebieskawa skóra, duszność, krwioplucie, objawy CHF. | Leki: beta-blokery, antagoniści endoteliny. Operacja zamknięcia ubytku przegrody, korekcji odgałęzienia aorty i wymiany zastawki aortalnej jest możliwa, ale pacjenci często umierają w trakcie zabiegu. Przeciętny czas trwaniaŻycie pacjenta wynosi 30 lat. |
| Tetralogia Fallota | Niebieskie zabarwienie błon śluzowych i skóry, opóźnienie wzrostu i rozwoju (zarówno fizycznego, jak i intelektualnego), drgawki, niskie ciśnienie krwi, objawy niewydolności serca. Średnia długość życia wynosi 12–15 lat. 50% pacjentów umiera przed ukończeniem 3. roku życia. |
Leczenie chirurgiczne jest wskazane u wszystkich pacjentów bez wyjątku. We wczesnym dzieciństwie wykonuje się operację mającą na celu utworzenie zespolenia między kością podobojczykową a tętnice płucne w celu poprawy krążenia krwi w płucach. W wieku 3–7 lat można to przeprowadzić radykalna operacja: jednoczesna korekta wszystkich 4 anomalii. |
| Przetrwały przewód tętniczy | Utrzymuje się przez długi czas bez objawów klinicznych. Z biegiem czasu pojawiają się duszność i kołatanie serca, bladość lub niebieskie zabarwienie skóry oraz niskie rozkurczowe ciśnienie krwi. | Chirurgiczne zamknięcie wady. Wskazany dla wszystkich pacjentów, z wyjątkiem tych, którzy mają przeciek z prawej na lewą stronę. |
Choroby zapalne
Klasyfikacja:
- Zapalenie wsierdzia – wpływa na wewnętrzną wyściółkę serca, zastawki.
- Zapalenie mięśnia sercowego – błona mięśniowa.
- Zapalenie osierdzia - worek osierdziowy.

Mogą być spowodowane przez mikroorganizmy (bakterie, wirusy, grzyby), procesy autoimmunologiczne (na przykład reumatyzm) lub substancje toksyczne.
Zapalenie serca może być także powikłaniem innych chorób:
- gruźlica (zapalenie wsierdzia, zapalenie osierdzia);
- kiła (zapalenie wsierdzia);
- grypa, ból gardła (zapalenie mięśnia sercowego).
Zwróć na to uwagę i niezwłocznie skonsultuj się z lekarzem, jeśli podejrzewasz grypę lub ból gardła.
Objawy i leczenie zapalenia
| Nazwa | Objawy | Leczenie |
|---|---|---|
| Zapalenie wsierdzia | Wysoka temperatura (38,5–39,5), wzmożona potliwość, szybko rozwijające się wady zastawek (wykrywane w badaniu echokardiograficznym), szmery w sercu, powiększenie wątroby i śledziony, zwiększona kruchość naczynia krwionośne (możesz zauważyć krwotoki pod paznokciami i w oczach), zgrubienie opuszków palców. | Terapia antybakteryjna przez 4–6 tygodni, przeszczep zastawki. |
| Zapalenie mięśnia sercowego | Może wystąpić na kilka sposobów: ataki bólu serca; objawy niewydolności serca; lub z dodatkowymi skurczami i nadkomorowymi zaburzeniami rytmu. Dokładną diagnozę można postawić na podstawie badania krwi na obecność enzymów specyficznych dla serca, troponin i leukocytów. | Leżenie w łóżku, dieta (nr 10 z ograniczeniem soli), terapia antybakteryjna i przeciwzapalna, leczenie objawowe niewydolność serca lub arytmie. |
| Zapalenie osierdzia | Ból w klatce piersiowej, duszność, kołatanie serca, osłabienie, kaszel bez plwociny, ciężkość w prawym podżebrzu. | Niesteroidowe leki przeciwzapalne, antybiotyki, w ciężkich przypadkach – częściowe lub całkowite wycięcie osierdzia (usunięcie części lub całości worka osierdziowego). |
Zaburzenia rytmu
Przyczyny: nerwice, otyłość, złe odżywianie, osteochondroza szyjna, złe nawyki, zatrucie narkotykami, alkoholem lub substancje odurzające, IHD, kardiomiopatie, niewydolność serca, zespoły przedwczesnego pobudzenia komorowego. Te ostatnie to choroby serca, w których występuje przerwa między przedsionkami i komorami. dodatkowe ścieżki przewodzenie impulsu. O tych anomaliach przeczytacie w osobnej tabeli.
Charakterystyka zaburzeń rytmu:
| Nazwa | Opis |
|---|---|
| Tachykardia zatokowa | Szybkie tętno (90–180 na minutę), jeśli utrzymuje się normalny rytm oraz normalny wzór propagacji impulsów w całym sercu. |
| Migotanie przedsionków (migotanie) | Niekontrolowane, nieregularne i częste (200–700 na minutę) skurcze przedsionków. |
| Trzepotanie przedsionków | Rytmiczne skurcze przedsionków z częstotliwością około 300 na minutę. |
| Migotanie komór | Chaotyczne, częste (200–300 na minutę) i niepełne skurcze komór. Brak całkowitego skurczu powoduje ostrą niewydolność krążenia i omdlenia. |
| Trzepotanie komór | Rytmiczne skurcze komór z częstotliwością 120–240 na minutę. |
| Napadowy częstoskurcz nadkomorowy (nadkomorowy). | Ataki rytmicznego, szybkiego bicia serca (100–250 na minutę) |
| Ekstrasystolia | Spontaniczne skurcze wytrącone z rytmu. |
| Zaburzenia przewodzenia (blok zatokowo-przedsionkowy, blok międzyprzedsionkowy, blok przedsionkowo-komorowy, blok odnogi pęczka Hisa) | Spowolnienie rytmu całego serca lub poszczególnych komór. |

Zespoły przedwczesnego pobudzenia komór:
| Zespół WPW (zespół Wolfa-Parkinsona-White'a) | Zespół CLC (Clerc-Levy-Christesco) |
|---|---|
| Objawy: napadowy (napadowy) częstoskurcz nadkomorowy lub komorowy (u 67% pacjentów). Towarzyszy temu uczucie przyspieszonego bicia serca, zawroty głowy, a czasami omdlenia. | Objawy: tendencja do ataków częstoskurczu nadkomorowego. W ich trakcie pacjent odczuwa mocne bicie serca i może odczuwać zawroty głowy. |
| Przyczyna: obecność pęczka Kenta, nieprawidłowej ścieżki między przedsionkiem a komorą. | Przyczyna: obecność pęczka Jamesa pomiędzy przedsionkiem a połączeniem przedsionkowo-komorowym. |
| Obie choroby są wrodzone i dość rzadkie. | |
Leczenie zaburzeń rytmu
Polega na leczeniu choroby podstawowej, dostosowaniu diety i stylu życia. Przepisywane są także leki antyarytmiczne. Radykalnym leczeniem ciężkich arytmii jest instalacja kardiowertera-defibrylatora, który „ustawi” rytm serca i zapobiegnie migotaniu komór lub przedsionków. W przypadku zaburzeń przewodzenia możliwa jest elektryczna stymulacja serca.

Leczenie zespołów przedwczesnego pobudzenia komór może być objawowe (eliminacja napadów za pomocą leków) lub radykalne (ablacja za pomocą fal radiowych nieprawidłowej ścieżki przewodzenia).
Kardiomiopatie
Są to choroby mięśnia sercowego, które powodują niewydolność serca, ale nie są z nią związane procesy zapalne lub patologie tętnic wieńcowych.
Najczęstsze są przerostowe i. Przerost charakteryzuje się wzrostem ścian lewej komory i przegrody międzykomorowej, poszerzeniem - wzrostem jamy lewej, a czasem prawej komory. Pierwszą diagnozuje się u 0,2% populacji. Występuje u sportowców i może powodować nagłą śmierć sercową. Ale w tym przypadku konieczne jest zachowanie ostrożności diagnostyka różnicowa pomiędzy kardiomiopatią przerostową a niepatologicznym powiększeniem serca u sportowców.


